
Capítulo
260 Urticaria y angioedema
1633
© Elsevier. Fotocopiar sin autorización es un delito.
sulfamidas, los relajantes musculares, los diuréticos y los antiinflamatorios no es-
teroideos (AINE), aunque cualquier fármaco que actúe como hapteno puede generar
una respuesta alérgica. Los alimentos alergénicos predominantes son la leche, el huevo
y el cacahuete en los niños y el cacahuete, los frutos secos, el pescado y el marisco en
los adultos, aunque puede haber sensibilizaciones a muchos otros alimentos. Estos
alérgenos entrecruzan la inmunoglobulina (Ig) E unida al receptor de afinidad alta
para la IgE (Fc
ε
RI), lo que lleva a la activación de los mastocitos. Algunos fármacos
(p. ej., opiáceos, vancomicina, AINE) y contrastes radiográficos pueden activar a los
mastocitos mediante mecanismos independientes de la IgE (seudoalérgicos). La
ingestión de pescado contaminado por bacterias que producen histamina lleva a la
aparición de habones como parte de una reacción tóxica a la histamina (intoxicación
por pescado escombroide).
Las lesiones de la urticaria crónica se caracterizan por lesiones edematosas simi-
lares, con la adición de un infiltrado inflamatorio perivascular denso compuesto de
linfocitos TCD4
−
y CD8
+
positivos, eosinófilos, basófilos y neutrófilos. Una minoría
de los pacientes tiene vasculitis urticarial con lesiones caracterizadas por destrucción
vascular con leucocitoclasia.
El mayor subgrupo de urticaria/angioedema crónico es la urticaria idiopática, que
es responsable de alrededor del 80% de los casos. Estos pacientes tienen síntomas
sin un desencadenante físico específico, exposición a alérgenos ni enfermedades
coexistentes. La mitad de los pacientes con urticaria idiopática presentan datos de
autoinmunidad sobre la base de anticuerpos IgG que pueden entrecruzar Fc
ε
RI o de
anticuerpos antitiroideos. Algunos expertos consideran que estos pacientes tienen
una entidad diferenciada, denominada urticaria autoinmunitaria, mientras que
otros consideran que estos pacientes tienen una urticaria idiopática con signos de
autoinmunidad. Los estímulos físicos activan a los mastocitos por mecanismos
desconocidos y son responsables de alrededor del 20% de los casos de urticaria
crónica. La más frecuente de las urticarias físicas es el dermografismo (también
llamado dermatografismo), en el que pueden «escribirse sobre la piel» habones
mediante simple presión o rascado. La urticaria colinérgica se incluye amenudo como
una urticaria física, aunque el desencadenante que lleva a la activación del mastocito
se relaciona con estímulos colinérgicos que tienen lugar después de la exposición
al calor o el ejercicio. Otros estímulos físicos pueden causar urticaria, como el frío,
la radiación solar, la presión, la vibración y el agua. La urticaria inducida por el frío
raramente se debe a crioglobulinas.
En alrededor del 5% de los pacientes con urticaria/angioedema crónico, los sín-
tomas parecen causados por sustancias ingeridas (p. ej., alimentos, medicamentos,
complementos dietéticos), sustancias con las que se entra en contacto (p. ej., jabones,
detergentes, cosméticos, productos capilares o para las uñas, látex), infecciones
concomitantes, cambios hormonales o enfermedades sistémicas. Un alimento debe
consumirse de forma regular para producir una urticaria crónica. El trigo se encuen-
tra en ocasiones como desencadenante. Los parásitos multicelulares (p. ej., los que
producen la estrongiloidiasis o la filariasis) desencadenan fuertes respuestas IgE y
son causas importantes de urticaria crónica en zonas endémicas. Algunas pacientes
señalan que su urticaria aparece sólo durante las menstruaciones o empeora con ellas.
Algunas de estas pacientes tienen una hipersensibilidad inmediata a la progesterona
(prueba cutánea positiva) y otras pueden estar reaccionando a los AINE adminis-
trados para el dolor cólico uterino. La urticaria crónica/angioedema puede asociarse
a reactivaciones de trastornos reumáticos, otros trastornos autoinmunitarios (como
la tiroiditis de Hashimoto) o trastornos neoplásicos. La neoplasia oculta es una causa
sumamente improbable de urticaria crónica.
Manifestaciones clínicas
Los pacientes comunican a menudo que la primera sensación de urticaria es un
prurito mal localizado que aparece con rapidez en las lesiones típicas de urticaria.
La intensidad del prurito varía de una mínima molestia a una sensación intolera-
ble que puede llevar a erosionarse la piel. A menudo aparecen juntos grupos
de habones a lo largo de un período corto y pueden surgir habones en forma de
oleadas varias veces al día. Los pacientes con urticaria colinérgica suelen tener
una presentación clínica especial de lesiones urticariales difusas, que miden
unos pocos milímetros de diámetro, al hacer un ejercicio suficiente para producir
sudoración. El prurito es particularmente intenso y todos los síntomas se limitan
generalmente a la piel. Un estudio de calidad de vida puntuada por los propios
pacientes con urticaria crónica reveló un deterioro espectacular en términos
de pérdida de sueño, astenia y trastornos emocionales. El angioedema, cuando
aparece, puede originarse cerca de un habón o independientemente en otras
partes del cuerpo. Los síntomas varían desde una molestia ligera a una sensación
intensa de presión y pueden conducir a otros problemas, como la disnea intensa
si se afecta a la vía respiratoria.
Diagnóstico
El primer episodio de urticaria/angioedema agudo puede aparecer sin un estímulo
identificable. Si los habones aparecen a los 5-30minutos de la ingestión de un fármaco
o alimento, el paciente puede identificar a menudo la asociación. Si se consulta al
médico, el mejor enfoque es recoger una anamnesis cuidadosa prestando atención
a las sustancias ingeridas y las enfermedades intercurrentes. Los fármacos y com-
plementos alimenticios innecesarios deben suspenderse, y cualquier medicamento
añadido recientemente debe cambiarse por otro con una estructura diferente. Lo
más frecuente es que no se identifique ninguna causa y que los habones se traten de
forma sintomática (v. más adelante) durante días o semanas antes de su resolución
espontánea.
Diagnóstico diferencial
El diagnóstico diferencial de la urticaria/angioedema crónico comprende los sub-
grupos de urticaria expuestos antes: idiopática, autoinmunitaria, físicas, mediadas
por alimentos y asociadas a diversas enfermedades sistémicas. Otros trastornos que
pueden confundirse con la urticaria/angioedema crónico son el prurito difuso compli-
cado con dermografismo, los trastornos que cursan con enrojecimiento generalizado,
la vasculitis urticarial, la urticaria pigmentosa, la mastocitosis sistémica, la anafilaxia
inducida por ejercicio, la anafilaxia asociada a alimentos e inducida por el ejercicio,
la anafilaxia idiopática, el angioedema hereditario, el angioedema adquirido y el
angioedema asociado a los inhibidores de la enzima convertidora de la angioten
sina (ECA)
( tabla 260-1).
Aproximadamente el 95%de los pacientes con urticaria/angioedema no reacciona
a una sustancia ingerida ni tiene otra enfermedad que provoque sus habones. Sin
embargo, a veces es difícil para los pacientes (y algunos médicos) aceptar este hecho,
lo que les lleva a realizar estudios extensos, cruentos, caros e innecesarios. La mejor
«prueba» para identificar a los pacientes con una causa específica subyacente (es
decir, desencadenante físico, trastorno autoinmunitario, alérgeno o enfermedad
sistémica) es una anamnesis cuidadosa y detallada y una exploración física realizadas
por un especialista versado en enfermedades urticariales.
Una buena forma de empezar es excluir un posible desencadenante físico. Dis-
ponemos de pruebas específicas para establecer el diagnóstico de la mayoría de las
urticarias físicas, como el rascado de la piel y la exposición de la piel al calor, el hielo, la
vibración, la presión, la radiación ultravioleta o el agua. La urticaria por frío adquirida
debe distinguirse del síndrome autoinflamatorio familiar por frío, que se caracteriza
por un exantema papular inducido por el frío (no urticaria) y ahora se clasifica en
la familia de síndromes con fiebre periódica hereditaria. La urticaria solar debe
distinguirse de otros tipos de sensibilidad a la luz, como las alteraciones metabólicas
(p. ej., porfiria eritrógena) y la fotosensibilidad debida a los fármacos.
Aunque los alimentos y los fármacos son causas infrecuentes de urticaria crónica,
muchos pacientes se centran en sustancias que ingieren y no se sienten satisfechos hasta
que se excluyen estas causas. Como en la evaluación de la urticaria aguda, el paciente
debe suspender todos los complementos alimenticios y medicamentos que no sean
absolutamente necesarios y, si es posible, cambiar losmedicamentos fundamentales por
compuestos sin ninguna relación estructural. El paciente mantiene entonces un diario
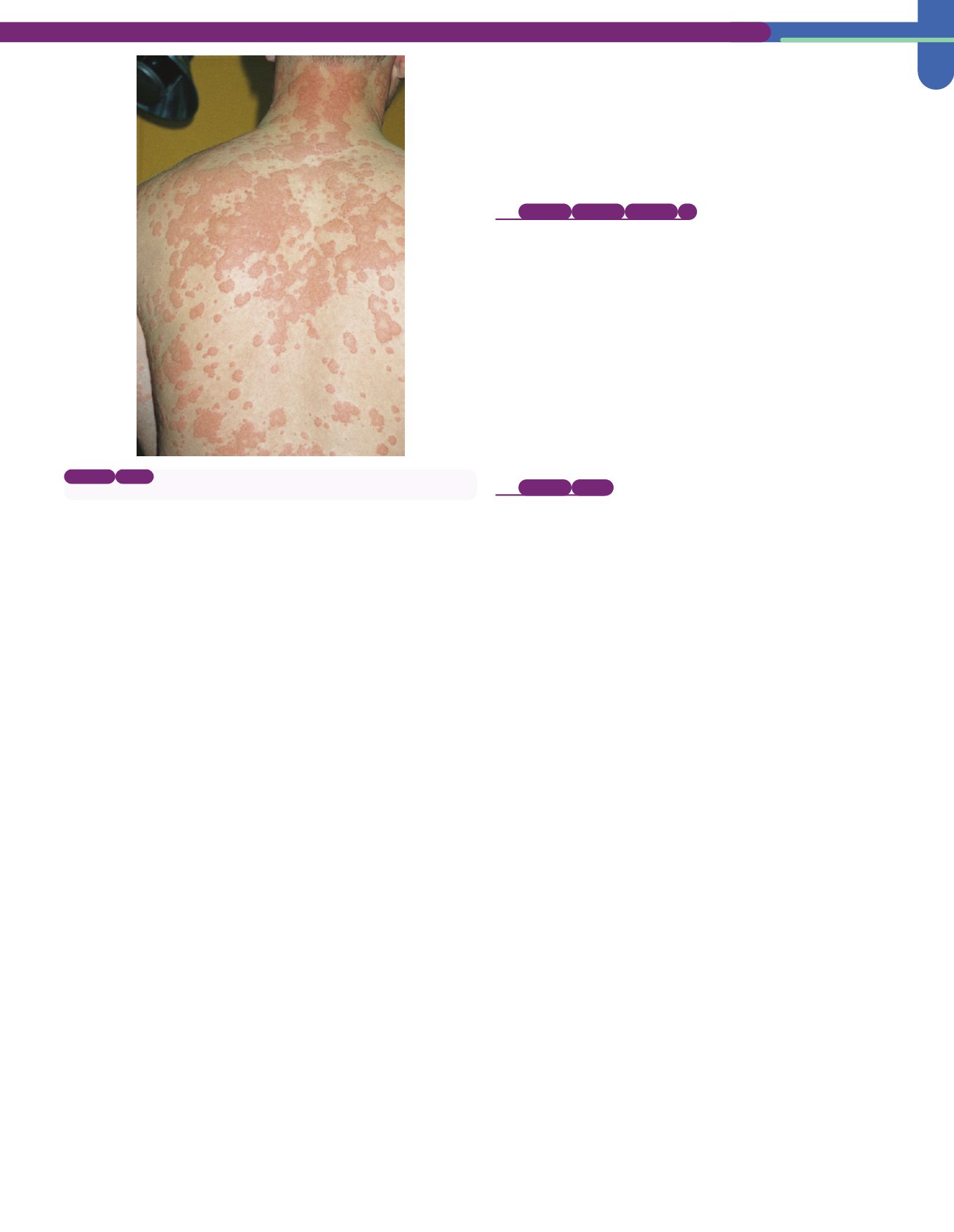
Figura 260-1.
Urticaria extensa.
Muchas presentaciones son más sutiles. (De Roitt I,
Brostoff J, Male D, eds. Immunology, 6.ª ed. Londres: Mosby; 2001: figura 21-2.)









