
regional. La indicación más común para el bloqueo ilioinguinal es
la reparación de una hernia inguinal unilateral.
En relación con el bloqueo ilioinguinal con guía ecográfica,
el paciente se coloca en decúbito supino
( figs. 43-18 a 43-20). Se
coloca el transductor entre la cresta ilíaca y el borde costal (más
cefálico que la localización habitual para el bloqueo ilioinguinal).
En esta localización, las capas musculares de la pared abdominal
están bien definida
s 55.De las tres capas musculares (oblicuo externo,
oblicuo interno y transverso), el oblicuo interno suele ser el más
grueso
56 .En la localización más tradicional para el bloqueo ilioin-
guinal, los músculos son con frecuencia aponeuróticos y, por tanto,
es difícil obtener imágenes de ello
s 57 .La inyección ha de ser entre la capa fascial que separa el
músculo oblicuo interno y el músculo transverso. La visualización
directa y la proximidad a los nervios no son aspectos críticos si se
inyectan 20ml de anestésico local en la capa correcta.El acercamiento
de la aguja es en plano desde la cara anterior, similar a los bloqueos
en el plano abdominal transversa
l 58,59 .No se requieren ajustes finos
del ángulo de la aguja porque puede deslizarse la sonda para encon-
trar el punto de cruce del plano tisular y la punta de la aguja. El
intento es visualizar en primer lugar la punta de la aguja en los mús-
culos oblicuo externo y oblicuo interno antes de avanzar a una mayor
profundidad. El movimiento respiratorio de la cavidad peritoneal
hace que la anestesia general sea una opción atractiva para el bloqueo.
El músculo transverso es delgado, de modo que es relativamente
pequeño el margen de seguridad entre él y la cavidad peritoneal. Para
unos bloqueos más completos, puede inyectarse anestésico local en
el interior de otras capas (entre el oblicuo externo y el oblicuo interno;
la infiltración subcutánea se efectúa entre el músculo oblicuo externo
y la piel) cuando se retira la aguja del bloqueo.
Para los bloqueos de bajo volumen, se posiciona la punta de
la aguja entre los nervios ilioinguinal e iliohipogástrico dentro del
plano fascial que separa los músculos oblicuos interno y transverso.
El nervio iliohipogástrico discurre por encima y por dentro del
nervio ilioinguinal. La rama circunfleja profunda (medial) de la
arteria ilíaca externa atraviesa el músculo transverso al ascender
por la pared abdominal. Las ramas de la arteria circunfleja ilíaca
profunda acompañan con frecuencia a los nervios ilioinguinales.
Se dificulta la valoración clínica del bloqueo por la variación
anatómica en la inervación cutánea de los nervios ilioinguinal e
iliohipogástrico. Los nervios ilioinguinal e iliohipogástrico tienen
pequeñas contribuciones motoras a los músculos transverso y
oblicuo interno. Hay un plano tisular entre el músculo transverso
del abdomen y la fascia transversal que comunica con el nervio
femora
l 60 ,de modo que una infiltración profunda de volúmenes
suficientes de anestésico local puede dar lugar a un bloqueo no
intencionado del nervio femoral.
Bloqueo femoral
Entre las ventajas del empleo de la ecografía para guiar el bloqueo
del nervio femoral figuran un bloqueo más completo, ahorro de
volumen del anestésico local y menores pinchazos vasculare
s 61,62.
Para tener éxito con esta técnica, se requiere un conocimiento
detallado de la anatomía ecográfica del nervio femoral en la región
inguinal.
El nervio femoral está situado generalmente por fuera de la
arteria femoral, en el surco formado por el músculo psoas ilíaco. El
nervio puede tener una forma oval o triangular en la sección trans-
versal con un diámetro anteroposterior de aproximadamente 3mm
y un diámetro mediolateral de 10 m
m 63 .La mejor representación del
nervio femoral es de 10cm proximal a 5cm distal al ligamento
inguinal. Se requiere una cierta inclinación de la sonda ecográfica de
acuerdo con la inclinación pélvica para que el haz sónico se junte al
nervio perpendicularmente para una exploración óptima. Además,
el nervio femoral tiene un curso que va ligeramente desde dentro
hacia fuera de modo que se requiere también una cierta rotación de
la sonda para ver mejor el nervio. Dado que el nervio femoral está
cubierto por el tejido adiposo y una fascia ecobrillante, puede ser
difícil para establecer la vaina ecogénica externa del nervi
o 14 .En algunos individuos el tendón del psoas puede parecer
similar al nervio femoral. Sin embargo, el tendón del psoas se loca-
liza en la profundidad del músculo. Si se visualiza la arteria femoral
profunda (la rama profunda de la arteria femoral), el transductor
está entonces demasiado distal para conseguir un bloqueo completo
del nervio femoral. Con frecuencia se identifica el nervio femoral
como una ligera indentación de los músculos psoas e ilíaco.
Para un bloqueo del nervio femoral, se utiliza un transductor
lineal ancho (huella de 35 a 50mm)
( figs. 43-21 a 43-23 ). Se obtiene
una proyección en el eje corto del nervio femoral y de los vasos tal
como se ha descrito previamente. Se han utilizado abordajes fuera
de plano (de distal a proximal) o en plano (de fuera hacia dentro).
Con frecuencia se utiliza el abordaje fuera de plano para la coloca-
ción de un catéte
r 64 .La ventaja del abordaje en plano es la visuali-
zación de la aguja que se aproxima. Las desventajas son una vía más
larga de la aguja y el hecho de que la aguja tiene tendencia a pasar
rozando la fascia ilíaca, deformándola más que pinchándola.
Para cualquier bloqueo, se posiciona la punta de la aguja
entre la fascia ilíaca y el músculo psoas ilíaco cerca del ángulo lateral
del nervio femoral para evitar los vasos femorales, de modo similar
al bloqueo de la fascia ilíac
a 65. La fascia ilíaca tiene una inclinación
mediolateral característica, de modo que los abordajes laterales son
ventajosos porque son más superficiales que los abordajes mediales.
La distribución deseada consiste en que el anestésico local forme
una capa debajo o completamente alrededor del nervio femoral.
Cuando se observa la capa del anestésico local sobre el nervio, la
principal preocupación es que la fascia ilíaca esté intacta y se pro-
duzca un fracaso del bloqueo. En los pacientes obesos es un reto la
obtención de imágenes del nervio femoral. En estos pacientes, puede
El texto continúa en la página 1464
1458
Control de la anestesia
III
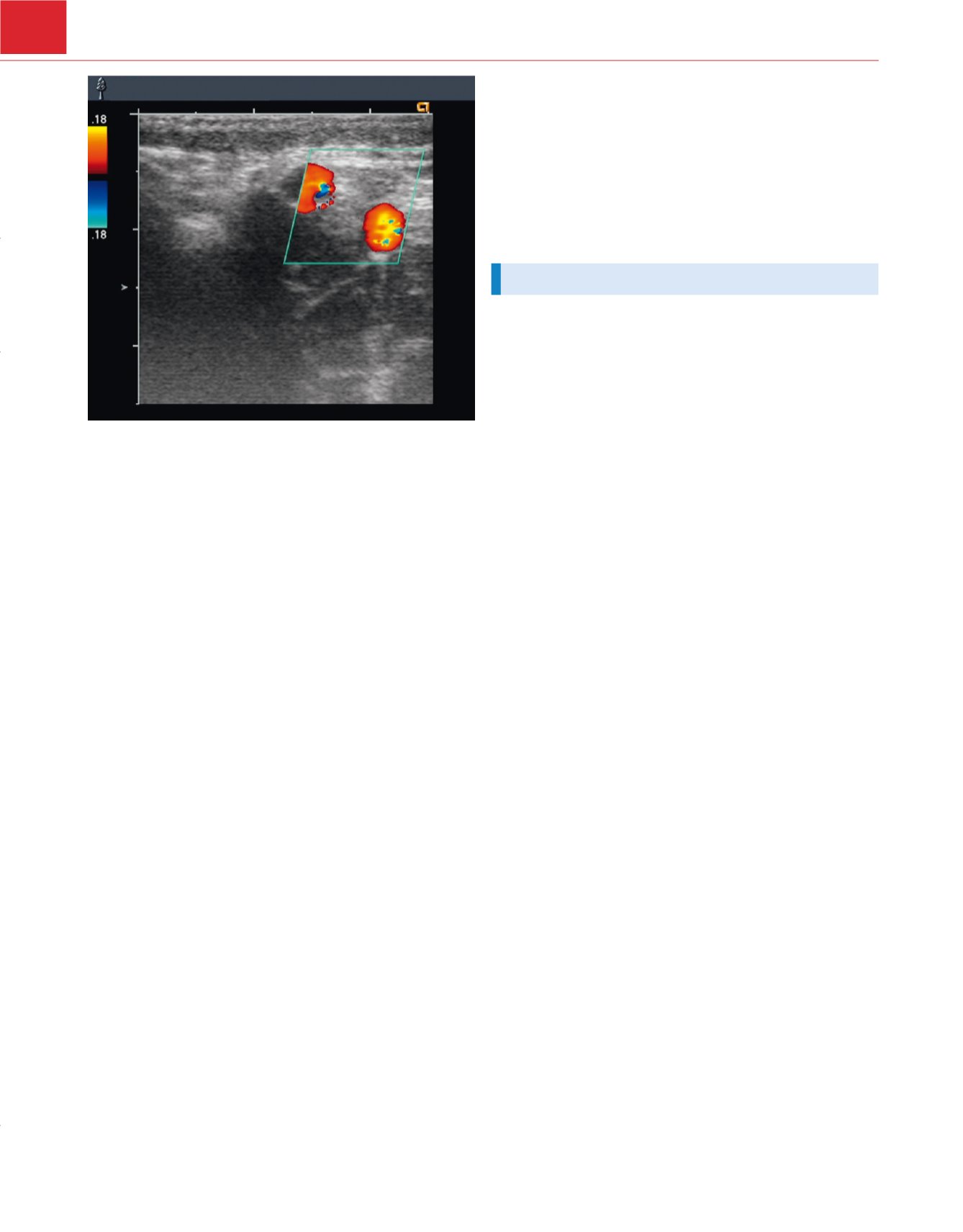
Figura 43-17
Duplicación de la arteria axilar. En esta ecografía dúplex, el
Doppler en color pone de manifiesto dos arterias axilares en la axila de este
paciente sometido a bloqueo axilar.









