
 (
fig. 74-7
)
(
fig. 74-7
)
. Comprima el esternón aproximadamente 2-2,5 cm con
un ritmo de 100-120 veces/minuto. Durante el masaje cardíaco no
es necesario interrumpir la ventilación pulmonar. La eficacia del
masaje cardíaco se determina mediante mediciones de la gasome-
tría y del pH, medición de la presión arterial generada y explora-
ción de las pupilas, que deben encontrarse en un tamaño medio o
mióticas. La dilatación pupilar sin haber administrado atropina es
un signo de que la oxigenación y el FSC son inadecuados.
Fármacos durante la reanimación
En la
tabla 74-17se enumeran los fármacos y las dosis de comienzo
habituales empleadas durante la reanimación de un recién nacido.
La acidosis grave (pH
<
7,0) puede reducir la eficacia de estos
fármacos. Por tanto, el pH se debe aumentar por encima de 7,20
tan pronto como sea posible. Todos los fármacos deben ser admi-
nistrados en el menor volumen de líquido posible para disminuir
el riesgo de inducir hipervolemia.
Cuándo interrumpir la reanimación
La decisión de interrumpir la reanimación suele basarse en la expe-
riencia del médico, el estado del paciente y los deseos de los padres.
Si las oportunidades de conseguir que el recién nacido disfrute de
una vida útil son muy bajas, se debe considerar interrumpir todos
los intentos de reanimación. La reanimación de los prematuros con
muy bajo peso al nacer es cuestionabl
e 296,297porque la evolución de
los recién nacidos antes de la semana 26 de gestación es muy
mal
a 298,299 .Cuando sea posible se debe tener una conversación
sincera con la familia antes del nacimiento. Si no es posible, puede
ser necesario iniciar la reanimación e interrumpirla después de
haber hablado con los padres.
Reanimación de los niños
La parada cardiorrespiratoria en la edad pediátrica es distinta de
la parada cardíaca del adulto en varios sentidos. Los adultos suelen
experimentar paradas cardíacas secundarias a isquemia cardíaca
grave y arritmias malignas. Es infrecuente que los niños sufran
arritmias malignas. La causa más frecuente de parada cardíaca en
los niños es el compromiso respiratorio o la parada respiratoria.
Otra diferencia es el tipo de arritmia observada. Los adultos por lo
general desarrollan arritmias ventriculares, mientras que los niños
tienen más probabilidades de sufrir bradiarritmias que degeneren
en asistolia.
Tan importante como realizar una buena RCP es identificar
a los pacientes con riesgo de sufrir una parada cardiopulmonar.
Para ello es precisa una vigilancia clínica constante y la identifica-
ción de los factores de riesgo. Los enfermos en estado crítico se ven
con frecuencia en situaciones de riesgo de sufrir una parada car-
díaca durante la manipulación de la vía respiratoria, con cualquier
cambio de tratamiento, en la manipulación del paciente o de la
cama y en los cambios de turno de médicos y enfermeras.
El ABC básico de la reanimación debe ser una secuencia tan
familiar que no se precise pararse a pensar para comenzar con los
primeros esfuerzos de reanimación. A pesar de la literatura cam-
biante acerca de nuevas técnicas de RCP, el método que sigue
aconsejándose como el apropiado es el de la American Heart Asso-
ciatio
n 300 .Una vez que se comienza con la ventilación, si no se
encuentra pulso palpable se debe comenzar a realizar un masaje
cardíaco externo, manteniendo la ventilación pulmonar. La fre-
cuencia de las compresiones ha de ser de 80-100/minuto en los
niños y los adultos. Una mano puede situarse por detrás de la
espalda para servir de apoyo, mientras que las compresiones ester-
nales se llevan a cabo con dos dedos de la otra mano. El masaje con
dos manos al estilo del adulto es el que se prefiere en niños mayores.
Se debe liberar siempre toda la presión entre las compresiones
enérgicas para permitir el llenado de las cámaras cardíacas, y hay
que valorar el pulso para evaluar si las compresiones son
adecuadas.
Se debe conseguir un acceso vascular tan pronto como sea
posible. Aunque se pueden administrar distintos fármacos (atro-
2462
Anestesia pediátrica
V
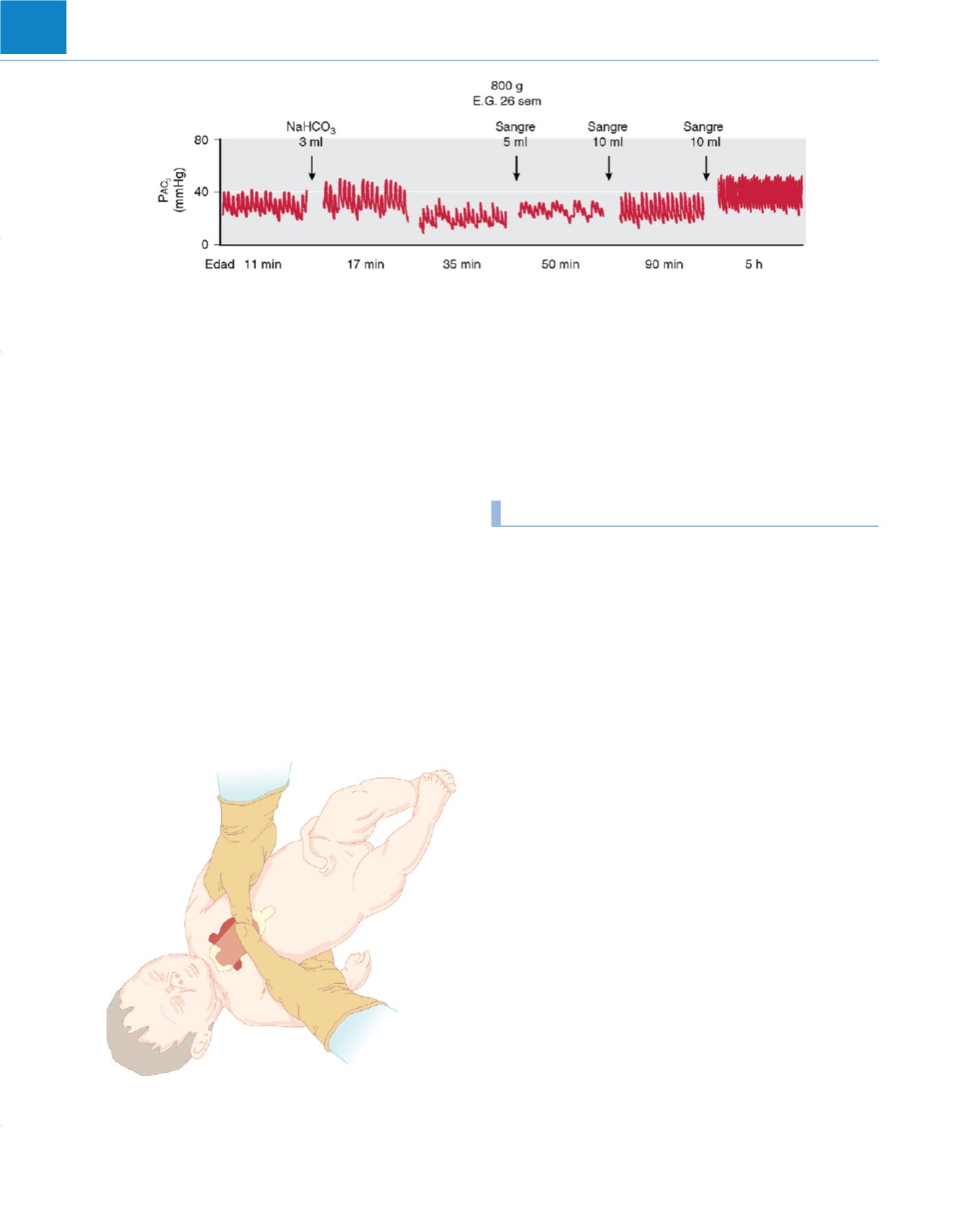
Figura 74-6
Presión arterial aórtica (P
ao
) durante las primeras 5 horas de vida de un lactante prematuro con hipovolemia. Los valores de P
ao
igualan a la
presión aórtica media. E.G., edad gestacional.
(De Gregory GA: Resuscitation of the newborn.
Anesthesiology
43:225, 1975.)
Figura 74-7
Masaje torácico cerrado. Por simplificar, no se muestran las
maniobras de ventilación.
(De Gregory GA: Resuscitation of the newborn.
Anesthesiology
43:225, 1975.)









