
Farmacología pulmonar
329
12
Sección II
Farmacología y anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
en mayor grado que el isoflurano. Este hallazgo cobra importancia
a la luz de los hallazgos que demuestran que el isoflurano relaja
preferentemente los bronquiolos más que los bronquios in vitr
o 14.
La estructura del epitelio respiratorio cambia de células columna-
res seudoestratificadas en las vías respiratorias grandes a células
cuboides más delgadas en los bronquiolos, por lo que la heteroge-
neidad histológica es considerable entre estas regiones. Aunque
todos los anestésicos volátiles son broncodilatadores, sus efectos
específicos en los bronquiolos dependen de la localización y de la
estructura del árbol respiratorio. Park y col
s 15demostraron que el
isoflurano y el halotano dilatan los bronquios de cuarto orden con
valores CAM equivalentes. El halotano, el isoflurano, el sevoflu-
rano y el desflurano en concentraciones hasta 1 CAM atenúan de
modo similar la broncoconstricción provocada por la metacolina
en ratas con tórax abierto anestesiadas con pentobarbita
l 16.
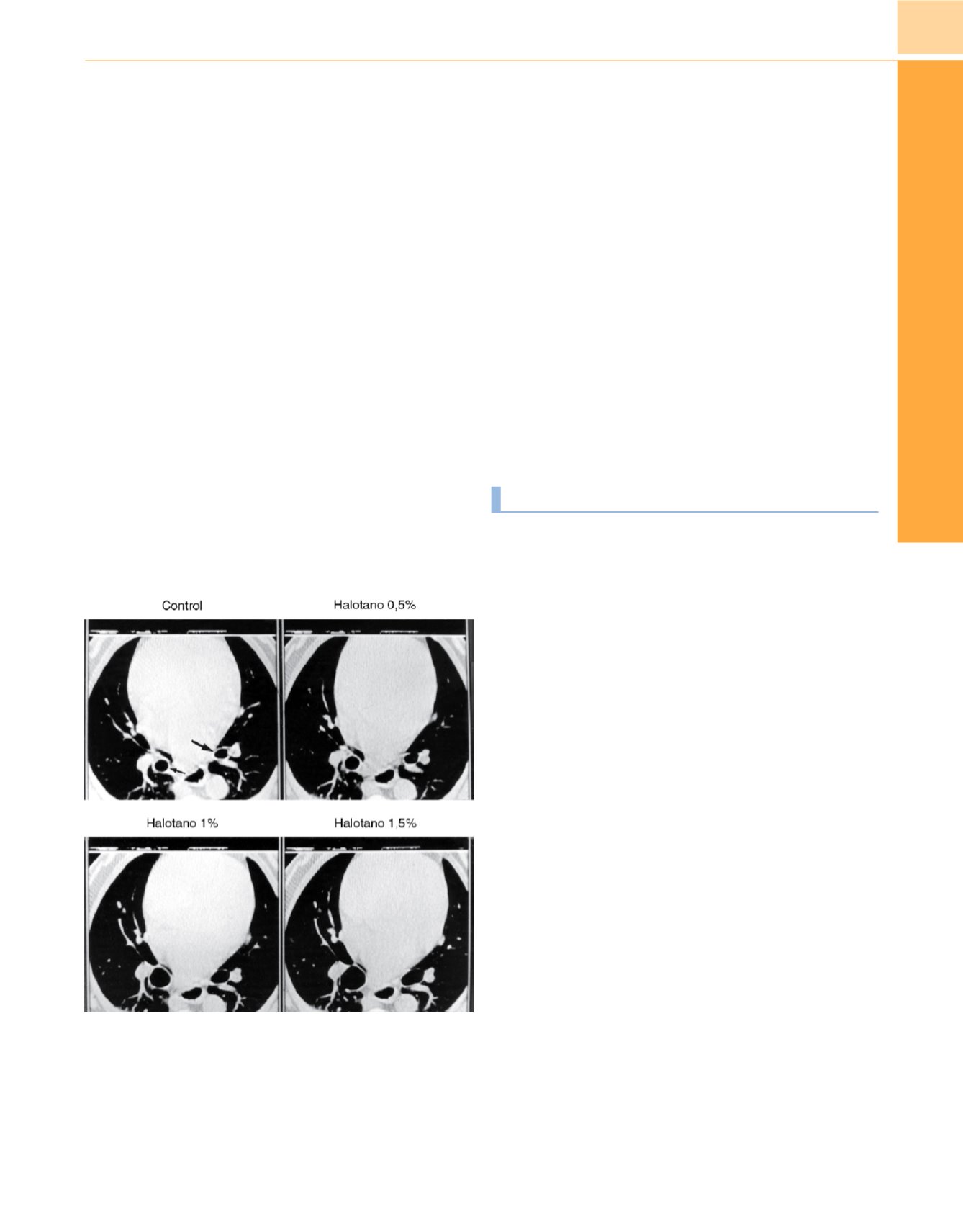
Mediante tomografía computarizada (TC), Brown y cols
. 17,18demostraron que el halotano causa más broncodilatación que el
isoflurano a concentraciones bajas
( fig. 12-1). El halotano tiene
también un efecto relajante más pronunciado que el isoflurano
con una CAM similar en el músculo liso de vía respiratoria
indemne, determinado mediante TC de alta resolució
n 19. Todos
los anestésicos volátiles, como el sevofluran
o 20,21y el desfluran
o 22,23 ,relajan el músculo liso de la vía respiratoria. El sevoflurano
(1 CAM) redujo la resistencia respiratoria (determinada con
técnica de isovolumen) un 15% en pacientes sometidos a cirugía
programada. Por el contrario, el desflurano no alteró la resistencia
de modo apreciabl
e 24 .El halotano, desflurano e isoflurano pueden
relajar la vía respiratoria distal (bronquiolos) más que la proximal
(bronquios
) 22. De modo similar, el isoflurano y el sevoflurano
tenían más efectos inhibidores en la contracción del músculo liso
bronquial que del traquea
l 25 .Estos efectos diferentes pueden estar
relacionados con el tipo de canales Ca
2+
dependiente de voltaje
(CDV) presentes en estas regiones. La administración de anesté-
sicos volátiles a los niños para realizar técnicas de imagen progra-
madas causó descensos progresivos del área transversal de la
musculatura de la vía respiratoria alta con el consiguiente colapso
de la vía respiratoria farínge
a 26. Como se observó con isoflurano
y halotano en modelos animales, los efectos del sevoflurano en los
niños no se distribuyen de modo uniforme en la vía respiratoria
alta (v. cap. 72).
La inhalación de 1 o 2 CAM de halotano, enflurano, sevo-
flurano o isoflurano no altera la resistencia pulmonar basal ni la
distensibilidad pulmonar dinámica. Sin embargo, estos anestési-
cos atenuaron de modo significativo los aumentos de la resisten-
cia pulmonar y los descensos de la distensibilidad pulmonar
dinámica en respuesta a la histamina intravenosa. El halotano fue
más efectivo para alterar los índices de broncodilatación, mien-
tras que las respuestas al isoflurano, el enflurano y el sevoflurano
fueron casi idéntica
s 21 .Por el contrario, el desflurano produjo
broncodilatación con 1 CAM pero a 2 CAM aumentó la resisten-
cia de la vía respiratoria. El halotano, el enflurano y el sevoflurano
producían una dilatación equivalente de los bronquios de tercera
o cuarta generación medida bajo visión directa con fibrobroncos-
copio in viv
o 28 .Mecanismo de acción
Los anestésicos volátiles relajan el músculo liso de la vía respira-
torio mediante depresión directa de la contractilidad del mismo.
Parece que esta acción se debe a efectos directos en el epitelio
bronquial y células musculares lisas de la vía respiratoria e inhi-
bición directa de vías neurales reflejas. Los mecanismos responsa-
bles de los efectos relajadores directos implican descenso del Ca
2+
intracelular, un regulador importante de la reactividad del músculo
liso. Varios mediadores intracelulares responsables de la moviliza-
ción de Ca
2+
son puntos de acción potenciales de los anestésicos
volátiles aunque el mecanismo predominante puede ser la inhibi-
ción de los CDV asociados a la membrana celular, una acción que
disminuye la entrada de Ca
2+
al citoso
l 29. El aumento de la con-
centración de AMPc provocado por anestésico disminuye el Ca
2+
libre intracelular al estimular la salida de Ca
2+
y aumentar la cap-
tación de Ca
2+
por el RS. Esta acción contribuye a la relajación del
músculo liso de la vía respiratori
a 30 .Otros mecanismos además
del descenso de la concentración intracelular de Ca
2+
son el des-
censo de la sensibilidad al calcio provocado por anestésicos volá-
tiles como consecuencia de la inhibición de la actividad proteína
cinasa
C 31y la inhibición de la función de la proteína
G 32 .Se ha
propuesto que los anestésicos volátiles modifican de modo dife-
rente la resistencia pulmonar alterando la densidad de mezcla de
gas
( fig. 12-2 ) 31 .En un modelo de pulmón de laboratorio con
resistencia fija, las concentraciones altas de anestésicos volátiles
aumentaron la densidad de mezcla de gas y la resistencia calcu-
lada, con el desflurano con el máximo aumento de todos los
valores CAM estudiados.
Los efectos de los anestésicos volátiles en las vías respirato-
rias pequeñas y grandes pueden estar relacionados con efectos
diferenciales en los CDV y en la distribución relativa de dichos
canales. Parece que los CDV de larga duración (tipo L) son el
mecanismo predominante de entrada de Ca
2+
en el músculo liso
traqueal, mientras que en las células musculares lisas bronquiales
están presentes CDV transitorios (tipo T) y tipo
L 25,33. Yamakage y
cols
. 25demostraron que el isoflurano y el sevoflurano inhiben
ambos tipos de CVD de modo dosis-dependiente aunque sus
efectos eran más pronunciados en los CDV tipo T del músculo liso
Figura 12-1
Tomografía computarizada de alta definición de un perro.
Arriba
izquierda,
control;
arriba derecha,
con halotano al 0,5%;
abajo izquierda,
halotano al 1%;
abajo derecha,
halotano al 1,5%. Obsérvese la dilatación
progresiva de las vías respiratorias como señalan las
flechas
.
(Reproducida de
Brown RH, Mitzner W, Zerhouni E y cols.: Direct in vivo visualization of
bronchodilation induced by inhalational anesthesia using high-resolution
computed tomography.
Anesthesiology
78:295, 1993, con autorización.)









