
330
Farmacología y anestesia
II
bronquial
( fig. 12-3). Los efectos diferentes de los anestésicos volá-
tiles en el músculo liso traqueal pueden estar relacionados también
con los efectos de la actividad del canal de cloro activad
o 34,35por
Ca
2+
o en los subtipos de canal K
+
con sensibilidad diferencia
l 34 .Estudios preliminares señalaban que los anestésicos volátiles relajan
el músculo liso de la vía respiratoria mediante apertura de canales
de potasio sensibles a trifosfato de adenosina (ATP) (K
ATP
). Sin
embargo, el halotano produjo efectos mínimos en los canales K
ATP
del músculo liso traquea
l 36 .Las vías de señalización subyacentes a la broncodilatación
provocada por anestésico se muestran en la
figura 12-4. Además
de los efectos en los CDV, el halotano reduce la Ca
2+
I al vaciar el
Ca
2+
del retículo sarcoplásmic
o 37,38 .Los efectos directos de halo-
tano en la concentración de IP
3
son controvertidos, pero las
reducciones inducidas por halotano del Ca
2+
del retículo sarco-
plásmico parecen estar mediadas por canales para el receptor
rianodin
a 38 .Warner y cols
. 39demostraron también que el halo-
tano amortigua la sensibilización al Ca
2+
inducida por acetilco-
lina en músculo liso traqueal canino en mayor grado que el
isoflurano o el sevoflurano. Estos hallazgos son similares a los
efectos diferenciales de los anestésicos volátiles de relajación del
músculo liso en la vía respiratoria. El halotano puede reducir el
Ca
2+
libre en el citoplasma o limitar el flujo de entrada de Ca
2+
a
través de la membrana celular. Las alteraciones de la sensibilidad
al Ca
2+
son un mecanismo importante por el que los anestésicos
volátiles producen relajación del músculo liso. Este efecto puede
estar mediado al menos en parte por un aumento de la proteína
fosfatas
a 40del músculo liso y la modulación de las proteínas G
que ejerce acciones en el CMPC, en concreto G
q
y G
i
. 32,41Los
anestésicos volátiles influyen también en la función de las proteí-
nas G en diferentes tejidos, pero la relajación del músculo liso de
la vía respiratoria inducida por halotano es independiente de las
proteínas G inhibidoras sensibles a la toxina pertussis que son
sensibles a los efectos de relajación de los agonistas de los recep-
tores
b
-adrenérgico
s 42 .Los anestésicos volátiles interaccionan
con el complejo proteína G heterotrimérica-receptor muscarínico
para impedir el intercambio de nucleótido promovido por ago-
nista en la subunidad G
a
de la proteína G
43 .Quizás a través de
este mecanismo los anestésicos volátiles inhiben las proteínas de
señalización como osfolipasa C, proteína cinasa C y canales
iónicos. Además del papel de los anestésicos volátiles como inhi-
bidores del intercambio de nucleótido de guanina provocado por
agonista muscarínico, también tienen efectos directos en el com-
plejo proteína G-recepto
r 42. La vía final de la contracción del
músculo liso en la vía respiratoria es la generación de fuerza y el
acortamiento de los músculos lisos regulado por el número y la
cinética de los puentes cruzados de miosina. El isoflurano modula
tanto el número de puentes cruzados como la velocidad de los
ciclos del músculo liso de vía respiratoria de rata aislad
o 44.
Los efectos broncoconstrictores de una concentración
inhalada baja de dióxido de carbono fueron atenuados por el
halotano inhalado, pero no intravenoso, lo que indica que los
anestésicos volátiles tienen una acción directa en la musculatura
de la vía respiratoria o en los arcos reflejos neurales locales más
que sobre las vías reflejas de control central. La dilatación de los
segmentos bronquiales distales inducida por el halotano, el iso-
flurano, el sevoflurano y el desflurano depende parcialmente de
la presencia de epitelio bronquia
l 15,45. Un prostanoide (p. ej., pros-
taglandina E
2
o I
2
) o el NO podría mediar los efectos broncodi-
latadores de estos anestésicos volátiles. Por ejemplo, la
broncodilatación mediada por isoflurano parece más dependiente
de NO que de prostanoides, pero con el halotano ocurre lo con-
trario. En pacientes con asma o con exposición a alergeno puede
haber daño o inflamación epitelial localizada en las vías respira-
torias pequeñas, y como consecuencia, la respuesta broncodilata-
dora a los anestésicos volátiles puede ser meno
r 46 .El mayor efecto
broncodilatador de los anestésicos volátiles en pacientes con neu-
mopatía reactiva crónica se produce principalmente en la vía
respiratoria proximal más que en la distal.
La estimulación de los nervios intrínsecos de la vía respi-
ratoria produce una respuesta contráctil colinérgica inhibida por
atropina. Además de los efectos directos descritos con anteriori-
dad, la broncodilatación inducida por anestésico volátil se
produce también por modulación de la transmisión neural coli-
nérgica de la vía respiratoria mediada a través de mecanismos
pre y postunión
47,48 .La combinación de atropina y halotano no
aumenta el calibre de la vía respiratoria más que cada fármaco
por separado. Este hecho indica que el halotano dilata la vía
respiratoria mediante bloqueo del tono vagal en ausencia de
estimulació
n 17 .La liberación de histamina y el reflejo neural
broncodilatador no adrenérgico no colinérgico que se cree que
está mediado por N
O 49no tiene un papel relevante en la bron-
codilatación inducida por dosis bajas de halotano. El polipéptido
endógeno endotelina-1 produce una constricción traqueal
potente. La administración de isoflurano a una dosis clínica-
mente relevante (2%) disminuye la contracción del músculo liso
de la vía aérea provocada por endotelina-1 en anillos traqueales
de rata, lo que sugiere otro posible mecanismo de relajación del
músculo liso de la vía respiratori
a 50 .Efectos de los anestésicos inhalatorios
en el tono broncomotor
Los anestésicos volátiles pueden ser un método efectivo de trata-
miento del status asmaticus cuando los tratamientos convenciona-
les fracasa
n 51 .El halotano al 1% administrado a 12 pacientes con
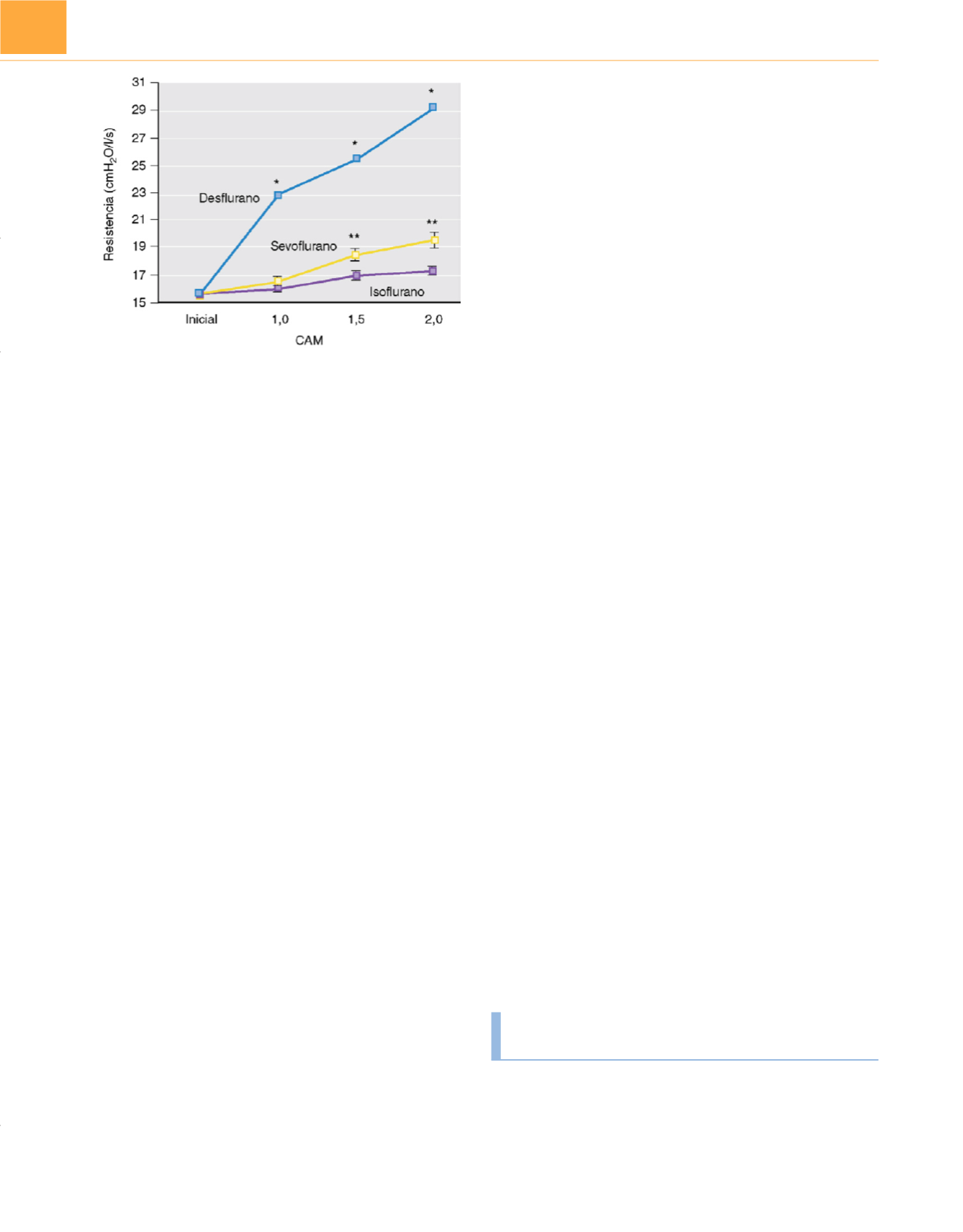
Figura 12-2
Comparación del efecto en la resistencia pulmonar total de
diferentes anestésicos volátiles a concentraciones equivalentes. Con una
concentración alveolar mínima (CAM) de 1, sólo el desflurano aumenta la
resistencia pulmonar en comparación con el isoflurano y el sevoflurano. Con
una CAM de 1,5 y 2, el sevoflurano aumenta de modo significativo la
resistencia pulmonar total en comparación con el isoflurano, mientras que el
desflurano produce un aumento más pronunciado que los otros dos
anestésicos. *Resistencia pulmonar elevada en comparación con el
sevoflurano y el isoflurano; **aumento de la resistencia pulmonar en
comparación con el isoflurano.
(Reproducida de Nyktari VG, Papaioannou AA,
Prinianakis G y cols.: Effect of the physical properties of isofluorane,
sevofluorane and desfluorane on pulmonary resistance in a laboratory lung
model.
Anesthesiology
104:1202, 2006, con autorización.)









