
336
Farmacología y anestesia
II
estos hallazgos a los pacientes anestesiados debe ser cauta aun
que estos resultados indican un papel aditivo y perjudicial probable
de halotano y ventilación mecánica en la producción de surfactante
y homeostasis del espacio alveolar, sobre todo en presencia de lesión
pulmonar aguda. Quedan por evaluar las acciones del desflurano y
el sevoflurano en el metabolismo del surfactante pulmonar.
No están claros los papeles específicos de la función muco-
ciliar deprimida y de las alteraciones en las células alveolares tipo
II en las complicaciones pulmonares pero el deterioro de la moti-
lidad ciliar, el transporte de moco bronquial y la producción de
surfactante pueden tener un papel relevante en la morbilidad
perioperatoria. Como hemos visto, los anestésicos inhalatorios
pueden tener también un papel inmunomodulador importante en
las células alveolares tipo II durante lesión pulmonar.
La administración prolongada de anestésicos puede causar
acumulación de moco y empeorar el metabolismo de surfactante
en la célula alveolar. Estas acciones pueden tener efectos negativos
en la función pulmonar, como atelectasia e infección. Los pacien-
tes con más riesgo son aquellos con producción excesiva o anormal
de moco o surfactante y aquellos con lesión pulmonar aguda (p.
ej., bronquitis crónica, asma, fibrosis quística y ventilación mecá-
nica crónica). Sin embargo, todavía no se han realizado estudios
comparativos de los efectos de los anestésicos inhalatorios en la
función mucociliar, el metabolismo del surfactante y la inmuno-
modulación en pacientes ni en modelos animales con compro-
miso de la función pulmonar.
Resistencia vascular pulmonar
Determinantes del tono vascular pulmonar
La RVP es mínima con un volumen pulmonar equivalente a la CRF.
Los vasos sanguíneos pulmonares se comprimen con volúmenes
pulmonares altos mientras que se hacen más cortos, estrechos y
tortuosos por la pérdida de soporte del parénquima pulmonar
colindante a volúmenes pulmonares bajos.Los cambios en la presión
arterial pulmonar y RVP tienen efectos considerables en el inter-
cambio de gas y líquido en los pulmones. Un aumento de la RVP
provoca un ascenso correspondiente de la presión arterial pulmonar
que favorece la trasudación de líquido intersticial. La RVP aumenta
también por presión teleespiratoria positiva, hipoxia e hipercapnia
alveolar y presión de cierre crítica. Los anestésicos inhalatorios
tienden a reducir el volumen pulmonar y también pueden por tanto
tener efectos indirectos en la RVP por este mecanismo.
Los cambios directos en el tono vascular pulmonar alteran
la RVP al alterar la pendiente de la relación flujo-presión. Estos
cambios directos pueden estar provocados por un aumento rápido
del Ca
2+
intracelular o por alteraciones en el tono del sistema ner-
vioso simpático, en la presión parcial arterial de oxigeno y dióxido
de carbono, equilibrio ácido-base o concentraciones de catecola-
minas circulantes. La hipercapnia a pH constante (es decir, isohi-
dria) no altera el tono arterial pulmonar aislado, pero la acidosis
normocápnica relaja arterias pulmonares aisladas mediante un
mecanismo independiente de endoteli
o 89. No obstante, también se
ha señalado que la disfunción endotelial arterial pulmonar poten-
cia la vasoconstricción hipercápnic
a 90.
Las sustancias vasoactivas liberadas pueden afectar también
al tono vascular. Las sintetasas de NO inducibles, endoteliales y
neuronales están ampliamente distribuidas en el pulmón, su parti-
cipación en la homeostasis vascular es importante y están íntima-
mente relacionadas con el ambiente de oxígeno pulmonar (v.
cap. 21). La sintetasa de NO parece poco o nada importante para la
regulación de la RVP en el pulmón sano normóxic
o 91,92pero esta
enzima y su metabolito NO son mediadores fundamentales de la
RVP durante la hipoxi
a 93 .Además de producir vasodilatación en
regiones pulmonares normóxicas ventiladas durante la hipoxia con
un pulmón, el NO puede liberar también un inhibidor endógeno
de sintetasa NO que produce vasoconstricción en regiones pulmo-
nares hipóxicas no ventilada
s 94 .El NO puede ser beneficioso en el
tratamiento del edema pulmonar de altur
a 95y en la hipertensión
pulmonar neonatal causada por diversas cardiopatías, pulmón
hipoplásico y aspiración de meconio. El NO es beneficioso también
en el tratamiento de la hipertensión pulmonar del adulto siempre
que la resistencia no sea «fija» como en la insuficiencia mitral aguda,
insuficiencia cardíaca congestiva y trasplante cardíaco o pulmonar.
No obstante, la inhalación de NO durante el broncoespasmo agudo
puede empeorar la hipoxemia de forma paradójic
a 96. No está claro
si esta acción adversa está mediada por broncodilatación directa en
la vía respiratoria periférica con menos constricción o mediante
empeoramiento del cortocircuito intrapulmonar. La disfunción
endotelial pulmonar tras cortocircuito pulmonar empeora la vaso-
dilatación dependiente de endoteli
o 97. No obstante, el uso de NO en
pacientes pediátricos o adultos sometidos a cirugía cardíaca se ha
convertido en un método frecuente para reducir la RVP en estos
casos. De forma similar al NO, el monóxido de carbono (CO) esti-
mula la guanilil ciclasa y aumenta la concentración de GMPc en
células musculares lisas vasculares arteriales pulmonares para
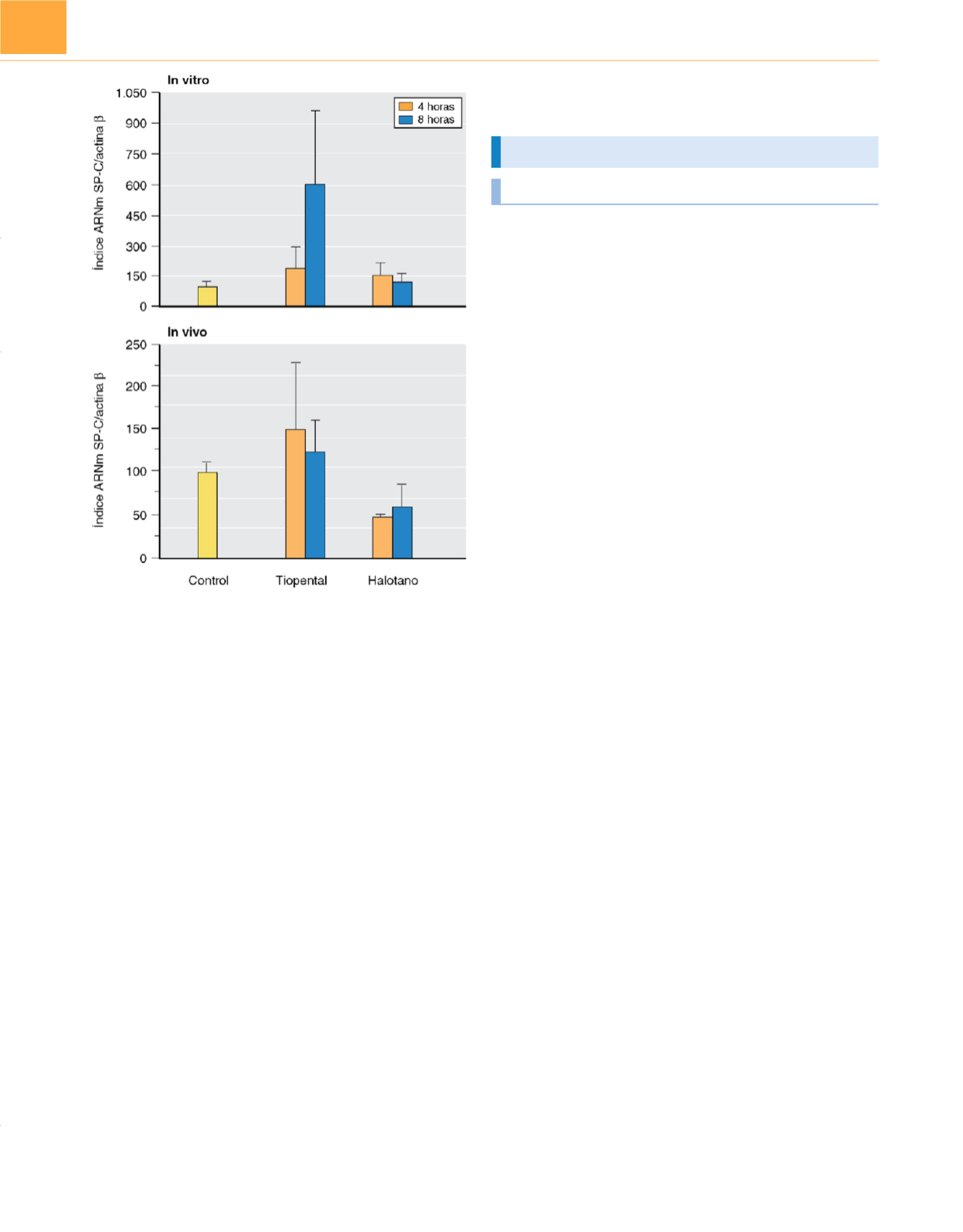
Figura 12-8
El halotano aumenta el ARNm de proteína C asociada a
surfactante (SP-C) in vitro pero tiene el efecto opuesto en la rata con
ventilación mecánica. El tiopental aumenta el contenido de ARNm de
proteína C asociada a surfactante tanto in vitro como in vivo.
(Modificada de
Paugam-Burtz C, Molliex S, Lardeux B y cols.: Differential effects of halothane
and thiopental on surfactant protein C messenger RNA in vivo and in vitro
in rats.
Anesthesiology
93:805, 2000, con autorización.)









