
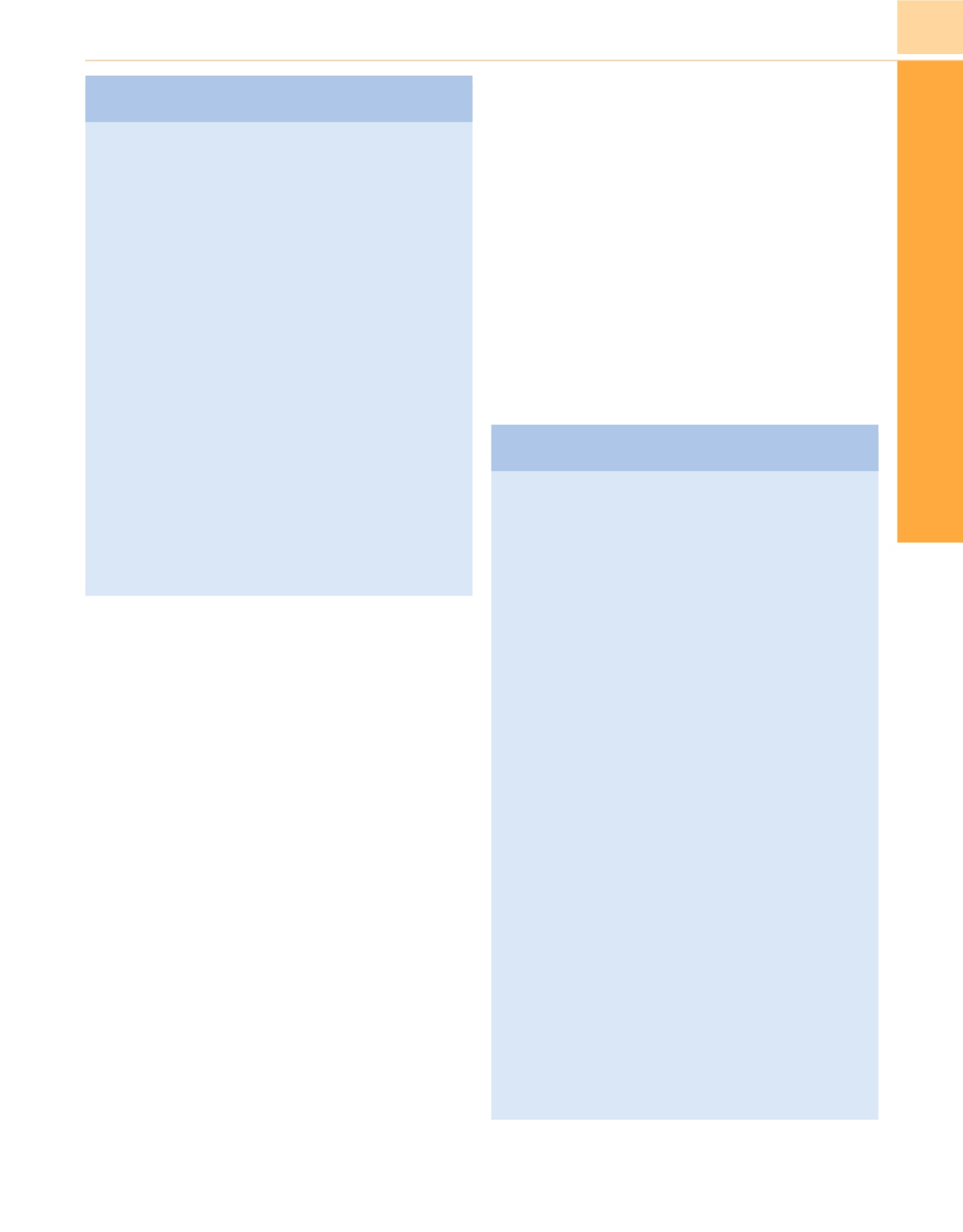
médicos y enfermeros de la UCI no están muy familiarizados con
la farmacología de los bloqueantes neuromusculare
s 437,438. Por
ejemplo, un 50-70% de los enfermeros y profesionales de la UCI
creían que el pancuronio era un ansiolítico y un 5-10% creía que
era un analgésic
o 438 .En el Reino Unido, el uso erróneo de blo-
queantes neuromusculares como sedantes en los cuidados inten-
sivos no era infrecuente en la década de 198
0 439. En torno al 96%
de los pacientes de la UCI recibieron bloqueantes neuromuscula-
res para facilitar la ventilación mecánica en 1980. En 1986 este uso
se había reducido hasta el 16% de los pacientes con respirado
r 439 .En EE.UU. los bloqueantes neuromusculares se emplean en menos
del 20% de todos los pacientes que necesitan ventilación
mecánic
a 437 .La estancia prolongada en la UCI por una enfermedad
crítica se asocia a trastornos de la función neuromuscular que
contribuyen a la morbilidad, duración del ingreso hospitalario, difi-
cultad para el destete y rehabilitación prolongad
a 440 .Las complica-
ciones de la administración a largo plazo de bloqueantes
neuromusculares en la UCI se resumen en el
cuadro 19-3. En la
UCI, la duración de la ventilación mecánica, la sepsis, la disfunción
de dos o más órganos, si el paciente es mujer, la administración de
esteroides y la hipercapnia son factores de riesgo reconocidos para
el desarrollo de una disfunción neuromuscular. Los síndromes de
debilidad en pacientes críticos son relativamente frecuentes y su origen puede ser polimorfo. En un estudio retrospectivo sobre 92 pa
cientes críticos con debilidad diagnosticada en clínica, los estudios
electromiográficos mostraron que la miopatía aguda (miopatía del
paciente crítico) es tres veces más frecuente que la neuropatía
axonal aguda (neuropatía del paciente crítico): el 43 y el 13%, res-
pectivament
e 440 .El coste sanitario adicional de un caso de debili-
dad persistente alcanzó los 67.000 dólare
s 441 .El
cuadro 19-4resume
los trastornos que entran en el diagnóstico diferencial de la debi-
lidad neuromuscular en la UCI.
Miopatía del paciente crítico
Lacomis y cols
. 442propusieron emplear el término «miopatía del
paciente crítico» (MPC) en lugar de los términos que se emplean
actualmente en la bibliografía, como miopatía cuadripléjica
agud
a 443 ,miopatía aguda (necrosante) de cuidados intensivos, mio-
patía por filamentos gruesos, miopatía aguda por corticoides y
miopatía de cuidados críticos.
La mayoría de los trabajos publicados sobre la MPC en la
UCI se han centrado en pacientes con estatus asmátic
o 444 .Los
individuos afectados han recibido típicamente tratamiento con
corticoides y bloqueantes neuromusculares no despolarizantes. Sin
embargo, se ha descrito también la miopatía en pacientes asmáticos
y en enfermos con neumopatías crónicas sin parálisis que han sido
Farmacología de los relajantes musculares y sus antagonistas
667
19
Sección II
Farmacología y anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
Cuadro 19-3
Complicaciones de la parálisis muscular
en la Unidad de Cuidados Intensivos
Uso a corto plazo
Efectos secundarios conocidos específicos de un fármaco
Ventilación inadecuada ante un fallo del respirador o
desconexión del circuito
Analgesia y/o sedación inadecuadas
Uso a largo plazo
Complicaciones de la inmovilidad
Trombosis venosa profunda y embolia pulmonar
Lesiones del nervio periférico
Úlceras por decúbito
Incapacidad para toser
Retención de secreciones y atelectasia
Infecciones pulmonares
Disregulación de los receptores nicotínicos de acetilcolina
Parálisis prolongada tras suspender los relajantes
Bloqueo neuromuscular persistente
Miopatía del paciente crítico
Polineuropatía del paciente crítico
Combinación de las anteriores
Efectos no reconocidos de fármacos o metabolitos
Succinilcolina y acidosis metabólica/hipovolemia
3-desacetilvecuronio y bloqueo neuromuscular
Laudanosina y excitación cerebral
Cuadro 19-4
Causas de debilidad neuromuscular
generalizada en la Unidad de Cuidados Intensivos
Sistema nervioso central
Encefalopatía séptica o toxicometabólica
Ictus del tronco del encéfalo
Mielinólisis pontina central
Trastornos de las células del asta anterior (p. ej., esclero-
sis lateral amiotrófica)
Neuropatías periféricas
Polineuropatía del paciente crítico
Síndrome de Guillain-Barré
Porfiria
Paraneoplasia
Vasculitis
Nutricional y tóxica
Trastornos de la unión neuromuscular
Miastenia grave
Síndrome miasténico de Eaton-Lambert
Botulismo
Bloqueo prolongado de la unión neuromuscular
Miopatías
Miopatía del paciente crítico
Miopatía caquéctica
Rabdomiólisis
Miopatías inflamatorias e infecciosas
Distrofias musculares
Tóxicas
Deficiencia de maltasa ácida
Mitocondriales
Hipopotasemia
Síndromes hipermetabólicos con rabdomiólisis (p. ej., sín-
drome maligno por neurolépticos)
De Lacomis D: Critical illness myopathy.
Curr Rheumatol Rep
4:403-
408, 2002.









