
liares de trombosis y el tratamiento farmacológico concurrente
ofrece un mayor valor predictivo que un cribado aleatorio.
Trastornos trombóticos hereditarios
frecuentes
Aunque en la actualidad la comprensión de los trastornos trom-
bóticos a nivel bioquímico y molecular sigue siendo limitada, un
examen cuidadoso puede identificar una predisposición trombótica
hereditaria subyacente en un 50% de pacientes con trombo
embolia venos
a 69. Los procesos hereditarios relativamente fre
cuentes, que son la base de las tendencias protrombóticas, incluyen
las mutaciones puntuales de los genes del factor V (factor V de
Leiden) o de la protrombina (polimorfismo G20210A del gen
de la protrombina). En el caso de la mutación del factor V de
Leiden, el cofactor Va esencial adquiere resistencia a la degrada-
ción por la proteína
C 70 .Esta simple alteración del equilibrio entre
la hemostasia y el sistema contrarregulador de la proteína C
induce una tendencia protrombótica presente en alrededor del
5% de la población. En el caso de la mutación del gen de la pro-
trombina, el aumento de sus concentraciones plasmáticas genera,
de nuevo, un estado de hipercoagulabilidad. Las formas heredita-
rias menos habituales de trombofilia incluyen los déficits de an-
titrombina, de proteína C y de proteína S
34 .Se caracterizan por
una penetrancia muy variable, afectada por el grupo sanguíneo,
el sexo y otras variables confusas. En ausencia de procesos preci-
pitantes coexistentes, el riesgo trombótico absoluto secundario a
una trombofilia hereditaria es limitad
o 71. En presencia de antece-
dentes familiares o de anomalías de las pruebas que sugieren
trombofilia sin antecedentes de trombosis, los riesgos asociados
a una anticoagulación profiláctica crónica pueden ser mayores
que los posibles beneficios. Sin embargo, tras una complicación
trombótica, estos pacientes generalmente se tratan con anticoa-
gulación de por vida.
Trastornos trombóticos adquiridos
frecuentes
Síndrome antifosfolípido
El síndrome antifosfolípido describe un trastorno autoinmune
adquirido, caracterizado por trombosis venosas y/o arteriales, al
igual que abortos de repetición. Puede ser secundario a un tras-
torno autoinmune, como el lupus eritematoso sistémico o la artritis
reumatoide, o puede presentarse de forma aislada. Característica-
mente da lugar a una ligera prolongación del TTPa y resultados
positivos de los títulos de anticuerpos anticardiolipina o anticoa-
gulante lúpic
o 72 .A pesar del TTPa prolongado, el síndrome no
entraña un mayor riesgo de hemorragia sino una mayor posibilidad
de trombosis. Los anticuerpos asociados a este síndrome interfieren
con los fosfolípidos que se añaden al realizar muchas pruebas de
coagulación de laboratorio. La prolongación aislada de un TTPa
detectada en el preoperatorio merece que se considere el diagnós-
tico de un síndrome antifosfolípido. Los pacientes con el síndrome
que han experimentado una complicación trombótica corren
mayor riesgo de trombosis recurrente y suelen tratarse mediante
anticoagulación de por vid
a 73 .Trombocitopenia inducida por heparina
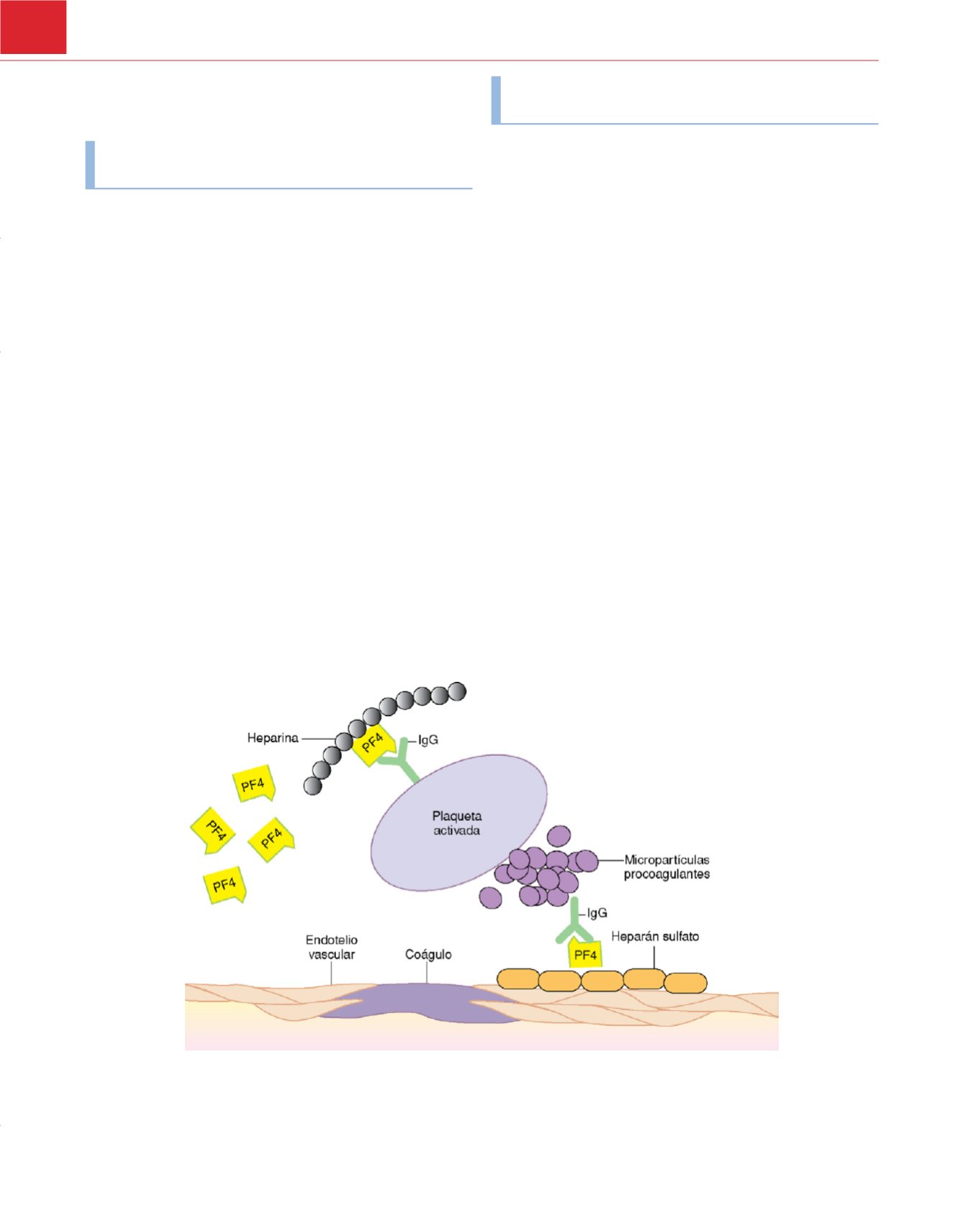
La trombocitopenia inducida por heparina describe una reacción
autoinmune al fármaco que afecta al 5% de pacientes tratados con
este fármaco. En comparación con otras trombocitopenias indu-
cidas por fármacos, la TIH da lugar a la activación plaquetaria y
la posibilidad de trombosis venosa y arterial
74,75 .Las pruebas
sugieren que está mediada por inmunocomplejos (anticuerpos
IgG, factor 4 plaquetario [PF4] y heparina) que se unen a los
receptores plaquetarios Fc
g
activando las plaquetas. Los anticuer-
pos anti-PF4/heparina pueden «activar» el endotelio vascular, los
monocitos y los macrófagos a través de una estimulación de la
expresión del factor tisular
( fig. 46-4 ). Los pacientes que la desa-
rrollan durante el tratamiento corren un riesgo sustancialmente
1540
Control de la anestesia
III
Figura 46-4
Mecanismos subyacentes de la trombosis en la trombocitopenia inducida por heparina (TIH). Los inmunocomplejos formados por heparina, factor
4 plaquetario (PF4) y anticuerpos se unen a los receptores Fc
g
de la superficie plaquetaria y activan las plaquetas. Además, los inmunocomplejos PF4/heparina
activan el endotelio vascular, los monocitos y los macrófagos aumentando la expresión del factor tisular.
(De Slaughter TF, Greenberg CS: Heparin-associated
thrombocytopenia and thrombosis: Implications for perioperative management.
Anesthesiology
87:669, 1997, con autorización.)









