
comenzará en un plazo de pocos minutos. Alrededor del tejido
muerto hay un área de vascularización marginalmente suficiente,
en la que la probabilidad de muerte celular se relaciona con el
tiempo de isquemia. Ésta es la zona de penumbra isquémica y
existe la posibilidad de rescate con una intervención intensiva. De
forma similar al lema de los cardiólogos, «el tiempo es músculo»,
también se puede decir que «el tiempo es neuronas».
Por tanto, los objetivos del tratamiento han pasado de la
estabilización fisiológica y la evitación de los factores de riesgo a la
reperfusión acelerada y la recuperación del tejido cerebral
amenazado.
Esto ha sido posible por la introducción de los trombolíticos
intravenosos junto con el tratamiento cardíaco agresivo en la
amenaza de infarto. El tratamiento debe comenzar en el servicio
de urgencias y debe continuar en la UCI. Se ha identificado una
ventana de oportunidad de 3 horas, aunque se puede ajustar a la
vista de los datos de la RM difusión-perfusión. La trombólisis
intraarterial está limitada a centros especializados, lo que ha limi-
tado la adquisición de datos sobre su eficacia, aunque parece que
es eficaz y tiene menor incidencia de efectos adversos sistémicos.
Puede ser particularmente útil en la oclusión vertebrobasila
r 177 .Tiene una importancia crucial mantener una perfusión vigo-
rosa hasta que se intente la trombólisis. En consecuencia, no se debe
tratar la hipertensión salvo que induzca lesión miocárdica o que ya
se haya producido una hemorragia cerebral (conversión hemorrá-
gica). Esta última circunstancia también impediría la trombólisis.
Una vez que se ha intentado la trombólisis, aumenta el riesgo
de hemorragia, y se debe moderar la hipertensió
n 178 .Los efectos
adversos evidentemente se centran en la hemorragia, que se asocia
a mayores dosis de trombolítico y tratamiento tardí
o 179 .Se debe
prestar mucha atención a la TC después de este tratamiento y a
cualquier signo de hemorragia sistémica, como dolor abdominal
bajo, que puede indicar hemorragia retroperitoneal. Las áreas del
cerebro que no se puedan rescatar aparecerán tumefactas y produ-
cirán isquemia por compresión en las regiones adyacentes. De
la misma forma que los efectos de la lesión cerebral traumática
y la HSA pueden variar por la localización anatómica, también los
efectos del accidente cerebrovascular isquémico varían con la loca-
lización particular de la oclusión vascular.
Además del control del volumen cerebral, ha habido un
renovado interés en el uso temprano de cirugía de descompresión
en circunstancias de hinchazón «maligna». El edema puede inducir
valores de PIC mayores de 30 mmHg, con la consiguiente elevación
de la mortalidad. Los estudios realizados hasta la fecha tienen un
tamaño muestral relativamente pequeño, aunque indican el efecto
beneficioso si la craniectomía de descompresión se realiza en las
primeras 24 horas después del inicio de los síntomas, con colgajos
óseos de gran tamañ
o 180 .La edad avanzada tiene un efecto adverso,
pero el dominio hemisférico parece menos important
e 177 .En muchos aspectos el tratamiento es similar al de las lesio-
nes con efecto de masa después de una lesión cerebral traumática.
Se están realizando estudios de eficacia más extensos para analizar
no sólo la mortalidad, sino también la evolución funcional, a la
vista de las importantes preocupaciones sobre la posibilidad de un
aumento de la supervivencia con un aumento de la discapacidad y
el sufrimiento.
Cuidados neuroquirúrgicos postoperatorios
Muchas operaciones neuroquirúrgicas son largas y producen una
agresión significativa al encéfalo; por lo tanto, es frecuente el
ingreso postoperatorio en la UCI para evitar las agresiones secun-
darias y para una retirada más gradual del soporte ventilatorio,
aunque no hay evidencias objetivas. Esto supone el control cuida-
doso de la presión arterial para minimizar la formación de edema,
teniendo en consideración el posible deterioro de la autorregula-
ción y de la distensibilidad cerebrovascular. Sin embargo, no se
insistirá lo suficiente en la importancia de la exploración neuroló-
gica, y la retirada temprana o la interrupción intermitente de la
sedación para permitir una exploración clínica adecuada es un
abordaje prudente para el seguimiento de estos pacientes.
Cuidados neurocríticos
2679
84
Sección VII
Cuidados críticos
© ELSEVIER. Fotocopiar sin autorización es un delito
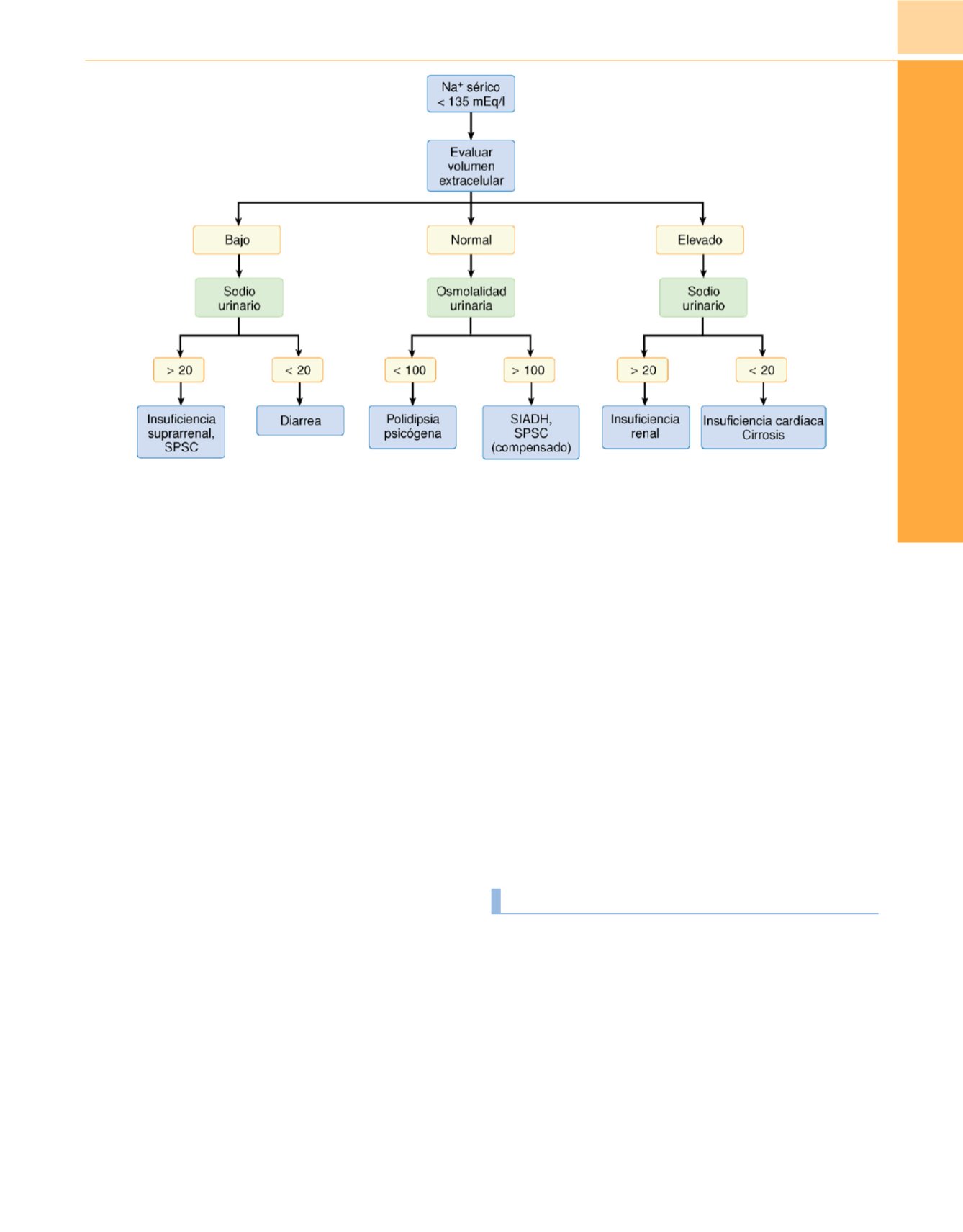
Figura 84-8
Algoritmo para el diagnóstico diferencial de la hiponatremia en el paciente neuroquirúrgico. SIADH, síndrome de secreción inadecuada
de hormona antidiurética; SPSC, síndrome de pérdida de sal de origen cerebral.









