
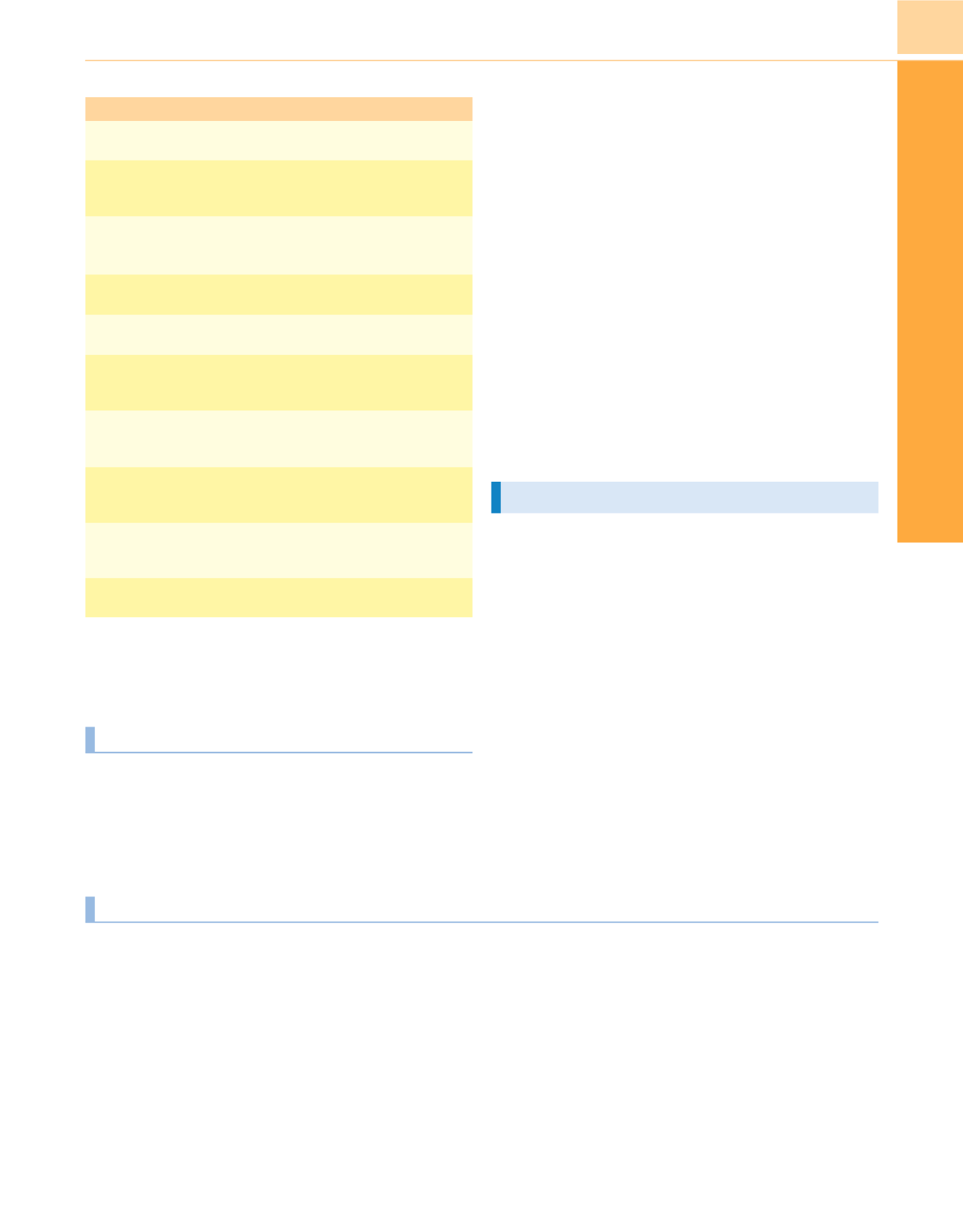
Otras estrategias
En la
tabla 86-4se describen detalladamente las alternativas a las
técnicas presentadas en este apartado.
Acceso vascular
Es preciso destacar el papel fundamental que desempeña el acceso
vascular. El fracaso del circuito se debe con más frecuencia a un
acceso vascular inadecuado que a una anticoagulación insufi-
ciente. Por tanto, un catéter óptimo de diálisis puede ahorrar al
paciente un aumento inapropiado de la anticoagulación. El TRS
venovenoso se basa en la utilización de un catéter de doble luz
temporal. Estos catéteres se insertan en una vena central y están
disponibles en diversas formas y tamaños. El lugar seleccionado
para su inserción depende de la experiencia clínica, hábito corpo-
ral del paciente y presencia de otros catéteres intravenosos que
puedan intercambiarse por el de diálisis. La canulación de la vena
yugular interna derecha, alcanzando la punta del catéter la aurí-
cula derecha, se asocia con tasas de flujo sanguíneo del circuito de
hasta 300ml/min. El calibre para pacientes adultos varía de 12 a
14, y las longitudes, de 16 a 25 cm. Para el acceso en la vena
femoral, se utiliza un catéter de 20 cm de longitud con la punta
colocada cerca de la vena cava inferior, lo que permite flujos
óptimos en el circuito. Cuando se sospecha un flujo sanguíneo
insuficiente en el catéter, deben lavarse las luces venosa y arterial
con suero salino con el objetivo de examinar la resistencia a la
inyección. Es preciso distinguir la coagulación de la línea de su
acodadura debida a la posición del paciente. Puede administrarse
heparina o urocinasa en el catéter durante unas pocas horas para
su desobstrucción. También puede intercambiarse el catéter por
uno nuevo.
Resumen
Los mecanismos relacionados con el TRS se basan en los prin-
cipios del transporte de agua y solutos por difusión y convec-
ción. Estos mecanismos se han aplicado y han dado lugar a
diferentes técnicas (TRS intermitente, extendido o continuo) y
modalidades (hemofiltración, hemodiálisis, hemodiafiltración,
filtración plasmática, hemoperfusión y filtración-adsorción plas-
mática conjugada). Es importante una comprensión precisa de
las implicaciones técnicas y clínicas de estos tratamientos para
obtener los resultados deseados. En pacientes con fracaso renal
agudo pueden administrarse diferentes prescripciones, modali-
dades y pautas de TRS. Los efectos clínicos sobre los pacientes
en estado crítico dependen de la estrategia seleccionada y de la
gravedad/complejidad del cuadro clínico del paciente. En la
práctica clínica no se ha adoptado una dosis específica de TRS
debido al número insuficiente de evidencias clínicas. Hasta la
fecha, las mejores evidencias respaldan una dosis de TRS de al
menos 35ml/kg/h –spKt/V 1,4– para la HVVC, la HDFVVC o la
HDI diaria.
Bibliografía
1. Bellomo R, Ronco C, Kellum JA, et al, and the ADQI
workgroup: Acute renal failure—definition, outcome
measures, animal models, fluid therapy and informa-
tion technology needs: The Second International
Consensus Conference of the Acute Dialysis Quality
Initiative (ADQI) Group. Crit Care 8:R204-R212,
2004.
2. Mehta RL, Kellum JA, Shah SV, et al, for the Acute
Kidney Injury Network: Acute Kidney Injury
Network: Report of an initiative to improve outcomes
in acute kidney injury. Crit Care 11:R31, 2007.
3. Uchino S, Kellum JA, Bellomo R, et al, for the Beginning
and Ending Supportive Therapy for the Kidney (BEST
Kidney) Investigators: Acute renal failure in critically ill
patients: A multinational, multicenter study. JAMA
294:813-818, 2005.
4. Bellomo R: The epidemiology of acute renal failure:
1975 versus 2005. Curr Opin Crit Care 12:557-560,
2006.
5. Bagshaw SM, Laupland KB, Doig CJ, et al: Prognosis
for long-term survival and renal recovery in critica-
lly ill patients with severe acute renal failure: A
population-based study. Crit Care 9:R700-R709,
2005.
6. Kramer P, Wigger W, Rieger J, et al: Arteriovenous
hemofiltration: A new simple method for treatment
of overhydrated patients resistant to diuretics. Klin
Wochenschr 55:1121-1122, 1977.
7. Ronco C, Brendolan A, Bellomo R: Current technology
for continuous renal replacement therapies. In: Critical
Care Nephrology. Dordrecht, The Netherlands, Kluwer
Academic Publishers, 1998, pp 1269-1308.
8. Burchardi H: Renal replacement therapy in the ICU: Cri-
teria for initiating RRT. Contrib Nephrol 132:171-180,
2001.
9. Ronco C, Bellomo R: Principles of solute clearance
during continuous renal replacement therapy. In: Cri-
tical Care Nephrology. Dordrecht, The Netherlands,
Kluwer Academic Publishers, 1998, pp 1213-1223.
Tratamiento renal sustitutivo
2733
86
Sección VII
Cuidados críticos
© ELSEVIER. Fotocopiar sin autorización es un delito
Tabla 86-4
Estrategias de anticoagulación
Fármaco
Ventajas
Inconvenientes
Sin anticoagulación
Alto riesgo de
hemorragia
Vida más corta relativa
del circuito
Heparina no
fraccionada
Sistemática
Trombocitopenia
inducida por
heparina
Heparina de bajo peso
molecular
Sistemática (alternativa
a heparina no
fraccionada)
Trombocitopenia
inducida por
heparina
Prostaciclina
Vida muy corta
del circuito
Hipotensión
Citrato
Sistemática/vida muy
corta del circuito
Hipocalcemia
Danaparoide
Trombocitopenia
inducida por
heparina
No se dispone de
datos suficientes
Argatrobán
Trombocitopenia
inducida por
heparina
No se dispone de
datos suficientes
Irudina
Trombocitopenia
inducida por
heparina
No se dispone de
datos suficientes
Mesilato de nafamostat Trombocitopenia
inducida por
heparina
No se dispone de
datos suficientes
Circuitos revestidos de
heparina
Sistemáticos
No se dispone de
datos suficientes









