
682
Farmacología y anestesia
II
forma protonada también depende de factores ambientales,tales como
la temperatura o la potencia iónica, así como del medio en el que
se encuentre el fármaco. En una membrana, un medio relativa-
mente apolar, la p
K
a
media de los anestésicos locales es menor que
cuando se encuentran en una solució
n 6. Lo anterior resulta equi-
valente a decir que, desde el punto de vista químico, la membrana
concentra más la forma básica del anestésico local que la forma
catiónica protonada.
El pH del medio en el que se encuentra el anestésico local
influye sobre la actividad del fármaco, ya que altera el porcentaje
relativo entre las formas básicas y protonadas. Por ejemplo, el pH
en un tejido inflamado es inferior al normal, por lo que en estos
casos la concentración de anestésico local en su forma protonada
es mayor que en los tejidos normales, lo que se traduce en una peor
penetración en el tejido (v. más adelante).
En la
figura 20-2se muestra la relación entre la p
K
a
y el
porcentaje de anestésico local en la forma catiónica. Como se
expondrá más adelante, el pH influye de dos formas sobre la efica-
cia clínica dependiendo de la zona donde se inyecte el anestésico
y por la importancia de la forma básica para la penetración
tisular.
Anatomía del nervio periférico
Cada axón del nervio periférico posee su propia membrana celular,
el axolema. Los nervios no mielinizados, como las fibras C aferentes
nociceptivas y las fibras eferentes posganglionares autonómicas, con-
tienen numerosos axones revestidos por una única cubierta de células
de Schwann. Por el contrario, todas las fibras sensitivas y motoras de
gran calibre se encuentran revestidas por múltiples capas de mielina,
que consisten en lasmembranas plasmáticas de las células de Schwann
especializadas que se envuelven en sí mismas alrededor del axón
durante el crecimiento del mismo. La mielina incrementa de modo
considerable la velocidad de la conducción nerviosa, ya que aísla el
axolema del medio salino conductor circundante y consigue que la
«corriente de acción» generada por un potencial de acción
se desplace a través del axoplasma hasta los nódulos de Ranvier, las
interrupciones periódicas de la cubierta de mielina donde se rege-
neran los potenciales de acción
( fig. 20-3). En los nódulos de Ranvier
de las fibras mielinizadas existe una elevada concentración de canales
de Na
+
, que participan en la génesis y en la propagación de los poten-
ciales de acció
n 7 ,aunque también se observan a lo largo de los axones
de las fibras no mielinizadas
( fig. 20-3). En la
tabla 20-3se expone
Nombre genéric
o *y nombre comercial
común
Estructura química
Año aproximado del
inicio de su uso clínico
Uso anestésico
principal
Preparación comercial
representativa
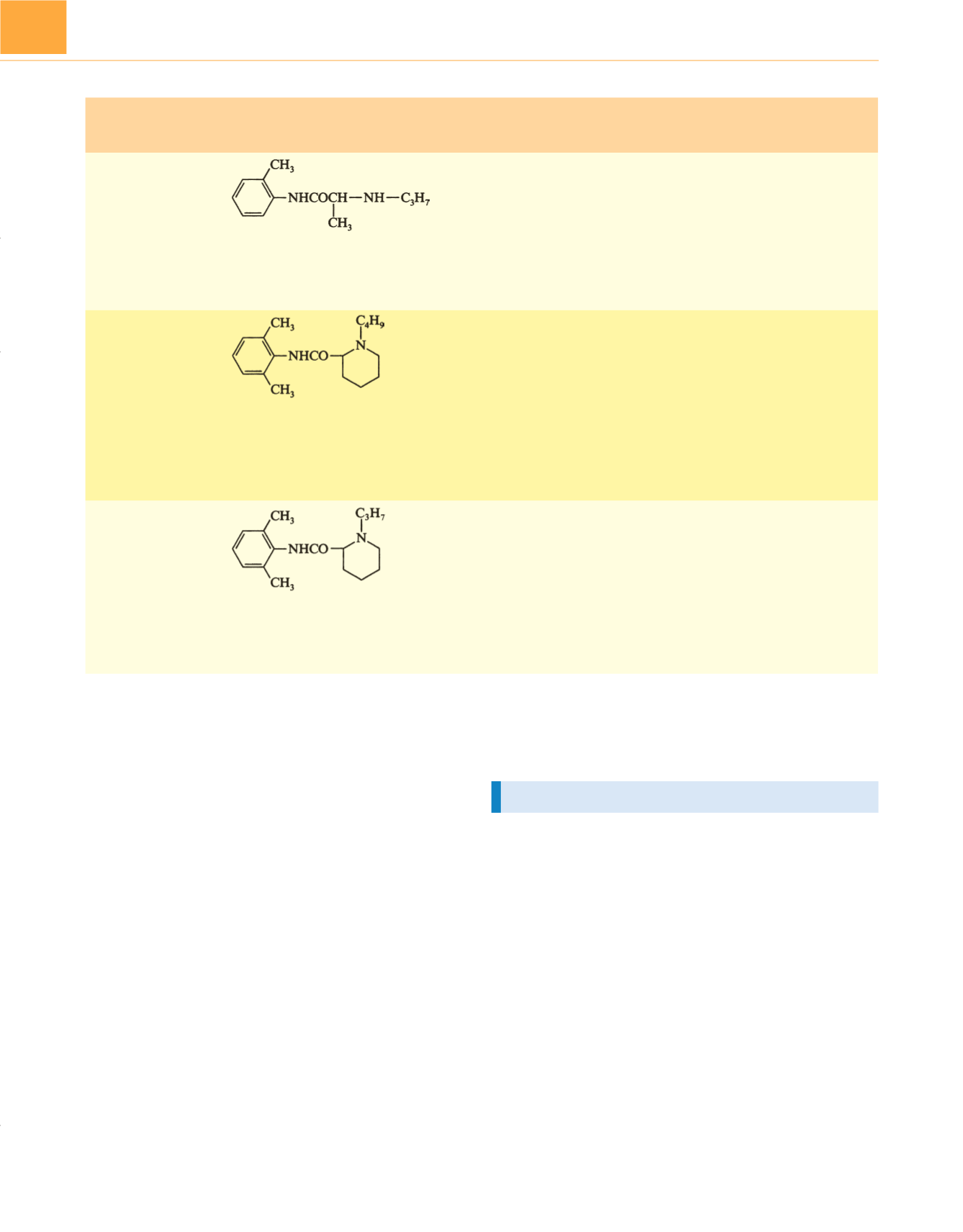
Prilocaína (Citanest)
1960
Infiltración
Soluciones de 10 y 20 mg/ml
Bloqueo nervioso
periférico
Soluciones de 10, 20,
y 30 mg/ml
Epidural
Soluciones de 10, 20,
y 30 mg/ml
Bupivacaína (Marcaína)
1963
Infiltración
Solución de 2,5 mg/ml
Bloqueo nervioso
periférico
Soluciones de 2,5 y 5 mg/ml
Epidural
Soluciones de 2,5, 5,
y 7,5 mg/ml
Raquídeo
Soluciones de 5 y 7,5 mg/ml
Ropivacaína (Naropin)
1992
Infiltración
Soluciones de 2,5 y 5 mg/ml
Bloqueo nervioso
periférico
Soluciones de 5 y 10 mg/ml
Epidural
Soluciones de 5 y 7,5 mg/ml
*Nomenclatura USP.
Modificada de Covino B, Vassallo H:
Local Anesthetics: Mechanisms of Action and Clinical Use.
Orlando, FL, Grune & Stratton, 1976.
Tabla 20-1
Anestésicos locales representativos de uso frecuente
(cont.)









