
la detección de la disfunción del ventrículo derecho en los pacientes
con enfermedad coronaria sometidos a revascularización quirúrgica.
Se ha observado una FEVD reducida tras la circulación extracorpó-
rea, en especial en los enfermos con obstrucción preexistente de la
arteria coronaria derech
a 388 .Sin embargo, la FEVD es una determi-
nación del rendimiento del ventrículo derecho muy dependiente de
la carga, y el médico debe tener esto en cuenta para interpretar esta
determinación del modo adecuad
o 377,389. El uso clínico de la FEVD
mediante CAP parece haber encontrado su mayor aplicación hasta
la actualidad en los pacientes críticos, en concreto en aquéllos con
insuficiencia respiratori
a 389,390. En estas aplicaciones, la determina-
ción de mayor interés ha sido el volumen telediastólico del ventrículo
derecho, que se calcula matemáticamente a partir de la FEVD:
VTDVD= VS
______
FEVD
(3)
donde VTDVD=volumen telediastólico del ventrículo derecho
VS =volumen sistólico
FEVD = fracción de eyección del ventrículo derecho
El volumen telediastólico del ventrículo derecho parece corre-
lacionarse mejor con el gasto cardíaco que las determinaciones
estándar de la precarga como la PVC o la PEA
P 390,391 .Estos hallazgos
no resultan sorprendentes debido a los problemas de interpretación
asociados a la monitorización de la presión cardíaca de llenado ya
citados.Además, la mejor correlación entre el volumen telediastólico
del ventrículo derecho y el gasto cardíaco puede ser el resultado del
emparejamiento matemático de las determinaciones, ya que ambas
proceden del volumen sistólico establecido por el CAP. Como en el
caso de la monitorización estándar con CAP, sin embargo, el bene-
ficio de la monitorización de la FEVD mediante CAP en términos
del pronóstico del paciente sigue sin estar demostrad
o 392.
Variables hemodinámicas derivadas
del catéter de arteria pulmonar
El sistema cardiovascular se compara a menudo con un modelo de
circuito eléctrico, cuya relación entre el gasto cardíaco, la presión
arterial y la resistencia al flujo es similar a la ley de Ohm:
RVS= PAM−PVC
__________
GC
×80
RVP= PMAP−PEAP
_____________
GC
×80
(4)
donde RVS
= resistencia vascular sistémica (dinas
⋅
s
⋅
cm
−5
)
RVP
= resistencia vascular pulmonar (dinas
⋅
s
⋅
cm
−5
)
PAM
=presión arterial media (mmHg)
PVC
=presión venosa central (mmHg)
PMAP=presión media de la arteria pulmonar (mmHg)
PEAP
=presión de enclavamiento de la arteria pulmonar
(mmHg)
GC =gasto cardíaco (l/min)
Los valores normales de la RVS y la RVP se indican en la
tabla 30-7 .Obsérvese que estos cálculos de la RVS y la RVP se
basan en un modelo hidráulico de líquidos que asume la existencia
de un flujo continuo y laminar a través de una serie de conductos
rígido
s 393 .Estos cálculos también utilizan la presión auricular como
la presión anterógrada para el flujo sistémico o pulmonar, la
PVC como presión auricular derecha en el cálculo de la RVS y
la PEAP como PAI en el cálculo de la RVP. Los métodos alternati-
vos para calcular la resistencia ignoran el efecto de estas presiones
anterógradas. Para la circulación sistémica, la resistencia total
puede calcularse tan sólo a partir de la PAM y el gasto cardíaco;
para la circulación pulmonar, la resistencia pulmonar total describe
la razón entre la PAP media y el gasto cardíaco.
Todas estas fórmulas de resistencia simplifican en exceso el
comportamiento de todo el sistema cardiovascular. Un modelo más
fisiológico de la circulación sistémica considera la vascularización
como una serie de vasos colapsables con tono intrínseco. Este
modelo,tambiéndenominado
cascada vascular,
describe una presión
crítica de cierre en el extremo anterógrado del circuito que supera
la presión de la aurícula derecha y sirve para limitar el flujo (una
presión anterógrada eficaz que es mayor que la presión de la aurícula
derecha empleada en la fórmula de la RVS). La consideración deta-
llada de estos aspectos excede a los objetivos de este análisis y está
disponible en otras fuente
s 394,395 .Para los médicos es fundamental
comprender que el tratamiento centrado en el ajuste preciso de la
RVS induzca a una gran confusión y debería evitarse.
Cuando se considera la vascularización pulmonar y se utilizan
las fórmulas presentadas con anterioridad como medida de la resis-
tencia al flujo en el pulmón, surgen problemas adicionales. La vascu-
larización pulmonar esmás adaptable que la vascularización sistémica
y los incrementos considerables en el flujo sanguíneo pulmonar
pueden no producir ningún aumento significativo en la PAP.Además,
el flujo por lo general cesa al final de la diástole en el circuito pulmo-
nar de baja resistenci
a 396. Por tanto, los cambios en la RVP pueden ser
consecuencia de las alteraciones intrínsecas en el tono vascular pul-
monar (constricción o dilatación), del reclutamiento vascular o de la
dinámica reológica. En el circuito pulmonar, el análisis del gradiente
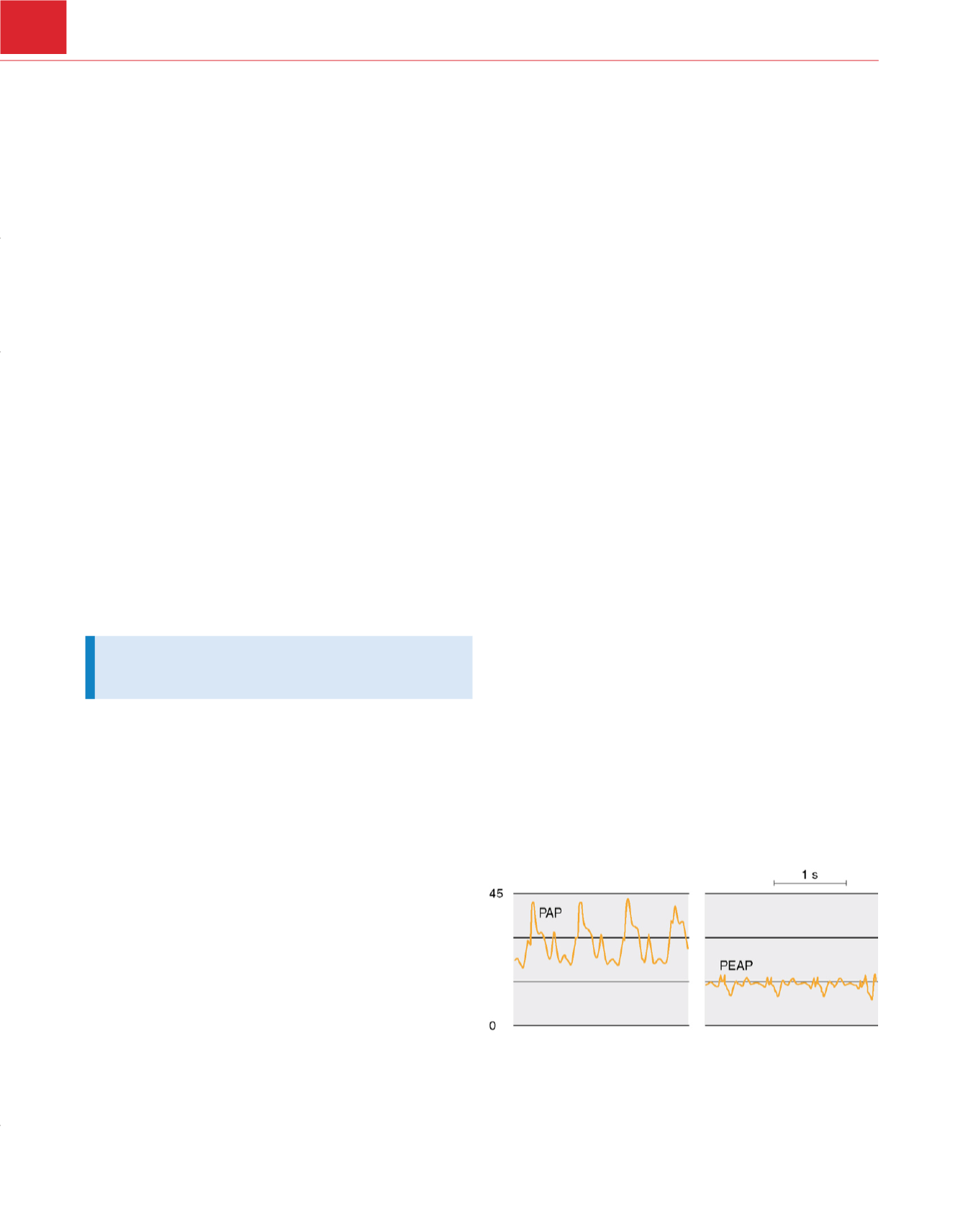
telediastólico entre la PDAP y la PEAP
( fig. 30-44) puede constituir
un mejor abordaje para evaluar los cambios en la RV
P 397.
Otro conjunto de cálculos frecuentes procedentes de las varia-
bles hemodinámicas estándar ajustan estas determinaciones en
función de la superficie corporal (SC) del enfermo, en un intento de
normalizarlas en pacientes de distinta corpulencia. La SC suele deter-
minarse a partir de nomogramas fundamentados en la talla y el peso.
Losíndicesmáscomunessonelíndicecardíaco(índicecardíaco=gasto
cardíaco/SC) y el índice del volumen sistólico (índice del volumen
sistólico=volumen sistólico/SC). De modo ocasional también se cal-
culan los índices de la RVS y la RVP (índice de RVS=RVS×SC; índice
de RVP=RVP×SC). En teoría, la normalización de los valores hemo-
dinámicos mediante el cálculo de índices debería contribuir a que los
médicos determinen los intervalos fisiológicos normales adecuados
para ayudar a orientar el tratamiento. Por desgracia, existen escasas
pruebas de que estos cálculos adicionales proporcionen ajustes nor-
malizadores válidos. La SC es una determinación biométrica con una
relación no esclarecida con el flujo sanguíneo, y no se ajusta a las
variaciones individuales en función de la edad, el sexo, el hábito cor-
poral o la tasa metabólic
a 398 .Aunque han de tenerse en cuenta el
1084
Control de la anestesia
III
Figura 30-44
Hipertensión pulmonar. El aumento del gradiente a través de la
vascularización pulmonar produce un aumento de la presión diastólica
pulmonar que supera a la presión de enclavamiento de la arteria pulmonar
(PEAP). PAP, presión arterial pulmonar.
(De Mark JB:
Atlas of Cardiovascular
Monitoring.
Nueva York, Churchill Livingstone, 1998,
fig. 6-11.)









