
Isquemia con elevación del ST
La elevación del segmento ST en una derivación sin onda Q es
sumamente infrecuente durante una prueba de esfuerzo; se produce
aproximadamente en el 1% de pacientes con coronariopatía y
sugiere una isquemia miocárdica transmural secundaria a un
vasoespasmo coronario o a un estrechamiento intenso de la luz
coronaria. La localización electrocardiográfica de la elevación del
segmento ST es relativamente específica del territorio miocárdico
afectado, a diferencia de la isquemia con descenso del ST. La eleva-
ción del segmento ST que aparece durante la prueba de esfuerzo en
derivaciones electrocardiográficas con ondas Q patológicas no es
indicativa de isquemia miocárdica, pero se relaciona con hipofun-
ción del ventrículo izquierdo y un agravamiento del pronóstico.
Cambios en la onda T
La morfología de la onda T está notablemente influenciada por la
posición del cuerpo,la respiración,la hiperventilación y el tratamiento
farmacológico, así como por la presencia de isquemia o necrosis mio-
cárdica. Por tanto, los cambios en la onda T que no se acompañan de
un desplazamiento significativo del segmento ST rara vez implican la
presencia de isquemia miocárdica. La seudonormalización de las
ondas T (invertidas en reposo, e irguiéndose durante el esfuerzo)
puede, en raras ocasiones, ser también un marcador de isquemia
miocárdica. En un metaanálisis de 147 publicaciones de pacientes
sometidos a angiografía y pruebas de esfuerzo, la sensibilidad y la
especificidad de la prueba de esfuerzo electrocardiográfica para detec-
tar una coronariopatía fue del 68 y del 77%, respectivament
e 59 .Monitorización electrocardiográfica
en tiempo real
El análisis del segmento ST en tiempo real apareció por primera vez
en la monitorización cardíaca a mediados de los años 80, y hoy en
día constituye un elemento estándar en la mayoría de los monitores
electrocardiográficos. En algunos de estos monitores, el análisis del
segmento ST se realiza de forma automática cuando se utiliza un
sistema de cinco electrodos. Sin embargo, el sistema de monitoriza-
ción de cinco electrodos con análisis automático del segmento ST
lo utilizan principalmente los anestesiólogos en el quirófano,aunque
su uso no está generalizado postoperatoriamente en las unidades
de cuidados postanestésicos ni en las UCI. En un estudio reciente
se ha demostrado que, incluso en las unidades de cuidados corona-
rios, menos del 50% de los médicos emplean la monitorización del
segmento ST para detectar una isquemia miocárdica en pacientes
ingresados con síndromes coronarios agudo
s 60 .Entre las razones
principales para que no se utilice lo suficiente el análisis del ST están
1) un número elevado de alarmas falsas, 2) la falta de formación
sobre la aplicación de la tecnología y 3) qué hacer en respuesta a
una alarma del ST. Por otra parte, no se han publicado estudios
clínicos aleatorizados en los que se determine si la adición de una
monitorización de isquemia mediante un análisis informático del
ST mejora los resultados en pacientes con síndromes coronarios
agudos o en los pacientes posquirúrgico
s 12 .El algoritmo para el análisis del segmento ST es relativamente
simple. En cada derivación electrocardiográfica, el ordenador deter-
mina el voltaje del segmento ST entre 60 y 80 mseg después del punto
J (denominado J+60 o J+80 mseg) y lo compara con el punto isoeléc-
trico medido normalmente durante el intervalo PR. Un milímetro de
desviación del segmento ST equivale a una diferencia de 100mV. Los
cambios en el nivel del segmento ST con el tiempo en cada derivación
se muestran en forma de tendencias del segmento ST. Para evitar los
problemas de ruidos y artefactos, la mayoría de los monitores utilizan
Electrocardiografía
1143
32
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
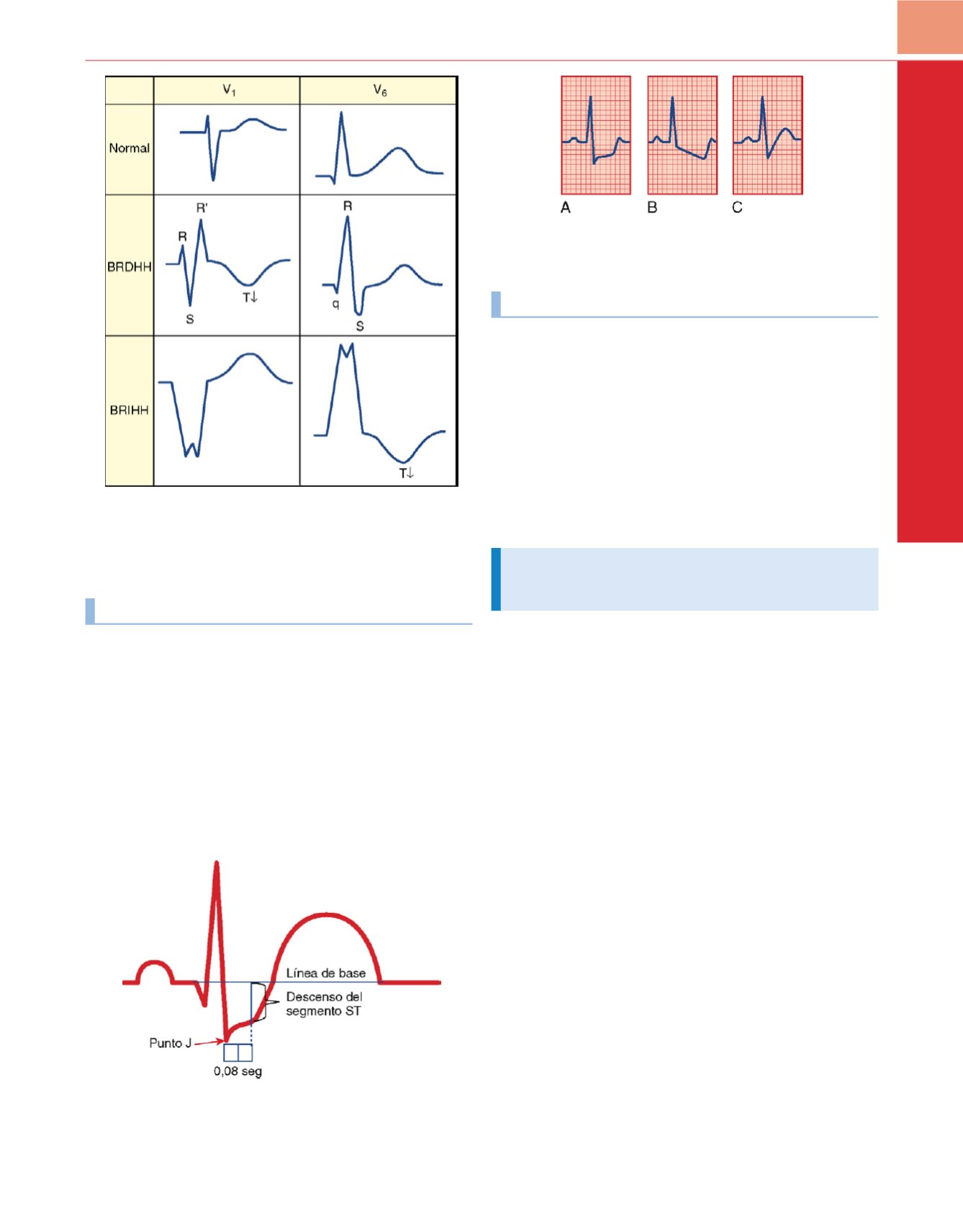
Figura 32-20
Comparación de los cambios en el QRST en el bloqueo de rama
izquierda (BRIHH) comparado con el bloqueo de rama derecha (BRDHH). (
En
Zipes:
Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine,
7.
a
ed.; y Goldberger AL:
Clinical Electrocardiography: A Simplified Approach.
6.
a
ed. St. Louis, CV Mosby, 1999.
)
Figura 32-21
Ilustración en la que se demuestra cómo se mide la desviación
del segmento ST en un punto situado a 80mseg del punto J (J+80mseg).
Figura 32-22
Depresión horizontal (A) y con pendiente descendente (B) del
segmento ST, indicativa de isquemia miocárdica. La depresión del segmento
ST con una pendiente ascendente (C) puede ser un hallazgo normal.









