
posición de sedestación permite identificar fácilmente las referen-
cias. En primer lugar se identifican las apófisis espinosas torácicas,
introduciendo la aguja 2,5-3 cm por fuera de la porción más cefá-
lica de la apófisis espinosa, profundizando perpendicularmente a
la piel en todos los planos hasta contactar con la apófisis transversa
de la vértebra inferior, normalmente a una profundidad de 2-4 cm.
Una vez identificada la apófisis transversa, la aguja suele redirigirse
en dirección cefálica, avanzando gradualmente hasta que se percibe
una pérdida de resistencia 1-1,5 cm más allá del borde superior. No
obstante, el riesgo de neumotórax puede reducirse resbalando la
aguja en dirección cauda
l 90 .La distribución de la solución anestésica puede ser variable,
pero una inyeccion de 15ml consigue un bloqueo somático unilateral
a lo largo de cuatro o cinco dermatomas; el anestésico tiende a dis-
tribuirse en sentido cauda
l 90 .Para lograr una distribución más amplia
se pueden inyectar 3-4ml de anestésico local en cada segment
o 92 .Bloqueo paravertebral lumbar
Los nervios lumbares salen por los agujeros vertebrales por debajo
del borde caudal de la apófisis transversa. Cada nervio se divide en
ramos anteriores y posteriores; los ramos anteriores L1-L4 (con
una contribución de T12) forman el plexo lumbar.
El paciente se coloca en decúbito prono, en la misma posi-
ción que la descrita para el bloqueo intercostal. Se dibujan una serie
de líneas a través de los bordes cefálicos de las apófisis espinosas
vertebrales lumbares. Dichas líneas están enfrente de los bordes
caudales de las apófisis transversas homólogas (v.
fig. 42-14A).
A través de un habón cutáneo realizado a unos 3 cm por fuera de
la línea media se introduce perpendicularmente a la piel una aguja
de 8 cm del calibre 20 hasta contactar con la apófisis transversa a
una profundidad de 3-5 cm. Posteriormente, se redirige la aguja
para resbalar por el borde caudal de la apófisis transversa. En un
punto situado 1-2 cmmás profundo (grosor de la apófisis espinosa)
se inyectan 6-10ml de la solución anestésica (v.
fig 42-14B). La
búsqueda de una parestesia o la utilización de un neuroestimulador
ayudan a confirmar la correcta colocación de la aguja.
Efectos secundarios y complicaciones
Existe la posibilidad de inyección epidural o subaracnoidea del
anestésico dada la proximidad de la columna. También existe la
posibilidad de inyección intravascular a través de los vasos lumba-
res, la vena cava o la aorta. Los índices de punción pleural y de
neumotórax se cifran en el 1,1% y el 0,5%, respectivament
e 90 .Técnicas continuas con catéter
Entre las ventajas que se han aludido a favor de los bloqueos nerviosos
continuos están la posibilidad de prolongar la anestesia quirúrgica, la
disminución del riesgo de toxicidad al reducir las dosis fraccionadas,
la analgesia postoperatoria y la simpatectomía. Se han descrito
métodos para colocar catéteres sobre la aguja y a través de la aguja.
Los adelantos tecnológicos de los equipos, como el desarrollo de
agujas y catéteres de estimulación, y las bombas portátiles, que per-
miten infundir anestésicos locales incluso después del alta hospitala-
ria, han incrementando los índices de éxito y de popularidad de los
bloqueos periféricos continuos
( fig. 42-34 ) 93,94 .Aunque siguen exis-
tiendo dudas acerca de la correcta colocación del catéter y sobre su
mantenimiento, el uso de catéteres estimulantes y la confirmación
radiológica pueden mejorar aún más la funcionalidad de este
métod
o 95. En conjunto, los bloqueos nerviosos periféricos continuos
aportan una analgesia superior a la ofrecida por el tratamiento con-
vencional con opiáceos. Es frecuente la aparición de problemas técni-
cos menores,como acodamientos,desplazamientos o fugas del catéter,
así como de colonización bacteriana, pero no tienen repercusiones
adversas en la inmensa mayoría de los casos. No obstante, los casos
de incidentes adversos neurológicos o infecciosos graves son raro
s 96 .Los métodos para proporcionar anestesia continua del plexo
braquial llevan descritos, por lo menos, desde la década de 1940, y
con frecuencia ofrecen soluciones ingeniosas para colocar y asegu-
rar la aguja o el catéter. Esta técnica puede aplicarse, sobre todo, a
pacientes que vayan a someterse a reimplantaciones del miembro
superior o de dedos de la mano, a artroplastias totales de hombro
o codo, y en pacientes con distrofias simpático reflejas, en los que
una analgesia y una simpatectomía prolongadas pueden resultar
sumamente beneficiosa
s 97 .Las técnicas continuas para la extremidad inferior también se
describieron hace décadas, pero han sido infrautilizadas con respecto
a las técnicas continuas para la extremidad superior y a los bloqueos
1436
Control de la anestesia
III
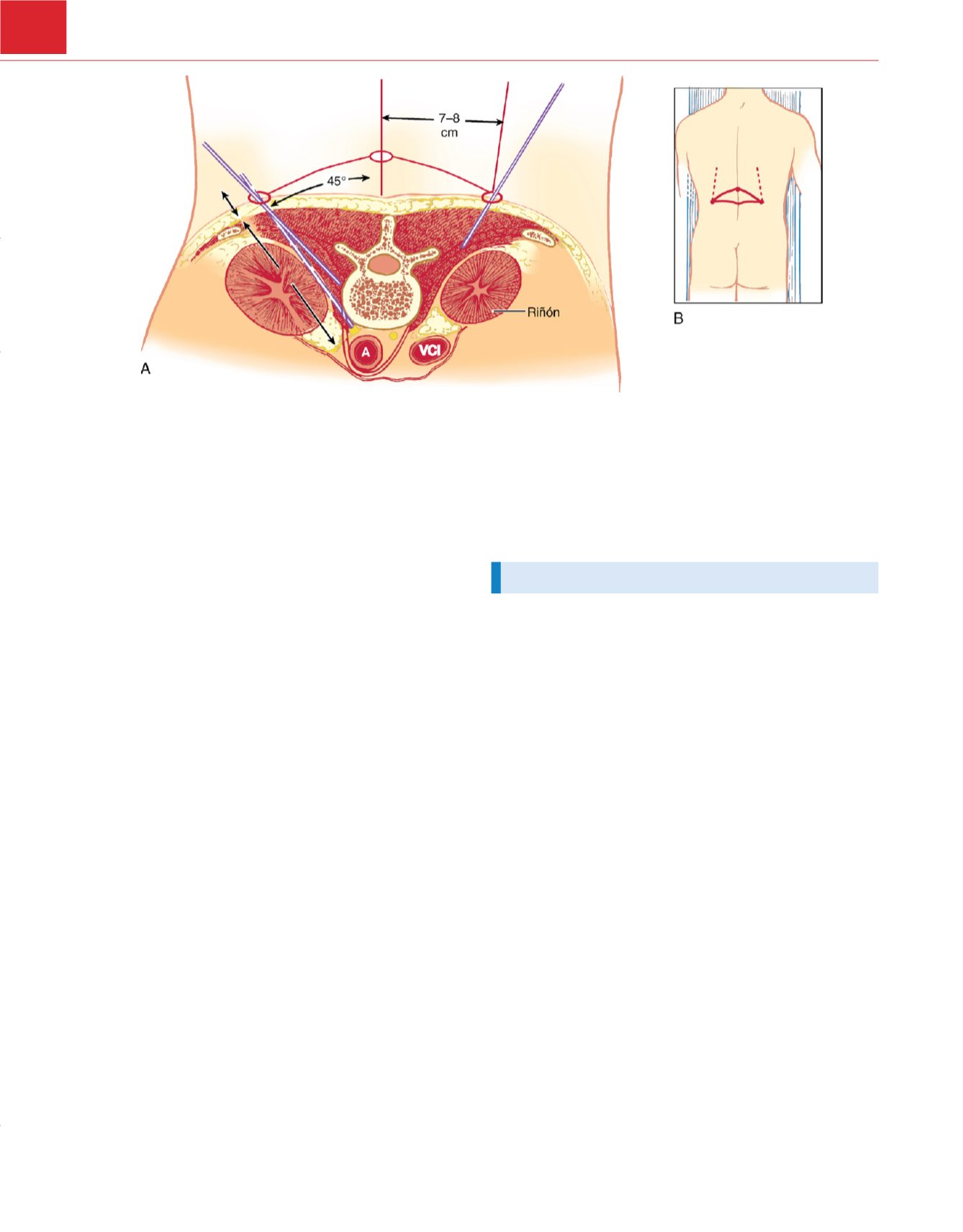
Figura 42-33
A,
Para bloquear el plexo celíaco, la aguja se introduce con un ángulo de 45 grados hacia el cuerpo vertebral de L1. La punta resbala por el
cuerpo vertebral hacia delante y hacia los lados y se profundiza 1,5-2cm.
B,
Colocación del paciente y referencias superficiales para realizar el bloqueo del
plexo celíaco. A, aorta; VCI, vena cava inferior.









