
bulbar y peribulbar proporcionan una acinesia y una anestesia
equivalente
s 76. Baker y cols
. 77confirmaron la seguridad de estas
técnicas anestésicas regionales y demostraron que la incidencia de
reinfarto o de muerte en 288 pacientes con antecedentes de infarto
de miocardio era nula cuando se sometían a anestesia local, a un
bloqueo retrobulbar o a ambos, para cirugía oftalmológica.
Técnica
El
bloqueo retrobulbar
se realiza con el paciente en decúbito supino
con la mirada hacia delante. Se introduce una aguja de punta roma
de 3cm del calibre 23 en el borde inferoexterno de la órbita ósea
dirigiéndola hacia la punta de la órbita. Cuando la punta de la aguja
atraviesa el cono muscular orbitario se percibe un chasquido, y en
ese momento se inyectan 2-4ml de la solución anestésica. En la
vía
peribulbar,
la aguja se introduce en el reborde orbitario inferior, en
el cuadrante inferoexterno, profundizando a lo largo del suelo del
globo hasta una profundidad aproximada de 2,5cm, inyectando
entonces 5ml de la solución anestésica. En muchos pacientes es
preciso practicar una segunda inyección para lograr una acinesia y
una anestesia completas. Para la inyección medial, la aguja se intro-
duce a través de la conjuntiva del lado nasal, dirigiéndola directa-
mente hacia atrás unos 2,5cm,paralela a la paredorbitaria,inyectando
en dicho momento otros 5ml de solución anestésica. En ambas téc-
nicas se asocia un bloqueo de las fibras nerviosas faciales que inervan
al músculo orbicular del ojo para completar la anestesia. Este tipo de
bloqueos suelen resultar molestos para el paciente, de manera que
suele ser útil administrar una dosis pequeña de un sedante de acción
corta, como propofol, inmediatamente antes de la inyección para
prevenir el dolor y garantizar la inmovilidad del paciente.
Recientemente se ha descrito un bloqueo sub-Tenon
(epiescleral
) 78 .En esta técnica se utiliza una cánula de punta roma
que se introduce hasta contactar con la conjuntiva entre el globo
ocular y el pliegue semilunar. La aguja se profundiza en dirección
anteroposterior con el globo ocular mirando ligeramente hacia
dentro hasta que se percibe un «chasquido», normalmente a una
profundidad de 15-20mm. Este chasquido confirma la localización
epiescleral de la punta de la aguja. Tras confirmar que la aspiración
es negativa va inyectándose lentamente el anestésico local.
Efectos secundarios y complicaciones
Los bloqueos retrobulbar y peribulbar pueden asociarse a diferen-
tes complicaciones, como perforación del globo ocular, anestesia
del tronco encefálico, hemorragia retrobulbar, lesiones del nervio
óptico, toxicidad por anestésicos locales, desarrollo de reflejo ocu-
locardíaco y la posibilidad de anestesia raquídea a través de la vaina
del nervio óptic
o 79. El riesgo de perforación del globo ocular es
teóricamente menor con la vía de abordaje peribulbar. Los blo-
queos sub-Tenon con agujas de punta roma reducen sustancial-
mente la incidencia de complicaciones cuando se compara con las
técnicas retrobulbar y peribulba
r 78.
Bloqueo del ganglio estrellado
Aplicaciones clínicas
El bloqueo del ganglio estrellado se utiliza fundamentalmente para
el tratamiento de la distrofia simpático-refleja de la extremidad supe-
rior y para incrementar el flujo sanguíneo en esa zona (v. cap. 48).
Técnica
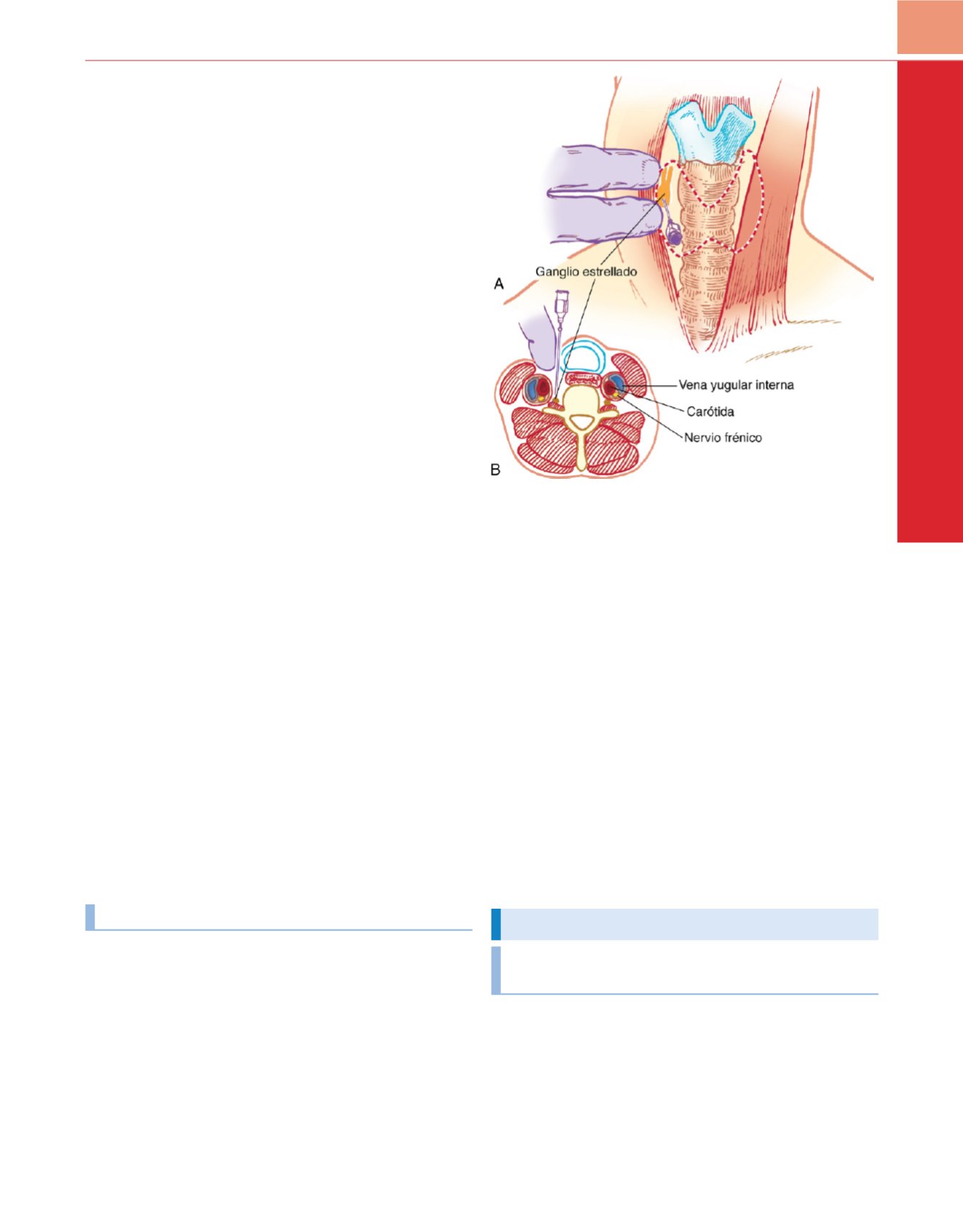
El paciente se coloca en decúbito supino con el cuello ligeramente
extendido. En primer lugar se palpa la apófisis transversa cervical
más sobresaliente (tubérculo de Chassaignac [C6]) entre el músculo
esternocleidomastoideo y la tráquea. El tubérculo de C6 se palpa
entre los dedos índice y medio, desplazando hacia fuera la carótida.
Después de realizar un habón cutáneo sobre el tubérculo entre los
dedos que realizan la palpación se inserta una aguja de 4cm del
calibre 22 de bisel corto acoplada a una jeringa de 12ml en dirección
perpendicular hasta que la punta contacta con la apófisis transversa
de C6
( fig. 42-31). A continuación se retira la aguja unos 3mm,
fijándola en dicha posición. Una vez confirmada la aspiración nega-
tiva se inyectan 8-12ml de la solución anestésica local. El éxito del
bloqueo del ganglio estrellado se manifiesta por la aparición de sín-
drome de Horner, anhidrosis, inyección conjuntival, taponamiento
nasal, vasodilatación y elevación de la temperatura cutánea.
Efectos secundarios y complicaciones
Existe la posibilidad de que se produzcan efectos secundarios y
complicaciones por la proximidad de diversas estructuras vasculo-
nerviosas importantes en la zona de introducción de la aguja, y entre
ellas están el bloqueo del plexo braquial y de los nervios laríngeos
recurrentes, formación de hematomas, convulsiones por inyección
intravascular, así como inyección epidural y subaracnoide
a 80 .Bloqueos del tórax y el abdomen
Bloqueos nerviosos intercostales
y colocación de catéteres interpleurales
Los nervios intercostales son los ramos principales de T1-T11. T12
es técnicamente un nervio subcostal que aporta ramos a los nervios
ilioinguinal e iliohipogástrico. Las fibras de T1 contribuyen al
plexo braquial; T2 y T3 proporcionan algunas fibras que contribu-
yen a la formación del nervio intercostobraquial, que inerva la piel
de la cara interna del brazo. Cada nervio intercostal tiene cuatro
ramos: el ramo comunicante gris, que pasa por delante del ganglio
Bloqueos nerviosos
1433
42
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
Figura 42-31
A,
Referencias anatómicas y método de punción para el
bloqueo del ganglio estrellado.
B,
Corte transversal para el bloqueo del
ganglio estrellado.









