
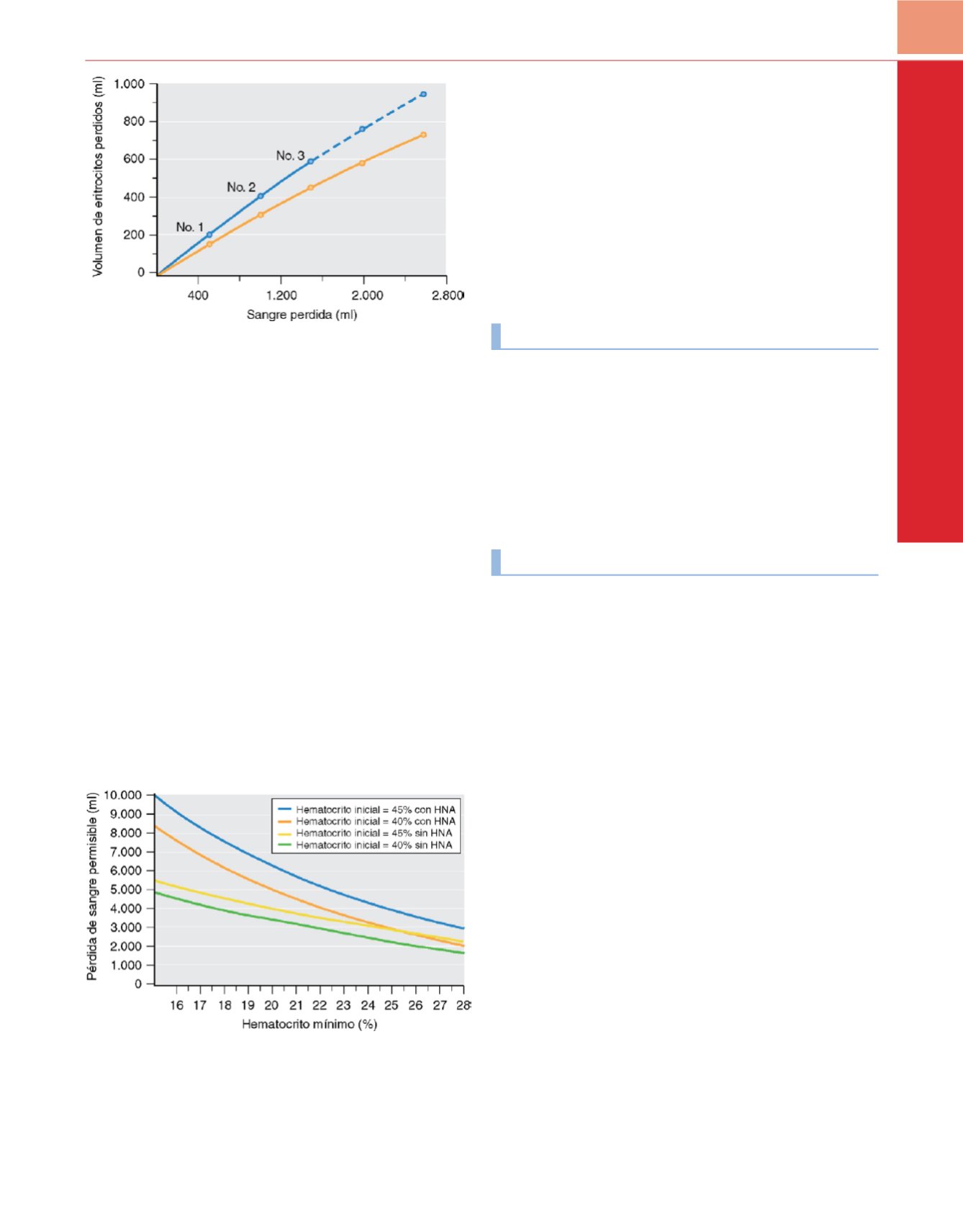
permitió un «ahorro» por hemodilución de las pérdidas quirúrgicas
de eritrocitos de 215ml o el equivalente a 1 unidad de sangre alogénica
( fig. 47-1 ) 36 .Este volumen eritrocitario se aproxima a la expansión de
volumen de eritrocitos generada por la predonación de sangre autó-
loga bajo condiciones de flebotomía estándar.
El beneficio de la HNA, determinado en un modelo mate-
mátic
o 32 ,se ilustra en la
figura 47-2 .Un adulto con un volumen de
sangre estimado de 5 l y un hematocrito inicial del 40%, con unas
pérdidas sanguíneas quirúrgicas de hasta 3.000ml, llegaría a un
hematocrito que se mantendría en el 25% de forma postoperatoria
si no se administra sangre autóloga. Este nivel se suele considerar
seguro para aquellos pacientes sin factores de riesgo conocidos. En
este modelo, la realización de una HNA con cifras de hematocrito
iniciales del 40 al 45% permitiría pérdidas quirúrgicas de hasta
2.500 a 3.500ml, pese a las que el nivel más bajo de hematocrito
podría mantenerse en un 28%.
Mejora de la oxigenación
La extracción de sangre total y su sustitución con soluciones cris-
taloides o coloides reduce el contenido arterial de oxígeno, pero los
mecanismos hemodinámicos compensadores y la existencia de un
exceso de capacidad de suministro de oxígeno hacen segura la
HNA. Una disminución repentina en la concentración de eritroci-
tos reduce la viscosidad de la sangre y de ese modo disminuye las
resistencias periféricas y aumenta el gasto cardíaco. Si la compen-
sación por el gasto cardíaco es eficaz, el suministro de oxígeno a
los tejidos con un hematocrito del 25 al 30% iguala, sin superar, el
conseguido con un hematocrito del 30 al 35
% 37.
Conservación de la hemostasia
Debido a que la sangre extraída con la HNA se almacena a tempe-
ratura ambiente y suele reinfundirse al paciente en las 8 horas
siguientes a su extracción, hay poco deterioro de las plaquetas o de
los factores de coagulación. El valor hemostático de la sangre
extraída por la HNA tiene un beneficio cuestionable para la cirugía
traumatológica o urológica, porque el plasma y las plaquetas rara-
mente están indicados en estos casos. Su papel en la protección del
plasma y las plaquetas de la coagulopatía adquirida debida a cir-
culación extracorpórea en la cirugía cardíaca (conocida como
«acumulación de sangre») está mejor establecid
o 38.
Estudios clínicos
Varios estudios aleatorizados prospectivos enprostatectomía radica
l 39 ,sustitución de rodill
a 40y sustitución de cader
a 41sugieren que la HNA
puede considerarse equivalente a la DAP como método de obtención
de sangre autóloga. En la
tabla 47-5se resumen otros ensayos clínicos
seleccionados de HN
A 42-48 ,de cuyos beneficios se han publicado
revisione
s 49y comentario
s 50. Cuando la HNA y la reinfusión se reali-
zan en el quirófano por personal in situ, los costes de obtención y
administración se minimizan. La sangre obtenida durante la HNA no
requiere gasto de tiempo del paciente, transporte, costes ni pérdida
de horas de trabajo que pueden asociarse con la DAP. El desperdicio
de las unidades de DAP (aproximadamente el 50% de las unidades
extraídas
) 13también se elimina con la HNA. Además, las unidades de
sangre autóloga obtenidas con la HNA no requieren inventario ni
costes de pruebas. Dado que la sangre nunca sale de la habitación del
paciente, la HNA minimiza la posibilidad de un error administrativo
que pudiera provocar una transfusión de sangre con incompatibili-
dad ABO y muerte, así como de contaminación bacteriana asociada
con un almacenamiento prolongado a 4°C.
Se deben puntualizar algunas consideraciones prácticas relati-
vas a los programas de HNA. Las decisiones sobre la HNA deberían
basarse en el procedimiento quirúrgico, en el hematocrito y volumen
sanguíneo preoperatorios del paciente, en el hematocrito de hemodi-
lución deseado y en otras variables fisiológicas. Deberían establecerse
unas normas y procedimientos de la institución y unos mecanismos
de educación del personal y revisarse periódicamente.
Debería existir un control cuidadoso del volumen circulatorio
del paciente y de su estado de perfusión durante el procedimiento. La
sangre ha de recogerse de manera aséptica, habitualmente en bolsas
estándar de extracción de sangre con citrato como anticoagulante. Las
unidades se etiquetarán y se almacenarán de forma adecuada. La
etiqueta debe contener, como mínimo, el nombre completo del
paciente, el número de historia clínica, la fecha y hora de la extracción
y la mención «Para uso autólogo únicamente». El almacenamiento a
Autotransfusión, factor VIIa recombinante y medicina sin transfusiones
1551
47
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
Figura 47-1
Relación entre el volumen de sangre total (ml) perdido
(abscisas)
y los hematíes perdidos
(ordenadas)
en un paciente de 100kg sometido a
hemodilución. Volumen perdido de eritrocitos con una pérdida intraoperatoria
de 2.800ml de sangre total después de la hemodilución de 1.500ml de sangre
total
(línea continua azul).
Volumen eritrocitario perdido con 2.800ml de
pérdida de sangre total durante la hemodilución en cada uno de los tres
volúmenes de 500ml
(línea continua naranja).
Volumen de pérdida
intraoperatoria acumulada de eritrocitos derivado de la pérdida de 2.800ml
de sangre total si no se hubiera realizado la hemodilución
(línea discontinua
azul).
Una reducción neta de 215ml en el volumen perdido de eritrocitos con
la hemodilución se ilustra por la divergencia entre las dos curvas.
(De
Goodnough LT, Grishaber JE, Monk TG y cols.: Acute normovolemic
hemodilution in patients undergoing radical suprapubic prostatectomy: A case
study analysis.
Anesth Analg
78:932-937, 1994, con autorización.)
Figura 47-2
Máxima pérdida sanguínea permisible en un paciente con un
volumen de sangre de 5.000ml y un hematocrito inicial del 45%
(líneas azul y
amarilla)
o del 40%
(líneas verde y naranja),
con y sin hemodilución
normovolémica aguda (HNA).
(De Goodnough LT, Brecher ME, Monk TG: Acute
normovolemic hemodilution in surgery.
Hematology
2:413-420, 1992,
con
autorización
.)









