
arterial bajo control radiológico para reducir la extensión del san-
grado antes o durante la histerectomía obstétric
a 281,282 .A pesar de
la controversia que existe en torno al uso de técnicas de recupera-
ción celular durante una cesárea, la pérdida sanguínea puede ser
tan masiva en estos casos que el beneficio puede superar el riesgo
potencial de la introducción de componentes amnióticos en la
circulación materna. Dos estudios han descrito el uso con éxito de
técnicas de recuperación celular durante una histerectomía obsté-
tric
a 283 .Esta técnica puede también ser beneficiosa para las partu-
rientas testigos de Jehová, en las que la transfusión de sangre no es
una opción.
El tratamiento anestésico óptimo de las pacientes sometidas
a una histerectomía obstétrica depende de muchos factores, como
la estabilidad de la paciente, la experiencia del anestesiólogo, la
disponibilidad de servicios auxiliares y los deseos de la paciente.
En uno de los primeros trabajos de Chestnut y Redick, 7 de las
25 pacientes que fueron sometidas a una histerectomía obstétrica
necesitaron anestesia general. Las razones para el uso de la aneste-
sia general fueron «malestar de la paciente» y «condiciones quirúr-
gicas inadecuadas
» 284 .Un estudio prospectivo multicéntrico
posterior evaluó este tema y concluyó que la anestesia epidural
continua puede ser utilizada de forma segura en la mayoría de los
casos de histerectomía obstétrica electiv
a 285 .Debido a la posibilidad
siempre presente de que sea necesario hacer una conversión a
anestesia general, algunos anestesiólogos prefieren utilizar de
entrada la anestesia general en mujeres con un alto riesgo de pla-
centa ácreta. El momento de la retirada del catéter epidural es
controvertido y se recomienda precaución en los casos en los que
una hemorragia y transfusión masiva pueden desencadenar una
CI
D 286 .Vasos previos
Los vasos previos son una patología placentaria poco común que
conlleva una alta mortalidad feta
l 287 .Se producen en embarazos
con una inserción velamentosa de los vasos umbilicales, de manera
que discurren a través de las membranas amnióticas y atraviesan
la presentación fetal y el orificio cervical interno. Estos vasos tienen
muy poco soporte y son muy susceptibles de lesión durante el
trabajo de parto. Un diagnóstico de vasos previos se sospecha
cuando el sangrado vaginal se produce inmediatamente tras la
ruptura de las membranas amnióticas y se acompaña de anomalías
en la FCF. El sangrado de los vasos previos es de origen fetal más
que materno; una pequeña pérdida sanguínea puede producir la
muerte fetal, a menos que el problema se identifique con rapidez y
se practique inmediatamente una cesárea de urgencia
s 288 .Teniendo
en cuenta la urgencia absoluta de esta situación, debe utilizarse
para la cesárea la técnica anestésica más rápida. Para la mayoría de
las pacientes (y para la mayoría de los anestesiólogos) esta técnica
es la anestesia general.
Hemorragia posparto
La hemorragia posparto sigue siendo la causa más importante de
morbilidad y mortalidad materna en todo el mundo. Las causas de
la hemorragia posparto pueden dividirse en uterinas y no uterinas.
1998
Anestesia por subespecialidades en el adulto
IV
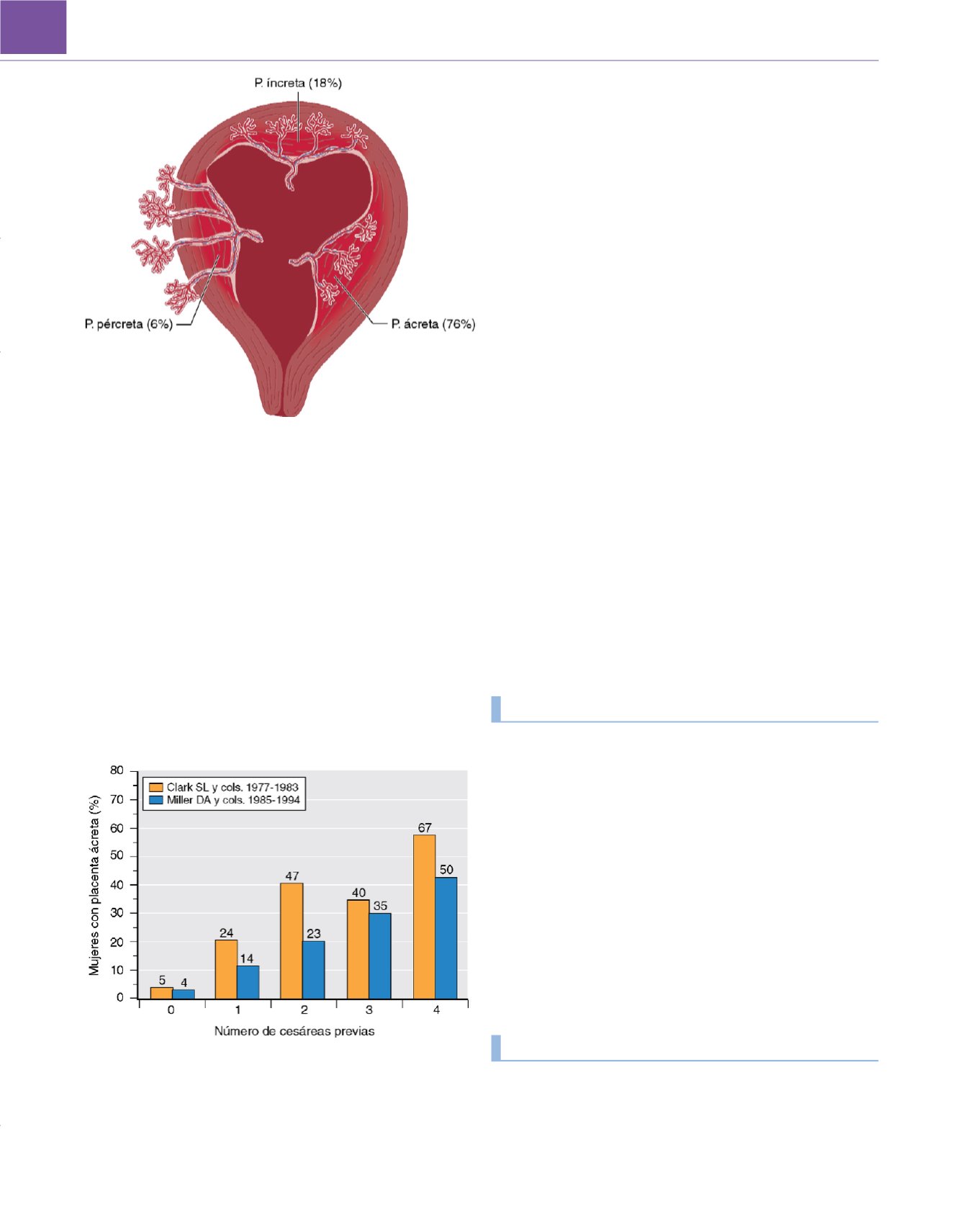
Figura 59-18
Clasificación de la placenta en ácreta, íncreta y pércreta.
(
De Birnbach DJ, Gatt SP, Datta S [eds.]:
Textbook of Obstetric Anesthesia.
Nueva York, Churchill Livingstone, 2000, pág. 406. Original de Kamani AAS,
Gambling DR, Christilaw J y cols.: Anesthetic management of patients with
placenta accreta
. Can J Anaesth
34:613, 1987. Datos de Miller DA, Chollet JA,
Goodwin TM: Clinical risk factors for placenta previa-placenta accreta
. Am J
Obstet Gynecol
177:210, 1997
.)
Figura 59-19
Relación entre el número de cesáreas previas y la incidencia de
placenta ácreta. (
De Clark SL, Koonings PP, Phelan JP y cols.: Placenta previa/
accreta and prior cesarean section
. Obstet Gynecol
66:89, 1985; y Miller DA,
Chollet JA, Goodwin TM. Clinical risk factors for placenta previa-placenta
accreta
. Am J Obstet Gynecol
177:210, 1997.
)









