
Como ya se ha mencionado, las secreciones, el edema y el
espasmo reducen la luz de las vías aéreas. Esto afectará también a
la distribución del gas, porque disminuye o elimina la ventilación
de regiones que están afectadas por la obstrucción de las vías
aéreas, y la aumenta en otras áreas menos obstruidas.
La espiración contra resistencia, como la que se hace contra los
labios medio cerrados («respiración con labios fruncidos»), es una
técnica que a veces se enseña a pacientes con neumopatías crónicas.
Esto puede facilitar la respiración. También hay dispositivos para
espirar a través de ellos y que actúan como resistencia. Estos disposi-
tivos generan una mayor presión en el interior de la vía aérea, lo que
impide que se cierre durante la espiración; éste es el motivo por el que la
respiración es más cómoda. Así, el dispositivo «estabiliza» la vía aérea
y facilita la espiració
n 27 .Aunque el resultado puede ser el deseado, la
explicación es incorrecta. La mayor presión en la vía aérea se puede
generar únicamente aumentando el esfuerzo espiratorio, y esto
aumenta la presión pleural en la misma medida que la presión en la
vía aérea. La disminución de la presión a través de la pared de la vía
aérea será la misma que sin la resistencia espiratoria, y esto no hará
que la vía aérea sea más estable. Lo que sí puede explicar el efecto
beneficioso es que la resistencia espiratoria aumenta el volumen pul-
monar y ralentiza la espiración. El primer fenómeno (aumento del
volumen pulmonar) es la única forma de aumentar la presión trans-
pulmonar y a través de las vías aéreas, y esto estabiliza la vía aérea.
Simultáneamente, se produce un aumento general del calibre de las
vías aéreas que reduce aún más la resistencia, como ya se ha señalado.
Este segundo fenómeno (ralentización de la espiración) reduce la
disminución de la presión desde los alveolos hacia la boca porque un
menor flujo requiere una menor presión impulsora. Por estos meca-
nismos el punto del árbol de las vías aéreas en el que la presión en el
interior de la vía aérea ha disminuido hasta un valor inferior al que
hay fuera de la vía aérea (igual a la presión pleural) se desplaza hacia
la boca
( fig. 5-9 ).Así, el flujo respiratorio lento puede permitir despla-
zar el «punto de igual presión», en el que la presión en el interior y en
el exterior de la vía aérea es igual, hacia las vías aéreas de mayor calibre
o la boca, lo que impedirá que las vías aéreas flácidas se colapse
n 28 .Difusión de gas
Difusión en las vías aéreas y los alveolos
El flujo de gas es convectivo en las vías aéreas de tamaño grande y
medio, hasta aproximadamente la 14.ª generación. Las vías aéreas a
este nivel empiezan a afilarse y a tener alveolos, y participan en el
intercambio gaseoso con la sangre pulmonar. En las últimas genera-
ciones de la vía aérea, de la 15.ª a la 23.ª, el área transversal total de
las vías aéreas aumenta rápidamente, desde 2,5cm
2
en la tráquea
hasta 70cm
2
en la 14.ª generación que entra en el acino, hasta 0,8 m
2
en la 23.ª generació
n 29 .La superficie alveolar total es de unos 140 m
2
.
La velocidad del flujo de gas disminuye a medida que aumenta el área.
Para una respiración normal, la velocidad media del gas en la tráquea
será de aproximadamente 0,7m/s, pero en la superficie alveolar no es
mayor de 0,001mm/s. Esto es mucho menor que la velocidad de
difusión del O
2
y el CO
2
en las vías aéreas y los alveolos. Por tanto, el
transporte de O
2
y CO
2
se realiza mediante difusión en las vías aéreas
periféricas y en los alveolos, pero no por flujo convectivo. Se puede
detectar CO
2
en la boca después de unos pocos segundos de una
pausa de apnea. Sin embargo, esto se debe no sólo a la difusión, sino
también a la convección que produce el corazón que late de forma
activa y que actúa como bomba de mezclado. Sin embargo, incluso
enausenciadelatidoscardíacos,elCO
2
aparecealospocossegundosen
la abertura de las vías aéreas. Esta difusión rápida tiene implicaciones
cuando se mide el espacio muerto mediante el registro de la curva
del CO
2
espiratorio: una pausa de apnea inspiratoria reduce el espacio
muerto medido hasta cero, aunque la respiración se aguante durante
tan sólo unos pocos segundos.
Se ha discutido muchas veces si la mezcla de gases es completa
en los alveolos de un pulmón normal durante la respiración, o si hay
gradiente de concentración,amenudo llamado «heterogeneidad estra
tificada».Muchos autores consideran que las concentraciones alveola-
res son homogéneas. Sin embargo, si las dimensiones alveolares
aumentan, por expansión o confluencia de varios alveolos, como en
el enfisema, la distancia de difusión puede ser demasiado grande para
permitir la mezcla completa del gas inspirado y el gas alveolar durante
la respiración normal. Esto producirá heterogeneidad estratificada de
las concentraciones de gases respiratorios en la unidad alveolar y tiene
un efecto latente sobre el intercambio gaseoso, similar a la distribución
heterogénea de la ventilación por otros mecanismo
s 30 .Difusión a través de las membranas alveolocapilares
El oxígeno difunde pasivamente desde la fase gaseosa alveolar
hasta el plasma y los eritrocitos, en los que se une a la hemoglobina.
El dióxido de carbono difunde en la dirección opuesta, desde el
plasma hasta los alveolos. La cantidad que puede difundir a través
de las membranas durante un período determinado viene deter-
minada por: 1) el área superficial disponible para la difusión, 2) el
espesor de las membranas, 3) la diferencia de presión del gas a
través de la barrera, 4) el peso molecular del gas y 5) la solubilidad
del gas en los tejidos que tiene que atravesa
r 31. Estos factores se
comentan los párrafos siguientes.
Á
rea
superficial
. Es evidente que el volumen pulmonar
es importante. Cuanto menor sea el pulmón, menor será la difu-
sión total. A esto se debe añadir que la superficie pulmonar se
puede utilizar para la difusión únicamente si hay sangre circulante
en el lado capilar. Así, el volumen de la sangre capilar pulmonar es
un determinante importante de la difusión. La influencia relativa
del área y las características de la membrana, así como el volumen
de la sangre capilar, se pueden analizar por separado por medio de
Fisiología respiratoria
135
5
Sección I
Fisiología y anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
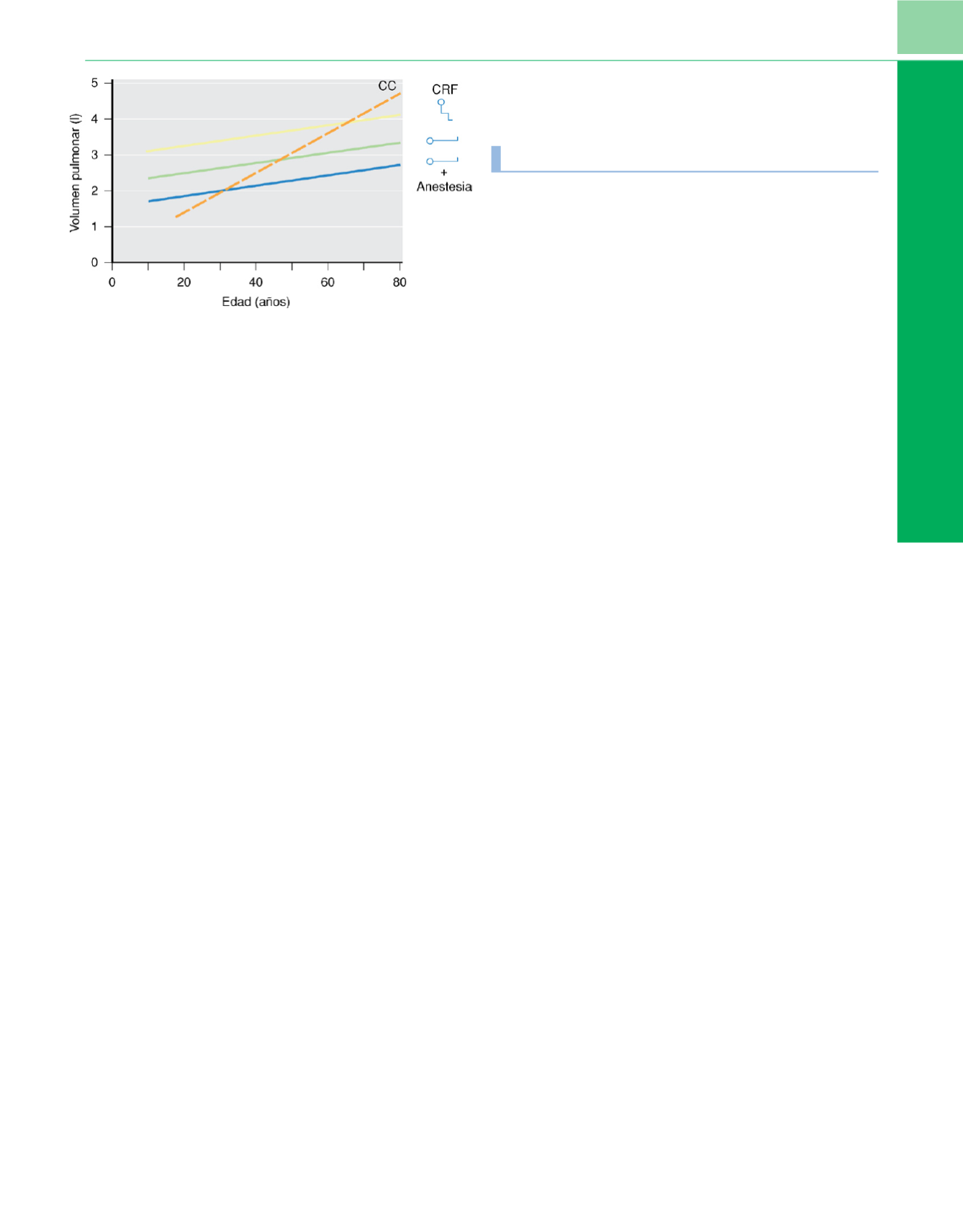
Figura 5-8
Volumen pulmonar en reposo (capacidad residual funcional
[CRF]), bipedestación y decúbito supino, y capacidad de cierre (CC, no se ve
afectada por la posición corporal), a diferentes edades en personas sanas.
Obsérvese la menor CRF, en aproximadamente 0,7-0,8 l, en decúbito supino
(un efecto del desplazamiento craneal del diafragma por los órganos
abdominales). Como se puede ver, también hay un ligero aumento de la CRF
con la edad para una altura y un peso constantes. Esto es efecto de la
pérdida de tejido elástico con el envejecimiento. Finalmente, obsérvese el
aumento más rápido de la CC con la edad, lo que da lugar al cierre de las vías
aéreas por encima de la CRF en personas en bipedestación, de 65-70 años de
edad o mayores. En decúbito supino las vías aéreas pueden cerrarse durante
la respiración incluso a los 45-50 años. Esta relación entre la CC y la CRF es
una explicación probable de la disminución de la oxigenación de la sangre
con la edad. También se puede ver el efecto de la anestesia con reducción de
la CRF, por lo que las vías aéreas se pueden cerrar ya en personas de 30 años
de edad (v. sección «Volumen pulmonar y mecánica respiratoria durante la
anestesia»). Las curvas se basan en datos combinados de diferentes estudios.









