
Anestesias raquídea, epidural y caudal
1379
41
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
recomendarse una técnica combinada raquídea y epidural? ¿El
procedimiento quirúrgico es tan breve que el tiempo de espera para
que el bloqueo epidural haga efecto convierte a la anestesia raquí-
dea en una técnica más práctica? ¿El paciente es un candidato a
analgesia postoperatoria prolongada, con lo que sería preferible
una técnica epidural continua? ¿Es posible controlar el procedi-
miento de la misma forma con anestesia raquídea o epidural,
pudiendo tener en cuenta variables del enfermo que influyen sobre
la incidencia de cefalea (p. ej., edad y sexo)? ¿El paciente presenta
otras enfermedades, como una miocardiopatía hipertrófica, que
pueden tener implicaciones en la elección de la técnica? ¿El enfermo
tendrá que desplazarse a una distancia considerable justo después
del procedimiento, con lo que la técnica del parche hemático epi-
dural resultaría problemática en caso de cefalea pospunción dural?
Éstas son algunas cuestiones que deben tenerse en cuenta al sopesar
los riesgos y los beneficios de los bloqueos neuroaxiales.
Anatomía
Una vez que se ha decidido la ejecución de cualquiera de estos
bloqueos, el elemento clave para realizarlo consiste en combinar la
técnica apropiada con conocimientos tridimensionales y una apre-
ciación táctil de la anatomía.
La anestesia subaracnoidea produce un bloqueo sensitivo de
la médula espinal, que tiene su origen cefálico en el tronco del
encéfalo y se continúa a través del agujero magno u occipital para
terminar distalmente en el cono medular. Esta terminación distal
varía desde L3, en los lactantes, hasta el borde inferior de L1, en los
adultos, debido a la diferencias de crecimiento entre el conducto
raquídeo óseo y el sistema nervioso central (SNC). La mayoría de
nosotros tenemos la impresión de que los nervios raquídeos poseen
un tamaño y una estructura uniformes, pero Hogan y Tot
h 19han
demostrado que el tamaño de las raíces de los nervios raquídeos
tiene una gran variabilidad interindividual.Estas diferencias pueden
ayudar a explicar las disparidades de calidad del bloqueo neuroaxial
en cada paciente cuando se utilizan técnicas equivalentes en enfer-
mos similares en apariencia. Otra relación anatómica puede afectar
a los bloqueos neuroaxiales; aunque las raíces dorsales (sensitivas)
son, en general, más grandes que las raíces anteriores (motoras), las
primeras suelen bloquearse con más facilidad. Esta paradoja apa-
rente se explica por la organización de las raíces dorsales en haces
que crean un área de superficie mucho mayor, sobre la que actúan
los anestésicos locales, lo que quizá explique por qué los nervios
sensitivos, más grandes, se bloquean con más facilidad que los
motores, más pequeño
s 20 .El volumen del LCR lumbosacro varía de
un paciente a otro, en parte debido a diferencias en el hábito cor-
poral y en el pes
o 21. Se calcula que el volumen de LCR es respon-
sable del 80% de la variabilidad de la altura máxima del bloqueo y
de la regresión del bloqueo motor y sensitivo. No obstante, salvo
por el peso corporal, el volumen de LCR no guarda relación con
otros valores antropométricos clínicamente disponible
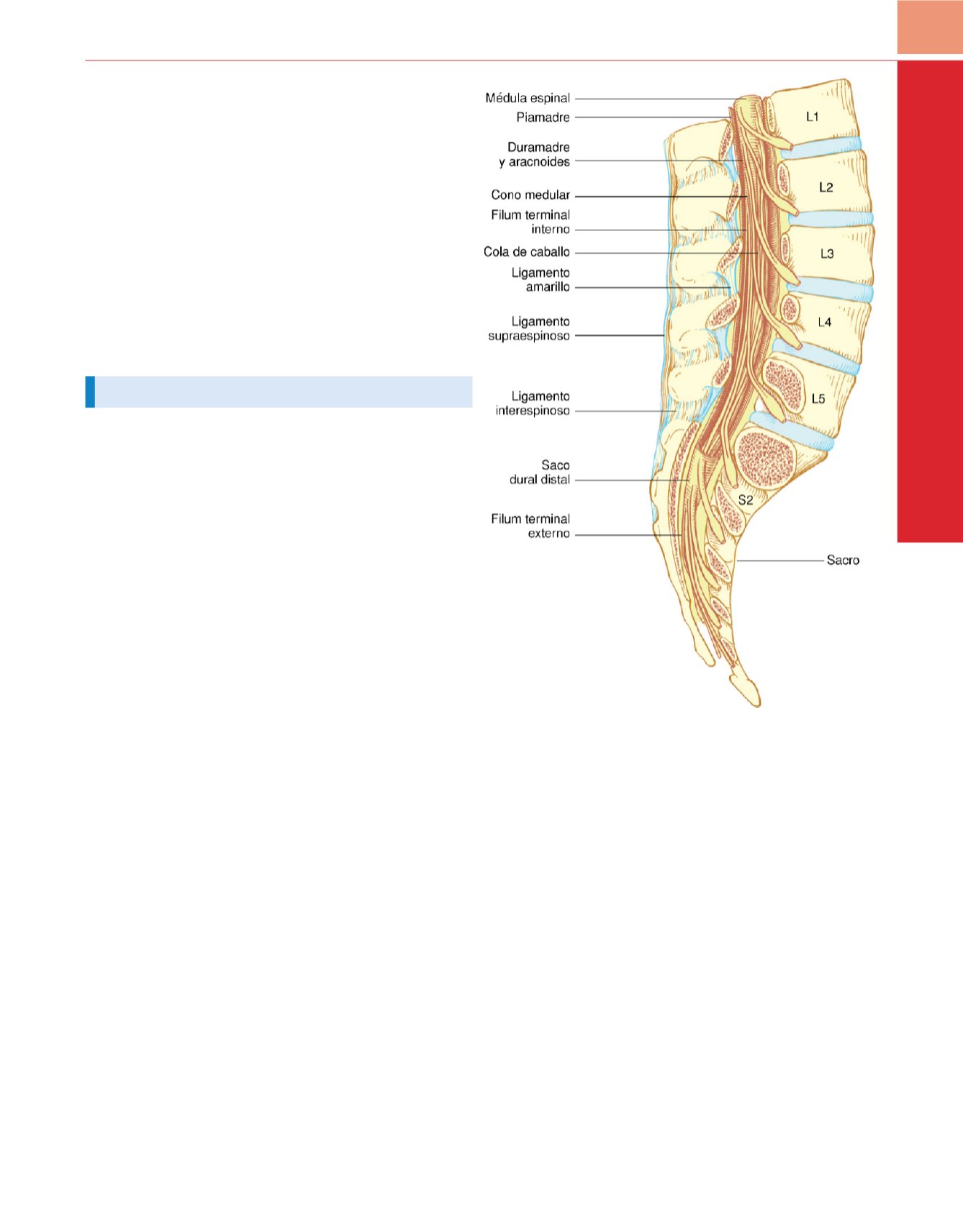
s 22 .La médula espinal está rodeada en el conducto óseo verte-
bral por tres membranas (de dentro afuera): piamadre, aracnoides
y duramadre
( fig. 41-1). La piamadre es una membrana muy vas-
cularizada que reviste íntimamente la médula espinal y el cerebro.
La aracnoides es una membrana avascular delicada, íntimamente
asociada a la capa más externa, la duramadre. De estas dos mem-
branas, parece que la aracnoides actúa como barrera principal para
la entrada y la salida de fármacos del LCR, por lo que sería respon-
sable del 90% de la resistencia a la migración farmacológic
a 23. Tal
y como destacan Lui y McDonal
d 20y Bernard
s 24, la prueba funcio-
nal del papel de la aracnoides como barrera fundamental al flujo
es el hecho de que el LCR reside en el espacio subaracnoideo y no
en el subdural.
En el espacio subaracnoideo están el LCR, los nervios raquí-
deos, un entramado de trabéculas entre ambas membranas y vasos
sanguíneos que irrigan a la médula espinal, y extensiones laterales de
la piamadre y los ligamentos dentados, que proporcionan un soporte
lateral desde la médula espinal hasta la duramadre
( fig. 41-2 ) 25 .En
los adultos, la médula espinal finaliza en el borde inferior de L1 pero
el espacio subaracnoideo continúa hasta S2.
La tercera y más externa de las membranas en el canal
medular es una membrana fibroelástica organizada al azar que se
denomina duramadre (o teca
) 26 .Esta capa es la extensión directa
de la duramadre craneal y, al igual que la duramadre medular, se
extiende desde el agujero magno u occipital hasta S2, donde el filum
terminal (una extensión de la piamadre que comienza en el cono
medular) se mezcla con el periostio, sobre el cóccix (v.
fig. 41-1).
Existe un espacio virtual entre la duramadre y la aracnoides, el
espacio subdural, que sólo contiene pequeñas cantidades de líquido
seroso, las cuales permiten que ambas membranas se muevan la
una sobre la otra. Los anestesiólogos no utilizan dicho espacio de
forma intencionada, si bien la inyección en su interior durante la
Figura 41-1
Anatomía de la médula espinal. Obsérvese la finalización de la
médula (es decir, el cono medular) en L1-L2 y la finalización del saco dural en S2.









