
anterior y medio, el plexo se sitúa por encima y por detrás de la
segunda y tercera porciones de la arteria subclavia. La cúpula
pleural se coloca por delante y medial al tronco inferior.
Esta técnica se puede llevar a cabo con el brazo del enfermo
en cualquier posición, y es sencilla, porque las referencias necesa-
rias se identifican bie
n 14. El paciente debe colocarse en decúbito
supino, con la cabeza girada al lado opuesto que se va a bloquear.
El borde posterior del músculo esternocleidomastoideo se palpa
con facilidad si se solicita al paciente que levante un poco la cabeza.
El surco interescalénico se puede palpar deslizando los dedos en
dirección posteroexterna desde el borde posterior del músculo
esternocleidomastoideo sobre el vientre del escaleno anterior.
Desde el cartílago cricoides se traza una línea imaginaria que cruza
el surco interescalénico y que señala la altura a la que se encuentra
la apófisis transversa de C6. La vena yugular externa discurre a
menudo sobre este punto de intersección, pero no constituye una
referencia constante ni fiable.
En esta técnica se recomienda el uso de un neuroestimula-
dor o la búsqueda de parestesias para depositar del modo correcto
la solución anestésica. Una vez adoptadas las medidas de esterili-
dad habituales, y después de realizar un habón subcutáneo, se
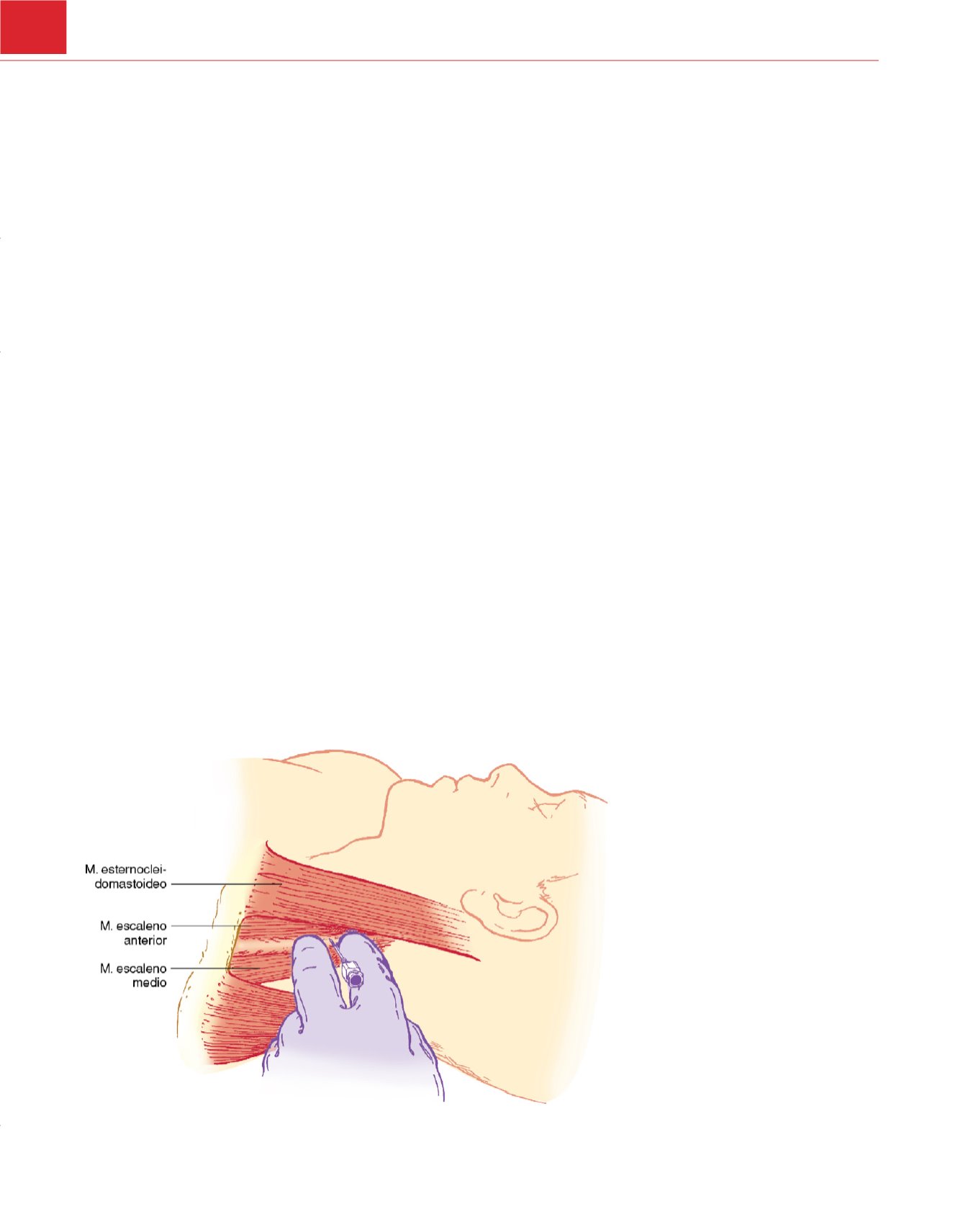
introduce una aguja de 4 cm del calibre 22-25 perpendicular a la
piel, con un ángulo de 45 grados en dirección caudal y algo poste-
rior
( fig. 42-3 ). A continuación se profundiza con la aguja hasta
encontrar una parestesia (en general de los dermatomas C5 y C6)
o una respuesta del neuroestimulador. Esto suele suceder a poca
profundidad. La parestesia o la respuesta motora del brazo o del
hombro tienen la misma eficaci
a 15 .Si se utiliza una aguja biselada
de punta roma, se puede percibir un «chasquido» cuando la aguja
atraviesa la aponeurosis prevertebral. Si la aguja choca con hueso
a unos 2 cm de profundidad, lo más probable es que sea la apófisis
transversa, por lo que habrá que «resbalar» la aguja a través de esta
estructura a fin de localizar el nervio. Del mismo modo, la contrac-
ción del diafragma indica que se está estimulando al nervio frénico
y que la aguja se halla demasiado anterior; para localizar el plexo,
la aguja habrá de redirigirse en dirección posterior.
La aguja se estabiliza una vez obtenida la parestesia o la res-
puesta motora adecuada. Las alargaderas flexibles facilitan el man-
tenimiento de la aguja en su posición mientras se aspira y se inyecta.
Una vez comprobada la aspiración negativa, se inyectan 10-40ml
de solución anestésica de forma fraccionada, según la extensión del
bloqueo que se desee. Los estudios radiológicos sugieren la existen-
cia de una relación entre volumen y anestesia, de manera que 40ml
de solución se asocian a un bloqueo cervical y del plexo braquial
completo
s 14 .Los estudios clínicos señalan, no obstante, bloqueos
variables del tronco inferior (es decir, del nervio cubital) incluso con
volúmenes de solución anestésica grande
s 13 .La distribución caudal
y el bloqueo del tronco inferior se pueden favorecer con una presión
digital por encima del punto de punción y un masaje en sentido
descendente, manteniendo la cabeza elevada unos 45 grados.
Efectos secundarios y complicaciones
El bloqueo del nervio frénico homolateral, que ocasiona parálisis
diafragmática, aparece en el 100% de los enfermos a los que se prac-
tica un bloqueo interescalénic
o 16 ,incluso con soluciones diluidas de
anestésicos locales, y se asocia a una reducción del 25% de la función
pulmona
r 17,18 .Este efecto probablemente se debe a la distribución
anterior de la solución sobre el músculo escaleno anterior y puede
ocasionar síntomas subjetivos de disnea. En pacientes con neumo-
patías graves puede aparecer un compromiso respiratorio, si bien es
infrecuente. La afectación de los nervios vago, laríngeo recurrente y
simpáticos cervicales rara vez resulta significativa, aunque habrá que
tranquilizar al paciente que experimente síntomas relacionados con
estos efectos secundarios. El riesgo de neumotórax es bajo cuando
la aguja se coloca de la manera adecuada a la altura de C5 o C6,
debido a la distancia que la separa de la cúpula pleural.
Se han descrito casos de hipotensión y bradicardia (reflejo de
Bezold-Jarisch) en pacientes despiertos en posición de sedestación
sometidos a intervenciones en el hombro bajo bloqueo interescalé-
nico. Parece que la causa se debe a la estimulación de los mecano-
rreceptores intracardíacos por una disminución del retorno venoso,
lo que provoca una privación brusca del tono simpático y una poten-
ciación de las aferencias parasimpáticas. Como consecuencia se pro-
ducen bradicardia, hipotensión y síncope. Su incidencia disminuye
cuando se administran
b
-bloqueantes de forma profiláctic
a 19.
Las neuropatías o neuritis son posibles en cualquier bloqueo
nervioso periférico,pero son infrecuentes y suelen remitir demanera
espontánea. Algunos abordajes quirúrgicos del hombro, como la
artroplastia total del mismo, se asocian a riesgos neurológicos del
plexo braquia
l 20,21. En dichos casos se puede realizar un bloqueo
1408
Control de la anestesia
III
Figura 42-3
Bloqueo interescalénico. Los
dedos palpan el surco interescalénico y la aguja
se inserta con un ángulo caudal y ligeramente
posterior.









