
1628
Anestesia por subespecialidades en el adulto
IV
requiere un período prolongado de VMP, este procedimiento se
caracteriza por una respuesta inflamatoria considerable. Michelet
y cols
. 183han demostrado que el uso de estrategias ventilatorias
protectoras durante la VMP disminuye la respuesta sistémica pro-
inflamatoria. Esta menor respuesta puede lograrse utilizando un
volumen corriente de 5ml/kg y una PEEP de 5 cmH
2
O al pulmón
declive, en lugar del volumen corriente de 9ml/kg que se suele
utilizar durante la esofagectomía.
La manipulación del esófago durante la toracotomía puede
comprometer el retorno venoso, lo que puede provocar episodios
de hipotensión. Se recomienda la extubación precoz en el quiró-
fano si el paciente cumple los criterios estándar para la extubación.
Si esto no es posible, el TDL debe sustituirse por un TLS y utilizar
ventilación mecánica en el postoperatorio.
Abordaje transhiatal
El control de la vía respiratoria se realiza con un TDL. Aparte de
esto, el control anestésico es básicamente el mismo que en el
abordaje transtorácico. Un aspecto de especial interés es que la
disección roma/a ciegas del esófago torácico por parte del ciru-
jano a través del hiato durante este abordaje suele asociarse a
compresión cardíaca y a una hipotensión grave súbita. Además,
esta disección a ciegas puede provocar lesiones vasculares o de la
vía respiratoria distal si el tumor está adherido. Es una buena
práctica no cortar el tubo endotraqueal para este procedimiento
en caso de perforación quirúrgica de la tráquea o el bronquio, que
necesitaría avanzar el tubo endotraqueal en un bronquio principal
para una VMP urgente.
Abordaje mínimamente invasivo
La esofagectomía mínimamente invasiva consiste en el uso de un
abordaje quirúrgico laparoscópico, toracoscópico o robótico. En
el abordaje laparoscópico, la distensión del peritoneo puede produ
cir cambios hemodinámicos debido a la presión intragástrica pro-
vocada por la insuflación con dióxido de carbono. En estos casos,
es esencial ajustar los parámetros ventilatorios a fin de lograr una
Paco
2
óptima. Para el abordaje toracoscópico, se requiere un TDL
izquierdo o un bloqueador bronquial. Durante la cirugía robótica,
se requiere utilizar un dispositivo de aislamiento pulmonar para
lograr la VMP. Los aspectos especiales de la cirugía robótica son la
protección de los pacientes frente a las lesiones relacionadas con el
robot y no mover la mesa de operaciones mientras se está usando
el robot. La esofagectomía asistida por toracoscopia tiene varias
ventajas, como una menor pérdida de sangre, menos dolor y una
hospitalización más corta. Sin embargo, este método requiere
una intervención prolongada.
Los pacientes sometidos a esofagectomía requieren la
administración de líquidos para compensar el tercer espacio y
un soporte inotrópico de forma periódica. Además, todos los
pacientes en quienes se realiza una esofagectomía requieren una
sonda nasogástrica, que debe quedar bien fijada al final de la
operación. Las complicaciones respiratorias, como el desarrollo
de una lesión pulmonar aguda, pueden producirse después de
una esofagectomía. La fístula en la anastomosis intratorácica es una
complicación grave y temida después de la cirugía esofágica y
conlleva una mortalidad elevada, del 4-30
% 184 .Para tratar esta
posible complicación, se debe recurrir a la descompresión naso-
gástrica y al soporte nutricional. Una fístula grave suele produ-
cirse en el período postoperatorio precoz debido a la necrosis
gástrica, y puede manifestarse por síntomas respiratorios y
signos de shock. Incluso aunque su mortalidad es muy elevada,
se recomienda una intervención quirúrgica precoz. Los pacien-
tes mayores de 80 años tienen un mayor riesgo de mortalidad
tras la esofagectomía, con independencia de las enfermedades
concurrentes
185 .Cirugía esofágica para enfermedades benignas
Hernia de hiato
Aunque la mayoría de los pacientes con reflujo gastroesofágico
tienen hernia de hiato, la mayoría de los que tienen dicha hernia no
presentan un reflujo significativ
o 186. Los pacientes con pirosis tienen
una menor presión de barrera y pueden presentar un mayor riesgo
de regurgitación del contenido gástrico. Se han descrito dos tipos de
hernia de hiato. Las hernias de tipo I, denominadas también hernias
por deslizamiento, constituyen alrededor del 90% de las hernias de
hiato esofágicas. En este tipo, la unión esofagogástrica y el fundus
del estómago se hernian en sentido axial a través del hiato esofágico
hacia el tórax
( fig. 49-39). El término
deslizamiento
se refiere a la
presencia de un saco de peritoneo parietal. El esfínter esofágico
inferior ocupa una posición cefálica respecto al diafragma y puede
que no responda de forma adecuada al aumento de la presión abdo-
minal. Por tanto, una disminución de la presión de barrera durante
la tos o la respiración provoca regurgitación. El tipo dos de hernia
de hiato (paraesofágica) se caracteriza por la herniación de porcio-
nes del estómago en el tórax cerca del esófago. En presencia de una
hernia de tipo II, la unión esofagogástrica aún está localizada en el
abdomen. Las complicaciones más frecuentes de las hernias de
tipo II son la hemorragia, la anemia y el vólvulo gástrico.
El objetivo de la reparación quirúrgica de las hernias por des-
lizamiento consiste en obtener la competencia de la unión gastroeso-
fágica. Debido a que la restauración de la anatomía normal no siempre
tiene éxito a la hora de evitar el reflujo posterior, se han desarrollado
varias operaciones antirreflujo, como la fundoplicatura de Nissen. La
reparación de la hernia de hiato puede realizarse a través de una
toracotomía, laparotomía o con una técnica mínimamente invasiva.
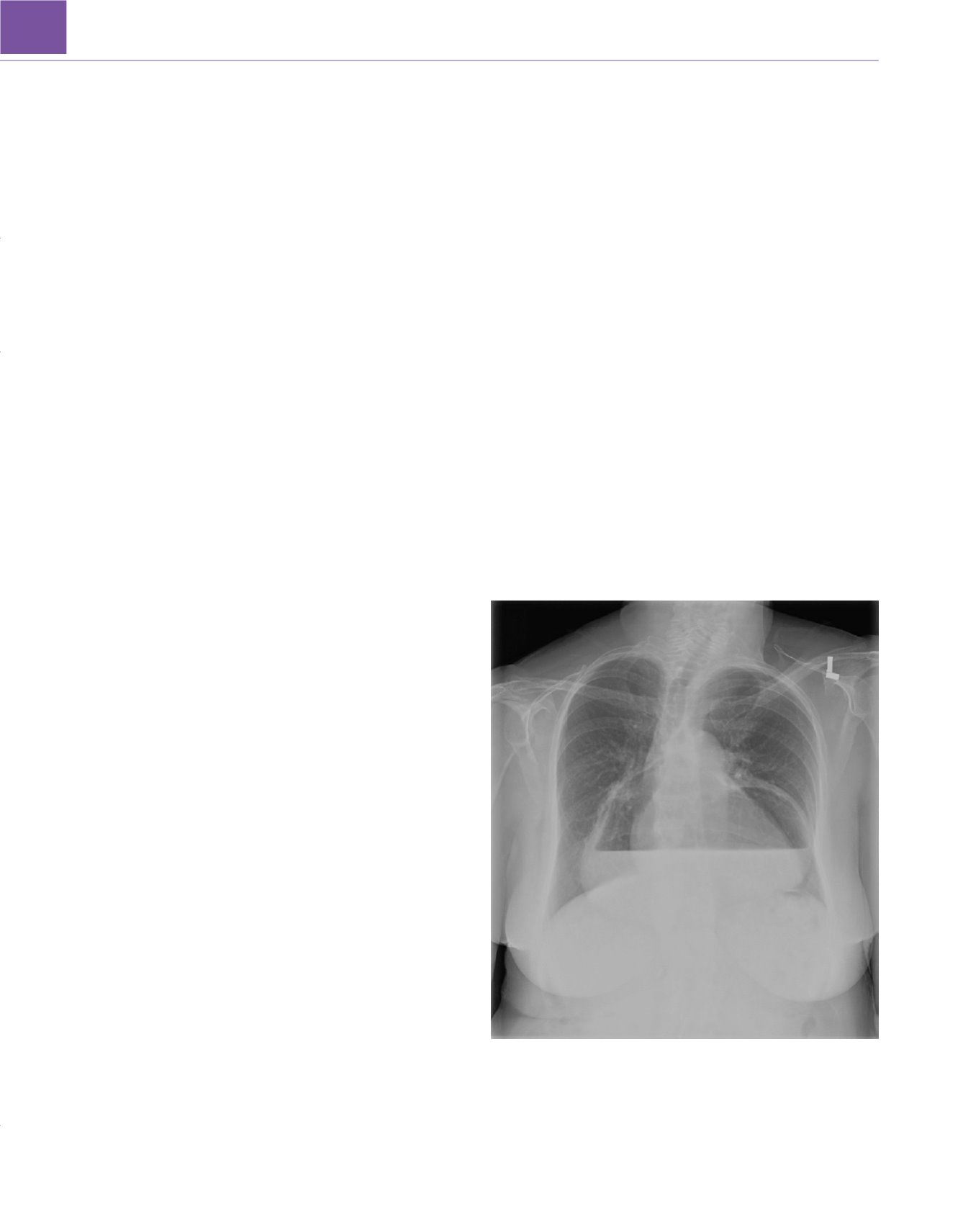
Figura 49-39
Radiografía de tórax de un paciente con hernia de hiato y un
estómago intratorácico dilatado que se ha programado para una reparación
de dicha hernia mediante una toratocomía izquierda. Se puede observar un
nivel hidroaéreo en el estómago por detrás del corazón. Estos pacientes
tienen un gran riesgo de aspiración durante la inducción anestésica.









