
Anestesia para la cirugía torácica
1639
49
Sección IV
Anestesia por subespecialidades en el adulto
© ELSEVIER. Fotocopiar sin autorización es un delito
Estos pacientes presentan un riesgo de colapso hemodiná-
mico por insuficiencia ventricular derecha secundaria a la hipoten-
sión durante la inducción de la anestesia general. La inducción
puede realizarse con etomidato o ketamina para evitar la hipoten-
sión. Suele ser necesario el soporte de la resistencia vascular sisté-
mica con norepinefrina o fenilefrina. Si se utiliza PCHP, se precede
de la administración de manitol, metilprednisolona y pentotal para
intentar reducir el edema celular cerebral y para mejorar la elimi-
nación de radicales libres. La velocidad del calentamiento y del
enfriamiento se controla mediante CEC para mantener un gradiente
térmico menor de 10 °C entre las temperaturas de la sangre y vesical/
rectal. Los períodos de PCHP suelen limitarse a 20 minutos. En estos
casos, es infrecuente que se produzca una hemorragia pulmonar
masiva. El tratamiento de la hemorragia pulmonar se realiza según
el algoritmo mostrado en la
figura 49-47 .La instilación de fenile-
frina (10mg) y vasopresina (20 U), diluidas en 10ml de suero salino
a través del tubo endotraqueal puede ser beneficiosa. En el postope-
ratorio, los pacientes se mantienen sedados, intubados y ventilados
al menos durante 24 horas para reducir el riesgo de edema pulmo-
nar por reperfusión. Se puede utilizar infusiones de norepinefrina o
vasopresina para elevar la resistencia vascular sistémica y disminuir
el gasto cardíaco, a fin de disminuir el flujo sanguíneo pulmonar.
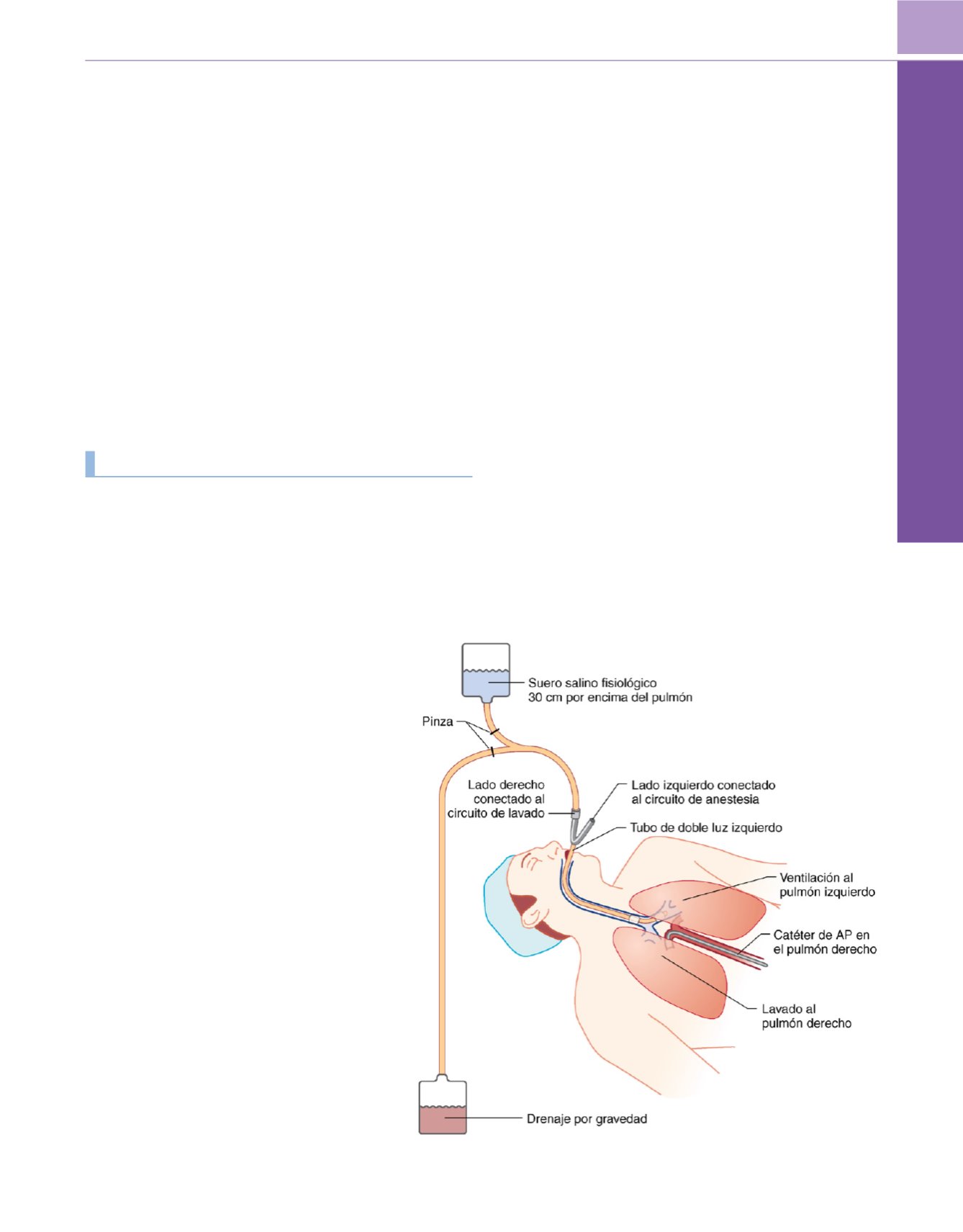
Lavado broncopulmonar
El lavado broncopulmonar es un tratamiento durante el que se instilan
hasta 10-20 litros de suero salino fisiológico y a continuación se drenan
alícuotas de 500-1.000ml a través de un lado del TDL en un pulmón
bajo anestesia genera
l 220. Puede realizarse en el pulmón contralateral
durante el mismo procedimiento anestésico o durante otro después
de un período de varios días de recuperación. Es la modalidad tera-
péutica más eficaz para la proteinosis alveolar pulmonar sintomática,
una enfermedad pulmonar debida a la acumulación en los alveolos de
un material lipoproteico similar al surfactante. Desde la introducción
del lavado broncopulmonar por Ramírez-Rivera en 1965, el pronós-
tico de la proteinosis alveolar pulmonar ha mejorado en gran medida.
Otras situaciones patológicas que se han tratado con esta técnica son
la fibrosis quística, asma, inhalación de polvo radiactivo, neumonitis
lipoidea y silicosis, todas ellas sin un éxito convincente.
Las pruebas radiológicas (TC y gammagrafía de ventilación-
perfusión) ayudan a determinar cuál es el pulmón más afectado, que
debería ser el primero en someterse al lavado. La monitorización es
básicamente la misma que para la resección pulmonar estándar. En
algunos centros también se monitoriza la presión venosa central o la
de la arteria pulmonar, o bien la ET
E 221. La anestesia general se induce
y semantiene con infusiones i.v. igual que para el trasplante pulmonar.
El control de la vía respiratoria se realiza con un TDL izquierdo. La
colocación precisa del tubo se confirma mediante fibrobroncoscopia,
y el aislamiento hermético del pulmón se determina monitorizando
los volúmenes corrientes inspirado y espirado mediante espirometría
de flujo lateral. El desplazamiento del tubo y la inundación del pulmón
no lavado es una complicación principal de este procedimiento. En
concreto, durante el lavado del pulmón izquierdo, la presión del suero
salino en el pulmón tenderá a empujar el balón bronquial del TDL en
sentido proximal. Para evitar esto, se recomienda que el anestesiólogo
mantenga su mano en el TDL, asegurándolo con firmeza en la boca
del paciente durante todo el procedimiento. La distensibilidad pulmo-
nar del pulmón ventilado se debe monitorizar de forma continua para
diagnosticar cualquier vertido de líquido desde el pulmón lavado.
El paciente se mantiene en decúbito supino durante el pro-
cedimiento. Para mejorar la eficacia del lavado, se inicia una ven-
tilación con una Fio
2
del 100% durante unos minutos después de
la inducción para desnitrogenar ambos pulmones. La VMP se ins-
tituye en el pulmón que no se va a lavar. Se utiliza un sistema
desechable de irrigación y drenaje para instilar alrededor de 1 litro
de suero salino fisiológico templado (37 °C) en el pulmón lavado
( fig. 49-48 ). El líquido de irrigación se suspende unos 30 cm por
Figura 49-48
Técnica de lavado broncopulmonar. Un tubo de
doble luz permite la ventilación del pulmón izquierdo durante
el lavado del pulmón derecho (y viceversa). El suero salino
fisiológico se infunde y se drena por gravedad, las pinzas en
los tubos de conexión determinan la dirección del flujo de
líquido.
(De Benumof JL:
Anesthesia for Thoracic Surgery
.
Filadelfia, WB Saunders, 1987.)









