
congelado (PFC), concentrado de AT III o AT III recombinante
suele restablecer la respuesta a la heparin
a 133,134.
R
ebote
de
heparina
.
El rebote de heparina es una hemo-
rragia clínica que se produce aproximadamente 1 hora después de
la neutralización por protamina. Se acompaña de unos resultados
en las pruebas de coagulación que indican una heparinización resi-
dual, como un tiempo de tromboplastina parcial prolongado o
tiempo de trombina prolongado y aumento de la actividad frente al
factor Xa. Los mecanismos del rebote de heparina incluyen una
lenta disociación de la heparina unida a proteínas después de la
depuración de protamina, una depuración más rápida de protamina
que de heparina, retorno linfático de la heparina extracelular secues-
trada, o depuración de un antagonista desconocida de la heparina.
El rebote de heparina se trata con protamina suplementaria.
T
rombocitopenia
inducida
por
la
heparina
.
La trom-
bocitopenia inducida por la heparina (TIH) es un trastorno pro-
trombótico de mediación inmunitaria que se produce en pacientes
expuestos a la heparina. Se forman anticuerpos frente al factor
plaquetario 4 (PF4) cuando éste ha formado un complejo con
heparina. Aunque se encuentran sólo cantidades traza del PF4 en
Anestesia para los procedimientos de cirugía cardíaca
1667
50
Sección IV
Anestesia por subespecialidades en el adulto
© ELSEVIER. Fotocopiar sin autorización es un delito
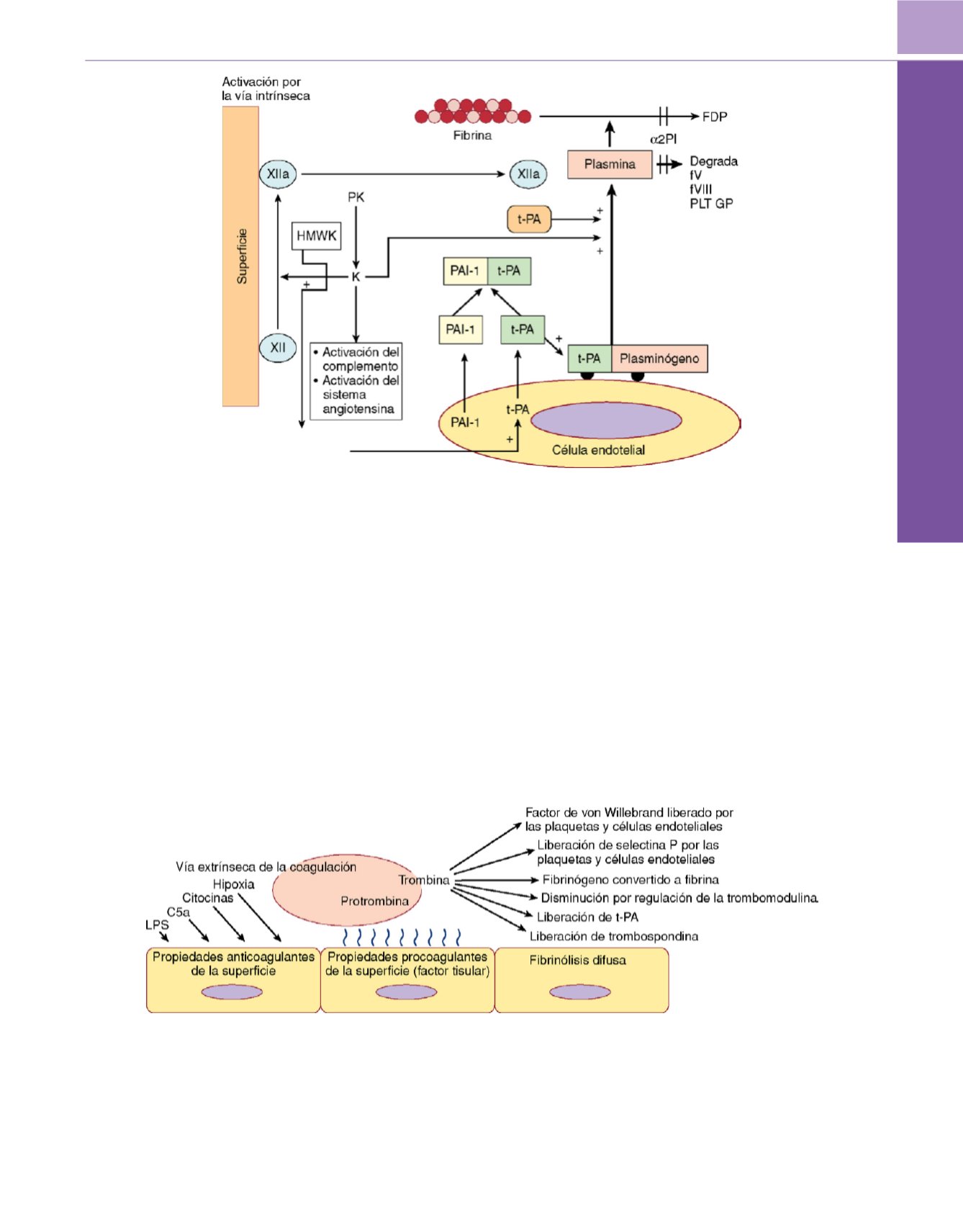
Figura 50-7
El sistema fibrinolítico da lugar a la degradación de la fibrina por la plasmina. Los factores intrínsecos participan en el sistema fibrinolítico. La
adsorción y la activación del factor XII, cininógeno de alto peso molecular (HMWK) y precalicreína (PK) se produce en las superficies de los materiales de la
derivación cardiopulmonar. La calicreína (K) y el factor XIIa participan en la conversión del plasminógeno a plasmina. También es activado el plasminógeno por
el activador tisular de plasminógeno (t-PA), que es liberado de las células endoteliales, junto con su inhibidor PAI-1. La plasmina no sólo degrada la fibrina, sino
que también degrada los factores de coagulación V y VIII y las glucoproteínas de la superficie plaquetaria (PLT GP). La calicreína desempeña otros papeles en la
activación del complemento y el sistema angiotensina, y HMWK acelera la fibrinólisis al estimular la producción endotelial de t-PA. FDP, productos de
degradación de la fibrina.
(De Kottke-Marchant K, Sapatnekar S: Hemostatic abnormalities in cardiopulmonary bypass: Pathophysiologic and transfusion
considerations.
Semin Cardiothorac Vasc Anesth
5:187-206, 2001.)
Figura 50-8
Activación del procoagulante de la célula endotelial. Cuando se activan las células endoteliales, expresan el factor tisular, que convierte la
protrombina en trombina. La trombina tiene múltiples acciones biológicas: 1) estimulación de la liberación del factor de von Willebrand y de la P-selectina, lo
que causa agregación plaquetaria y la adhesión de plaquetas/neutrófilos/células endoteliales; 2) conversión del fibrinógeno en fibrina, el componente sólido
del coágulo; 3) disminución por regulación de los sistemas trombomodulina/proteína C y S; 4) liberación del activador tisular del plasminógeno (t-PA), que
cataliza la formación de plasmina, y 5) liberación de trombospondina, que se une a t-PA, previene su degradación por el inhibidor 1 del activador del
plasminógeno (PAI-1) y acelera la formación de plasmina. LPS, lipopolisacárido.
(De Boyle EM Jr, Verrier ED, Spiess BD: Endothelial cell injury in cardiovascular
surgery: The procoagulant response.
Ann Thorac Surg
62:1549-1557, 1996.)









