
isquemia, arritmias y uremia secundaria a insuficiencia renal son
comunes. Los pacientes tienen también con frecuencia hiperten-
sión pulmonar causada por la elevación crónica de la PAI. En estos
pacientes se debe realizar la cateterización cardíaca para obtener
información sobre la RVP, la respuesta vascular pulmonar a los
vasodilatadores, gasto cardíaco y presión de llenado del ventrículo
izquierdo.
La coagulopatía es común en los pacientes con IC que
reciben soporte con DAV. Una congestión hepática pasiva crónica
puede coincidir con insuficiencia del ventrículo derecho y puede
interferir con la síntesis de los factores de coagulación. Además, y
dado que es común el empleo prolongado o intermitente de hepa-
rina en esta población de pacientes, los pacientes con soporte por
DAV tienen una mayor incidencia de TIH que otros pacientes
sometidos a cirugía cardíac
a 386,387 .La investigación de anticuerpos
TIH en los pacientes con DAV, así como la implantación de un
régimen de anticoagulación alternativo, puede llevar a desenlaces
deseable
s 388 .Además, se sabe que los sistemas de DAV activan los
sistemas de coagulación, trombolíticos e inflamatorio
s 389y la mor-
fología y función plaquetarias se ven significativamente alteradas
por la activación de superficie inducida por los DA
V 390 .Por consiguiente, debe prepararse un sistema de transfusión
rápida antes de la cirugía. Se asegura un acceso intravenoso de gran
diámetro de la vena yugular interna o de la vena femoral para la
rápida administración de productos sanguíneos. Se confirma una
reserva de sangre y de otros productos (p. ej., plasma fresco con-
gelado y plaquetas). Puede considerarse el empleo de agentes anti-
fibrinolíticos (p. ej., EACA) para reducir al mínimo la pérdida de
sangre, aunque se han asociado casos de embolia pulmonar fatal
por microtrombos con el empleo de estos agente
s 391 .Además,
puede prepararse el circuito de DCP con plasma fresco congelado
en vez de cristaloide. Muchos pacientes tienen exceso de volumen
intravascular. La administración de diuréticos y el empleo de
hemoconcentración durante la DCP son métodos comunes para
aumentar la concentración de hemoglobina en estos pacientes.
Además de los monitores estándar, se inserta con frecuencia
un catéter en la AP para la monitorización continua del gasto
cardíaco antes o después de la inducción anestésica en los recep-
tores de DAVI para valorar de modo continuo la PAP, gasto car-
díaco y tendencias en Sv
̄
o
2
. Se efectúa la ETE antes del comienzo
de la DCP para identificar cualquier problema anatómico especí-
fico que pudiera impedir el funcionamiento del dispositivo tal
como se había pensado o que pudiera producir complicaciones
predecibles una vez esta conectado el DAV
I 392 .Se pueden clasificar
dichas anomalías estructurales en las que: 1) impiden un llenado
efectivo del DAVI (p. ej., EM, mala función del ventrículo derecho
e IT significativa), 2) obstaculizan un flujo de salida del DAVI y
reducen la descompresión efectiva del ventrículo izquierdo por el
dispositivo (p. ej., insuficiencia aórtica), o 3) causan problemas de
introducción o complicaciones relacionadas con la colocación ana-
tómica o con los cambios fisiológicos introducidos por el disposi-
tivo (p. ej., agujero oval permeable, otros defectos del tabique
interauricular, defectos del tabique interventricular, placas en la
aorta ascendente y trombos ventriculares).
Antes de implantar un DAVI hay que evaluar cuidadosamente
la función del ventrículo izquierdo y del ventrículo derecho, y hay
que explorar si la aurícula izquierda y el ventrículo izquierdo tienen
un trombo, sobre todo en la punta del ventrículo izquierdo y en la
orejuela de la aurícula izquierda. Se debe evaluar el reflujo tricuspí-
deo basal, porque una vez se ha descomprimido el ventrículo
izquierdo, el aparato subvalvular de la válvula tricúspide quedará
Anestesia para los procedimientos de cirugía cardíaca
1709
50
Sección IV
Anestesia por subespecialidades en el adulto
© ELSEVIER. Fotocopiar sin autorización es un delito
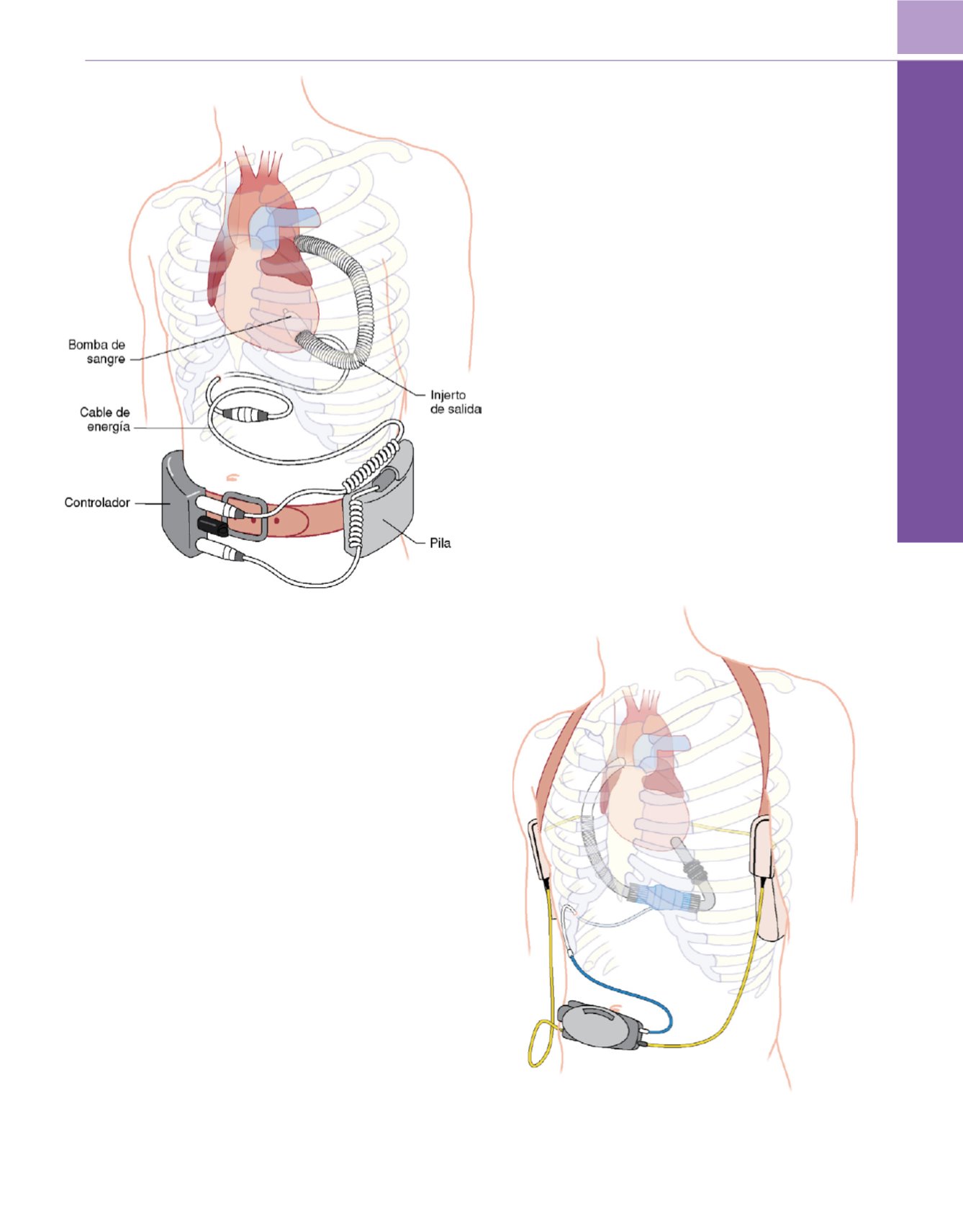
Figura 50-30
El Jarvik 2000.
Figura 50-31
El aparato auxiliar ventricular de flujo continuo HeartMate II.









