
se convierta en un electrodo ECG explorador. Esto se consigue
llenando el catéter con una solución electrolítica (mejor bicarbo-
nato) y fijando una derivación del ECG (el electrodo de la pierna
si se elige la derivación II) al mango del catéter de PVC. Se dispone
de equipos comerciales de PVC con adaptador para el ECG. Las
configuraciones de ECG que se observarán en varias localizaciones
intravasculares se muestran en la
figura 53-13. Para minimizar el
riesgo de microshock, es preferible una unidad ECG que funcione
a pilas y se deben separar del paciente los aparatos eléctricos inne-
cesarios durante la colocación del catéter (v.
tabla 53-6 ).
Embolia gaseosa paradójica
Se ha suscitado mucha preocupación sobre la posibilidad del paso de
aire a través del tabique interauricular por un agujero oval permeable
(se sabe que aparece en aproximadamente el 25% de los adultos
) 108 .Esto se debe a que tal fenómeno comporta el riesgo de morbilidad
cerebral o coronaria graves, aunque no se ha definido con precisión
la morbilidad que puede atribuirse en realidad a la EGP. Incluso
aunque la presión precisa que se requiere para abrir un agujero oval
permeable no se conozca con certeza, se cree que el gradiente necesa-
rio puede ser de 5 mmHg. En una investigación clínica, Mammoto y
cols
. 104observaron que la EGP se producía únicamente en el contexto
de episodios embólicos gaseosos graves, lo que sugiere, por tanto, que
aumentos significativos de la presión del lado derecho del corazón son
un destacado factor predisponente para que ocurra una EGP.
Varios estudios clínicos han examinado los factores que influ-
yen en el gradiente de presión entre las aurículas derecha e izquierda.
Se demostró que la utilización de la PEEP aumentaba la incidencia de
un gradiente positivo entre la presión auricular derecha (PAD) y la
presión de enclavamiento capilar pulmona
r 109y que la administración
abundante de líquidos (p. ej., 2.800ml/paciente frente a 1.220ml/
paciente contro
l 110) la reducía. Como resultado la utilización de PEEP,
que había sido recomendada anteriormente como una forma de evitar
el atrapamiento de aire, disminuyó y se desarrolló la práctica de una
mayor administración de líquidos a los pacientes que iban a someterse
a intervenciones de fosa posterior. Sin embargo, datos posteriores
indicaron que incluso cuando la presión auricular izquierda (PAI)
media
superaba la PAD media, aún se podía desarrollar una EGP,
debido a que se puede producir una inversión transitoria del gradiente
de presión interauricular durante cada ciclo cardíac
o 111.
Algunos centros han aconsejado la utilización de ecocardio-
grafía precordial preoperatori
a 96o Doppler transcraneal (DTC
) 112o
la exploración mediante ETE intraoperatoria antes de la colocación
del pacient
e 113, para identificar a los enfermos con un agujero oval
permeable con vistas a utilizar alternativas a la posición de sedesta-
ción en esta subpoblació
n 95,114 .Algunos centros aconsejan, por tanto,
el uso de la ETE para identificar la EGP intraoperatoriament
e 95,103 .Sin embargo, esta práctica no es universa
l 76y en el momento de
escribir este libro (2009) no es un estándar asistencial ampliamente
extendido en la comunidad. Además, debido a que la morbilidad
atribuible a la EGP ha sido bastante infrecuente, los cirujanos que
estén convencidos de que la posición sentada es la óptima para un
procedimiento concret
o 76son reacios a ser disuadidos de su uso, en
función de que puede parecer una posibilidad muy remota que se
produzca una lesión en el paciente debida a este mecanismo.
Paso transpulmonar de aire
Parece posible que el aire pueda atravesar en ocasiones el lecho vas-
cular pulmonar para alcanzar la circulación sistémic
a 115,116. Es más
probable que se produzca este hecho cuando llegan grandes volúme-
nes de aire al «filtro» vascular pulmona
r 117,118. Hay también pruebas
sugerentes de que los vasodilatadores pulmonares, incluidos los anes-
tésicos volátiles, pueden reducir el umbral para el paso transpulmo-
na
r 117-119 .Las diferencias entre los anestésicos son insignificantes. Sin
embargo, debería interrumpirse de forma precoz el N
2
O tras episo-
dios de EGV, incluso leves en apariencia, debido a la posibilidad de
que el aire pueda alcanzar el lado izquierdo de la circulación a través
de un agujero oval permeable o del lecho vascular pulmonar.
Técnicas para reducir la incidencia de embolia
gaseosa venosa
Como se señaló antes, en el pasado se recomendaba la PEEP como
medio de reducir la incidencia de EGV y de responder ante un
episodio de EGV aguda para evitar una mayor entrada de aire. Sin
embargo, un estudio de Perkins y Bedfor
d 109presentó datos sugeren-
tes de que la PEEP aumentaba el riesgo de EGP, lo que iba, por tanto,
en contra de la utilización de PEEP en pacientes que iban a ser
sometidos a procedimientos neuroquirúrgicos en posición de sedes-
tación. Como señalan los autores, resultaría improbable que incluso
10cm de PEEP originaran una presión venosa positiva en las estruc-
turas venosas cerebrales, las cuales pueden encontrarse como mucho
25cmpor encima del corazón. La ineficacia de la PEE
P 120y la relativa
superioridad de la compresión venosa yugula
r 121,122a la hora de
elevar la PVC se han confirmado en otras investigaciones. Pfitzner y
McLea
n 123han estudiado en animales un torniquete cervical inflable
disponible para su rápido hinchado en caso de EGV y lo han utili-
zado en seres humanos. Hay argumentos adicionales contrarios al
uso agudo de una mayor presión positiva en la vía respiratoria en el
caso de una EGV. La liberación de una maniobra de Valsalva pro-
mueve la embolia paradójica. Además, la alteración del retorno
1824
Anestesia por subespecialidades en el adulto
IV
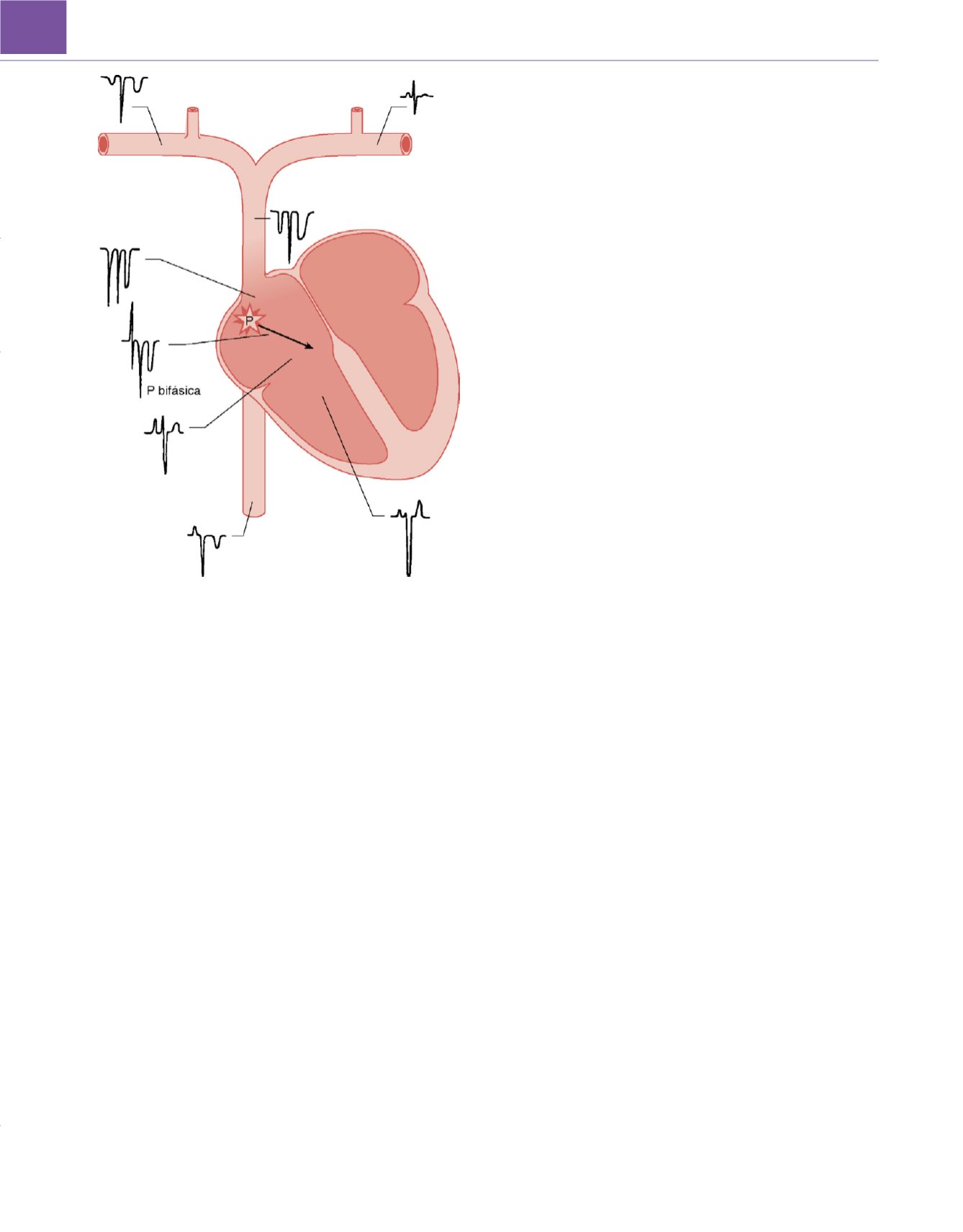
Figura 53-13
Configuraciones electrocardiográficas (ECG) observadas en
diferentes localizaciones cuando se utiliza un catéter venoso central como
electrodo intravascular para el ECG. La configuración de la figura se apreciará
cuando se monitorice la «derivación II» y el electrodo positivo (el de la pierna)
se conecte al catéter. La P señala el nodo sinoauricular. La
flecha negra gruesa
indica el vector de la onda P. Obsérvese la onda P equibifásica cuando la
punta del catéter se encuentra en posición central en la aurícula derech
a 107 .








