
aumento de la tendencia a la hemorragia, desempeñe un papel
esencial durante la cirugía pediátrica cardíaca. En segundo lugar, el
tipo de operación que se realiza en los recién nacidos y los lactantes
suele exigir una reconstrucción más extensa y más líneas de sutura,
lo que genera más oportunidades de hemorragia quirúrgica que en
los pacientes cardíacos adultos. Además, las operaciones suelen rea-
lizarse bajo hipotermia profunda o parada circulatoria, lo que puede
alterar aún más la hemostasi
a 240. En tercer lugar, el sistema de la
coagulación inmaduro de los recién nacidos también puede contri-
buir a las alteraciones de la hemostasi
a 241. Aunque las concentracio-
nes de factores y procoagulantes pueden estar reducidas en los
pacientes jóvenes con malformaciones cardíacas congénitas por la
inmadurez o la alteración de la síntesis hepática
242 ,no suelen existir
tendencias hemorrágicas funcionales antes de la cirugía. Por último,
los pacientes con una cardiopatía cianótica demuestran un aumento
de la tendencia a la hemorragia antes y después de la CEC.
La CEC es un estímulo trombogénico importante que necesita
anticoagulación previa con heparina antes de su instauración. La
heparina suele administrarse de forma empírica en función del peso
del paciente y su efecto se vigila monitorizando el tiempo de coagu-
lación activado. La variabilidad de la dosis y del efecto de la heparina
han sido motivo de preocupación, dado que su efecto se debe prin-
cipalmente a su acoplamiento a la antitrombina III, y además existen
diferencias relacionadas con la edad y diferencias cuantitativas en
los procoagulantes y los inhibidores. La sensibilidad a la heparina
durante la primera semana de vida es alta, disminuyendo de forma
progresiva hasta los 3 años de edad, momento en el que los valores
se parecen a los observados en adulto
s 243. Estos hallazgos concuerdan
con la demostración en los lactantes de cantidades variables de pro-
coagulantes e inhibidores, sobre todo de protrombina y antitrom-
bina II
I 244. La administración de heparina debe tener en cuenta la
cantidad y la composición del volumen de cebado de la CEC, sobre
todo cuando se añade plasma fresco congelado. Los autores reco-
miendan una dosis de heparina de 200U/kg con una dosis adicional
de 1-3U/ml de solución cebadora con el fin de mantener el tiempo
de coagulación activado por encima de 480 segundos.
La heparina se neutraliza con protamina, dosificada en
función de la cantidad de heparina administrada o del peso corpo-
ral. De hecho, el exceso de protamina puede contribuir a la hemo-
rragia postoperatori
a 245. Parece que las necesidades de protamina
son altas en los recién nacidos y disminuyen al aumentar la edad
del paciente. El aumento relativo de las necesidades de protamina
en los niños más pequeños comparados con los niños mayores y los
adultos indica la presencia de concentraciones más altas de hepa-
rina circulante después de la CE
C 246. El retraso de la eliminación
hepática de heparina secundario a la inmadurez de los órganos y a
la utilización predominante de la parada circulatoria hipotérmica
en los jóvenes disminuirá el metabolismo y la excreción de la hepa-
rina. Nosotros administramos de forma habitual 4mg/kg de prota-
mina en los recién nacidos, pero en adolescentes y adultos basta con
2mg/kg para restablecer el tiempo de coagulación activado hasta
los valores basales. La variabilidad de un paciente a otro obliga a
realizar una cierta valoración individual para orientar la dosis del
fármaco y prevenir la administración excesiva de protamin
a 245.
Los recién nacidos y los lactantes pequeños con cardiopatías
congénitas tendrán concentraciones circulantes bajas de procoagu-
lantes e inhibidores. Los efectos trombogénicos y dilucionales de
la CEC contribuyen todavía más a las alteraciones hemostásicas tras la
CEC. Los elementos formes de la sangre, como leucocitos y plaque-
tas, se pueden activar y los procoagulantes pueden diluirse por la
CEC. Además, la parada circulatoria hipotérmica profunda provoca
un aumento de la coagulación y de la actividad fibrinolítica. Cuanto
menor es la temperatura, mayor es el grado de activación hemostá-
sica. Por tanto, existen múltiples causas de hemorragia después de la
CEC. La administración imprudente de hemoderivados para corre-
gir los trastornos de la coagulación por separado puede agravar aún
más la dilución de los procoagulantes existentes y se asocia al riesgo
derivado de la exposición a múltiples donantes. Como la transfusión
de hemoderivados se asocia a numerosas complicaciones, debería
evitarse, a no ser que esté indicada de forma específica por una
alteración de la oxigenación tisular o una coagulopatía demostrada
con hemorragias clínicamente relevantes. Todos los miembros del
equipo quirúrgico deben hacer los máximos esfuerzos para conser-
var la sangre durante la cirugía cardíaca y después de ella.
La hemorragia después de la CEC no es rara. El cirujano
debería intentar en primer lugar identificar cualquier fuente evidente
de hemorragia quirúrgica en los focos de la reparación. A continua-
ción se valora si la inversión de la acción de heparina con protamina
es adecuada midiendo el tiempo de coagulación activado. En general,
las pruebas de coagulación convencionales muestran una prolonga-
ción del tiempo de tromboplastia parcial, del tiempo de protrombina,
hipofibrinogenemia y dilución de otros procoagulantes, además de
un tiempo de hemorragia prolongado en muchos pacientes pediátri-
cos, tanto si sangran como si no
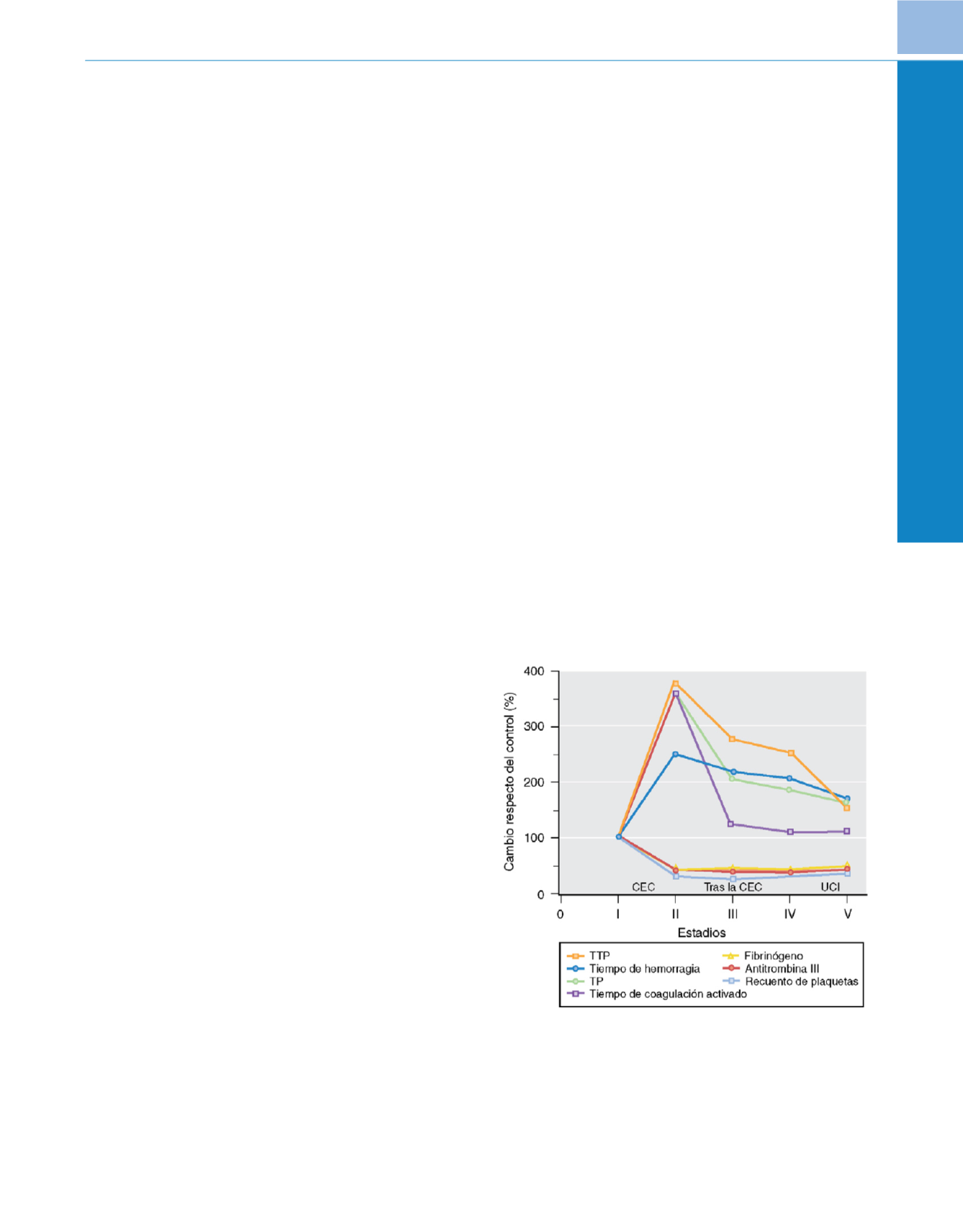
( fig. 73-13 ). El motivo más frecuente
de hemorragia persistente es la disfunción plaquetari
a 247,248. En estas
circunstancias está justificada la administración de plaquetas en pre-
sencia de hemorragia. No hay nunguna indicación clínica para la
administración de rutina de hemoderivados para corregir las anoma-
lías de la coagulación analíticas si no se asocian a hemorragia. Después
de administrar plaquetas, y en caso de persistir la hemorragia, puede
ser beneficiosa una revaloración con nueva infusión de plaquetas o
la administración de crioprecipitados o de plasma fresco congelado.
En la mayoría de los casos, una técnica quirúrgica meticulosa, la
administración apropiada de protamina, la temperatura adecuada del
paciente y la infusión de plaquetas corregirán la hemorragia excesiva.
En los recién nacidos, la hemorragia excesiva y los efectos diluciona-
les crecientes del tratamiento con componentes selectivos sobre los
procoagulantes restantes dificultan el tratamiento de la hemorragia.
La administración de sangre total reciente puede estar indicada en
estos casos. La administración de sangre total reciente (
<
48 horas de
antigüedad) después de la CEC puede cumplir todos los requeri-
Anestesia para la cirugía cardíaca pediátrica
2397
73
Sección V
Anestesia pediátrica
© ELSEVIER. Fotocopiar sin autorización es un delito
Figura 73-13
Representación de los cambios del perfil de la coagulación
de la sangre antes, durante y después de la circulación extracorpórea (CEC) en
25 niños. Los tiempos de coagulación y los factores de la coagulación se
muestran en forma de cambio porcentual respecto del control. Estadio I, basal,
antes de la CEC; estadio II, tras la CEC, antes de la reversión de la heparina con
protamina; estadio III, tras la protamina; estadio IV, justo antes de salir del
quirófano; estadio V, después de tres horas en la unidad de cuidados intensivos
(UCI). TP, tiempo de protrombina; TTP, tiempo de tromboplastina parcial.









