
el contrario, la supervivencia de los pacientes a los que se coloca un
DAV parece mejor y las series indican que hasta un 80% de ellos
sobrevive hasta el trasplante o pueden ser destetados con éxito del
soport
e 274,278. En el estudio realizado por Blume y cols
. 275se observó,
sin embargo, que los pacientes más jóvenes y más pequeños con
cardiopatías congénitas muestran una mortalidad mayor que los
pacientes con una miocarditis fulminante o una miocardiopatía.
Además de los datos de supervivencia, el siguiente factor en impor-
tancia es el pronóstico neurológico, que parece mejor en el grupo de
pacientes con DA
V 279,280. También en este caso los factores de riesgo
de mala evolución neurológica fueron el peso bajo y la duración de la
PCHP, factores ambos que determinan una desventaja de la supervi-
vencia para los pacientes sometidos a ECMO, debido a que los enfer-
mos para los que se elige esta técnica son más pequeños y algunos de
los que se someterán a PCHP para la reparación de malformaciones
congénitas necesitarán un soporte con ECMO de urgencia para poder
ser destetados de la CEC o en el postoperatorio inmediat
o 281.
Los indicadores de supervivencia son importantes de cara al
tratamiento de estos pacientes. Parece que una variable frecuente
que permite predecir la supervivencia es la recuperación de la
función ventricular entre 3 y 5 días después de la instauración del
soporte; la morbimortalidad aumenta si el soporte se necesita
durante períodos de tiempo más prolongado
s 276,281 .Como se ha
comentado antes, estas dos técnicas se han empleado con éxito
como puente para el trasplante y los pacientes con DAV sobreviven
en más del 80% de los casos hasta que se encuentra un donante, lo
que contrasta con la supervivencia inferior al 60% de los pacientes
sometidos a ECMO. Sin embargo, estos datos pueden estar sesga-
dos porque la ECMO se suele emplear en lactantes y en pacientes
que padecen una cardiopatía congénita compleja, y se sabe que
estos dos factores aumentan la mortalidad en los pacientes con
DA
V 278 .Entre las causas importantes de morbimortalidad en los
pacientes tratados con estas dos técnicas se incluyen los episodios
cerebrovasculares secundarios a fenómenos hemorrágicos o embó-
licos, problemas relacionados con el circuito (p. ej., trombosis del
circuito), insuficiencia renal que requiere hemofiltración, sepsis,
hemorragia mantenida e insuficiencia multiorgánica.
Aunque estas dos modalidades suelen compararse entre sí,
ambas tienen su lugar propio en el tratamiento de los niños con dis-
capacidad cardíaca. LaECMOtiene la granventaja de poderse emplear
con rapidez en una situación de urgencia en pacientes de cualquier
edad o tamaño. Antiguamente, el tamaño era el factor limitante para
la implantación de los DAV en los pacientes pediátricos. El DAV
Berlin Heart (Berlin Heart AG, Berlín, Alemania) se comercializa
incluso para recién nacidos. Este sistema se emplea en Europa desde
hace más de 10 años y tiene bombas de 10-80ml de tamaño. En este
momento este dispositivo sólo está disponible para uso de emergencia
compasivo en EE.UU. Sin embargo, con todos estos datos se puede
observar que estas dos modalidades pueden complementarse entre
ellas, de forma que la ECMO se emplea en situaciones agudas; una vez
que el paciente está estable fisiológicamente, pero sigue necesitando
un soporte, se puede emplear un DAV a largo plazo.
Anestesia para el trasplante
de corazón y pulmón
Aunque el tratamiento perioperatorio para el trasplante de órganos
torácicos se analiza en otros párrafos de este texto, la aplicación de
estas intervenciones en niños exige algunas modificaciones especí-
ficas. Entre las diferencias se incluyen las características de los can-
didatos, la preparación de estos niños, el tratamiento anestésico, las
consideraciones quirúrgicas, el tratamiento después de la CEC y el
pronóstico. Aunque algunos de los primeros trasplantes cardíacos
se realizaron en cardiopatías congénitas, esta indicación pasó a ser
poco frecuente a comienzos de la década de 1980. En 1984 más del
60% de los escasos trasplantes cardíacos pediátricos se indicaron
por miocardiopatía, sobre todo en adolescentes. Durante la siguiente
década se observó un incremento espectacular del número de lac-
tantes y niños pequeños a los que se trasplantó el corazón por una
malformación cardíaca congénita, lo que determinó un cambio
notable de tendencia en la demografía
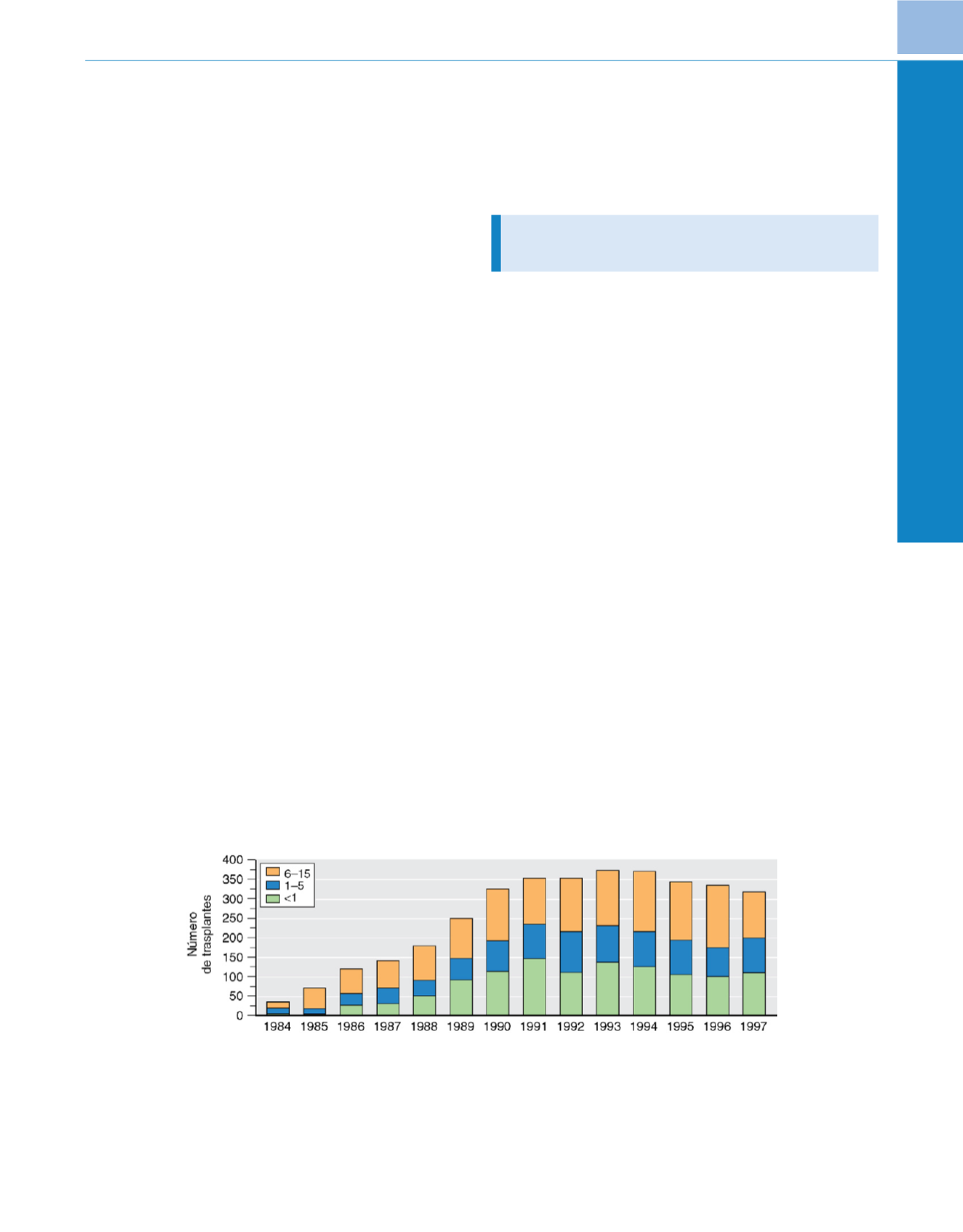
( fig. 73-14)
282. En 1995, más
del 70% de los niños sometidos a un trasplante cardíaco tenía menos
de 5 años y la mitad de ellos tenía menos de un año de vida. A la
inmensa mayoría de estos lactantes se les realizó un trasplante por
una malformación cardíaca congénita en la que las opciones de
reconstrucción fracasaron o se consideraron inexistentes
( fig. 73-15 ) 282 .Las implicaciones de este cambio de tendencia afectan a todos los
elementos del tratamiento perioperatorio.
Los niños candidatos a trasplante cardíaco tienen más proba-
bilidades de padecer hipertensión pulmonar que los adultos. La
mayor parte de los programas de trasplante del adulto no ofrecen esta
opción a pacientes con RVP superiores a 6 unidades de Wood/m
2
283 .El criterio de exclusión en los lactantes y los niños sigue siendo
motivo de debate. Algunos programas llegan a aceptar a niños con
RVP de hasta 12 unidades de Wood/m
2
, sobre todo si la vasculatura
pulmonar responde a vasodilatadores como oxígeno, óxido nítrico,
antagonistas del calcio o prostaciclina
s 284. En general, se asume que
los recién nacidos tienen un valor elevado de la RVP, pero los datos
sobre los resultados de estos programas sugieren que la importancia
Anestesia para la cirugía cardíaca pediátrica
2401
73
Sección V
Anestesia pediátrica
© ELSEVIER. Fotocopiar sin autorización es un delito
Figura 73-14
Datos demográficos del trasplante cardíaco pediátrico según la edad. Los gráficos de barras apilados ilustran el número total y la distribución
por edades del trasplante cardíaco en pacientes menores de 16 años. Obsérvese el rápido aumento de los trasplantes realizados a finales de la década de
1980, con especial incremento en la población de niños de 5 años o menos. Tras alcanzar un máximo a mediados de la década de 1990, el número total de
trasplantes (adultos y pediátricos) ha disminuido ligeramente, pero las proporciones relativas respecto de la edad se han mantenido relativamente constantes
en la población pediátrica.
(Datos del Registry of the International Society for Heart and Lung Transplantatio
n 282 .)









