
en comparación con el GRV. El elevado volumen respecto a la
perfusión implica: 1) durante la inducción, la mayor parte del anes-
tésico suministrado al GM es extraído del flujo sanguíneo GM y
2) el GM continúa extrayendo anestésico de su aporte sanguíneo
durante un tiempo prolongado. El tiempo hasta el semiequilibrio
oscila entre 20 y 25 minutos (óxido nitroso) y 70 a 80 minutos
(sevoflurano o isoflurano). Por tanto, bastante después de que el
GRV alcance el equilibrio, el GM continúa captando cantidades
sustanciales de anestésico y tarda de 2 a 4 horas en acercarse al
equilibrio.
Tras alcanzar el equilibrio en el GM, sólo la grasa (es decir,
el grupo graso [GG]) sirve como depósito efectivo para la capta-
ción. En un paciente delgado normal, el GG ocupa un quinto del
volumen corporal y recibe un flujo sanguíneo de aproximadamente
400ml/min (es decir, una perfusión por 100 cm
3
de grasa similar a
la perfusión por 100 cm
3
de músculo en reposo). Así, durante el
suministro inicial de anestésico a los tejidos, el GG recibe sólo
el 40% del anestésico suministrado al GM (es decir, el flujo sanguí-
neo al GG es el 40% del GM). El GG tiene más afinidad por los
anestésicos que el GM, una propiedad que prolonga bastante el
tiempo durante el que absorbe anestésico. El tiempo de semiequi-
librio de la grasa oscila entre 70 y 80 minutos para el óxido nitroso
y 30 horas para el sevoflurano y el isoflurano. El equilibrio con la
grasa no tiene lugar durante la anestesia con ningún anestésico
inhalado potente.
Queda por definir otro grupo tisular, el grupo pobre en vasos
(GPV). El GPV está formado por tendones, ligamentos, hueso y
cartílago (es decir, tejidos magros con escasa o nula perfusión). La
ausencia de flujo sanguíneo elevado implica que este grupo no
participa en el proceso de captación a pesar de que representa un
quinto de la masa corporal.
Síntesis de los factores que determinan
el incremento de la relación F
A
/F
I
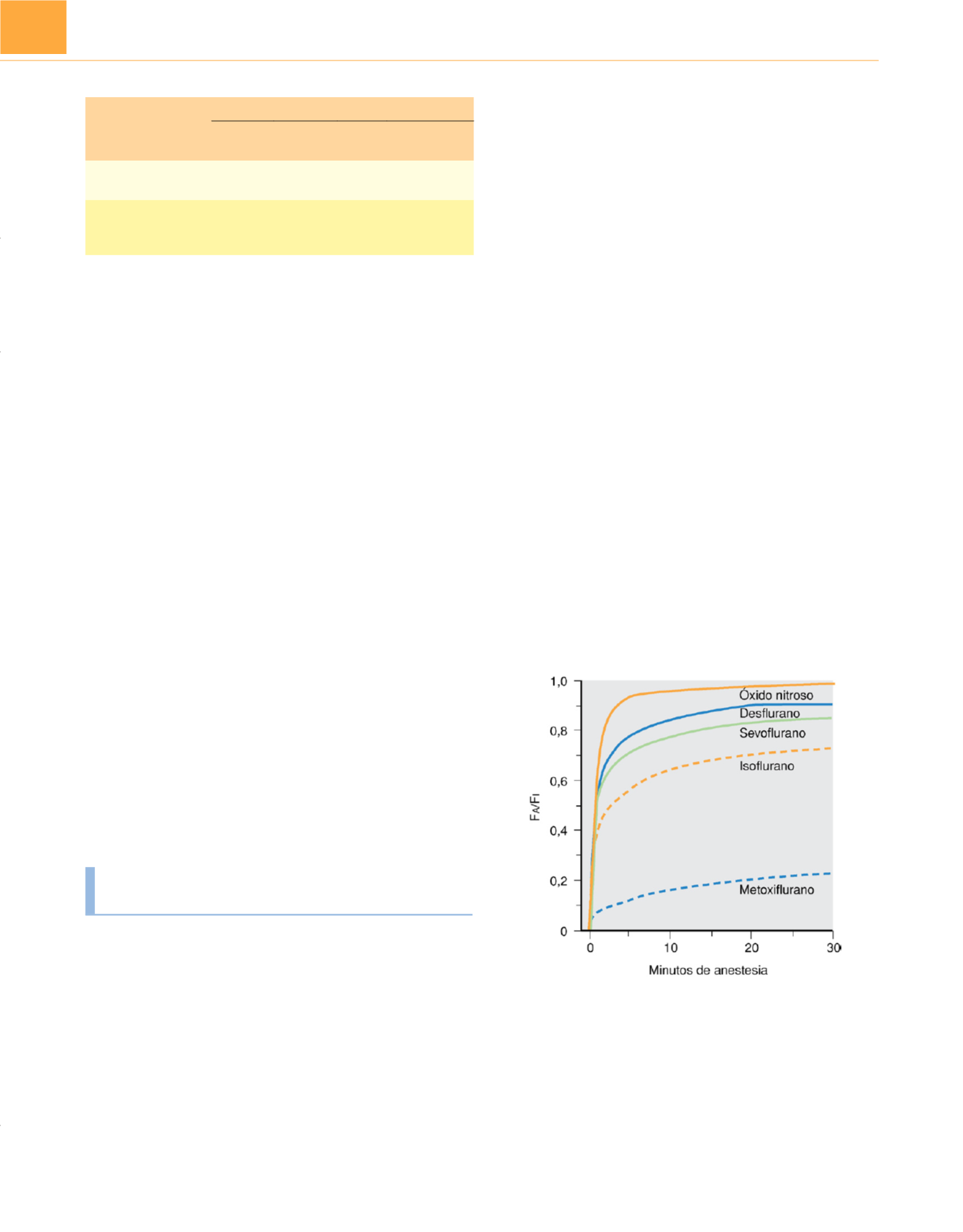
La ventilación, solubilidad y distribución del flujo sanguíneo
tienen un efecto combinado en la tasa de incremento de la relación
F
A
/F
I
. La F
A
/F
I
aumenta muy deprisa al principio con todos los
anestésicos, con independencia de su solubilida
d 11,12 ( fig. 11-2 ). Al
inicio de la anestesia esta rapidez se debe a la ausencia de diferen-
cia en la presión parcial alveolar-venosa del anestésico (no hay
anestésico en el pulmón para crear un gradiente) y por tanto a la
ausencia de captación. Sin captación, el efecto de la ventilación
para provocar un aumento brusco de la F
A
/F
I
no encuentra oposi-
ción, y al principio la elevación es similar a la observada con
oxígeno (v.
fig. 11-1 ). Conforme la ventilación aporta anestésico a
los alveolos aparece de forma gradual una diferencia de presión
parcial alveolar-venosa. El aumento de captación resultante se
opone de forma creciente al efecto de la ventilación para elevar la
concentración alveolar. En última instancia se alcanza un equili-
brio aproximado entre la entrada de anestéstico por ventilación y
la extracción por captación. La relación F
A
/F
I
a la que se alcanza el
equilibrio depende del factor de solubilidad en la ecuación de
captación (v. antes la ecuación que describe la captación de anes-
tésico). Una mayor solubilidad aumenta la captación para una
diferencia de presión parcial alveolar-venosa determinada. Por
tanto, la elevación inicial rápida de F
A
/F
I
se detiene antes con un
anestésico más soluble. Esto provoca la primera «rodilla» en la
curva, mayor para el desflurano que para el sevoflurano, mayor
para el sevoflurano que para el isoflurano y mayor para el isoflu-
rano que para el metoxiflurano. La posición del óxido nitroso se
comenta más adelante (v. «Efecto de concentración»). La relación
F
A
/F
I
al minuto de administrar el anestésico es aproximadamente
0,6 para el desflurano, lo que indica que la relación F
A
/F
I
tiene que
aumentar todavía un 40% (es decir, la captación extrae el 40% del
desflurano administrado por ventilación). Por el contrario, la rela-
ción F
A
/F
I
del metoxilfuorano ha subido sólo al 6,5%, lo que indica
que se capta el 93,5% del metoxiflurano administrado por
ventilación.
El equilibrio alcanzado entre ventilación y captación no
permanece constante. F
A
/F
I
continúa aumentando pero a menos
velocidad que en el primer minuto. Esta elevación secundaria se
debe al descenso progresivo de la captación por el GRV, un des-
censo hasta una cantidad insignificante a los 8 minutos. A los
8 minutos aproximadamente, tres cuartos del gasto cardíaco que
vuelve a los pulmones (es decir, la sangre procedente del GRV)
contiene casi tanto anestésico como cuando abandonó los pulmo-
nes. El aumento consiguiente de la presión parcial venosa del anes-
tésico disminuye la diferencia de presión parcial alveolar-venosa
y, por tanto, la captación, permitiendo que la ventilación aumente
308
Farmacología y anestesia
II
Tabla 11-2
Características del grupo tisular
Grupo
Rico en
vasos
Músculo Grasa
Pobre en
vasos
Porcentaje de masa
corporal
10
50
20
20
Perfusión como
porcentaje del gasto
cardíaco
75
19
6
0
Modificada de Eger EI II; Uptake of inhaled anesthetics: The alveolar to inspired
anesthetic difference. En Eger EI II:
Anesthetic Uptake and Action
. Baltimore,
Williams & Wilkins, 1974, págs. 77-96.
Figura 11-2
El ascenso de la concentración alveolar de anestésico (F
A
) hacia
la concentración inspirada (F
I
) es más rápido con los anestésicos menos
solubles, óxido nitroso, y más lento con los más solubles, metoxiflurano. Todos
los datos son en estudios en el ser humano.
(Datos de Yasuda N, Lockhart SH,
Eger EI II y cols.: Kinetics of desflurane, isoflurane, and halothane in humans.
Anesthesiology
74:489-498, 1991; y de Tasuda N, Lockhart SH, Eger EI II y
cols.: Comparison of kinetics of sevoflurane and isoflurane in humans.
Anesth
Analg
72:316-324, 1991.)









