
cuando disminuye la ventilación respecto a la perfusión, sobre todo
en ausencia de ventilación como en un segmento con atelectasia,
el efecto es pronunciado. Esta sangre deficiente en anestésico se
mezcla a continuación con la sangre procedente de segmentos
ventilados que contienen un complemento normal de anestésico.
La mezcla produce una presión parcial arterial de anestésico con-
siderablemente inferior a la normal.
En el caso de anestésicos muy solubles, el resultado de las
mismas anomalías de la relación ventilación-perfusión es diferente.
En los alveolos que reciben más ventilación respecto a la perfusión,
la presión parcial de anestésico aumenta por encima de lo normal
(v.
fig. 11-5para el efecto con metoxiflurano). Es decir, la sangre
procedente de estos alveolos tiene más contenido de anestésico, casi
proporcional al aumento de ventilación. Si suponemos que la ven-
tilación global (total) permanece normal, este aumento de anes
tésico en la sangre de alveolos relativamente hiperventilados
compensa la ausencia de captación de anestésico en los alveolos
hipoventilados.
En la
figura 11-11se muestran estos efectos en una circuns-
tancia iatrogénica como la intubación endobronquial. La desviación
de toda la ventilación hacia un pulmón produce hiperventilación
respecto a la perfusión. La F
A
/F
I
de este pulmón aumenta ligera-
mente (por encima de la obtenida en ausencia de intubación endo-
bronquial) con cilcopropano que es poco soluble (solubilidad
similar a sevoflurano) y aumenta mucho con éter que es muy
soluble. Como hemos visto, el aumento con éter compensa la
ausencia de captación por el pulmón no ventilado, un mecanismo
compensador ausente con ciclopropano. La consecuencia es que la
presión parcial arterial de ciclopropano es bastante inferior a
la normal, mientras que la presión parcial arterial de éter cambia
muy poco.
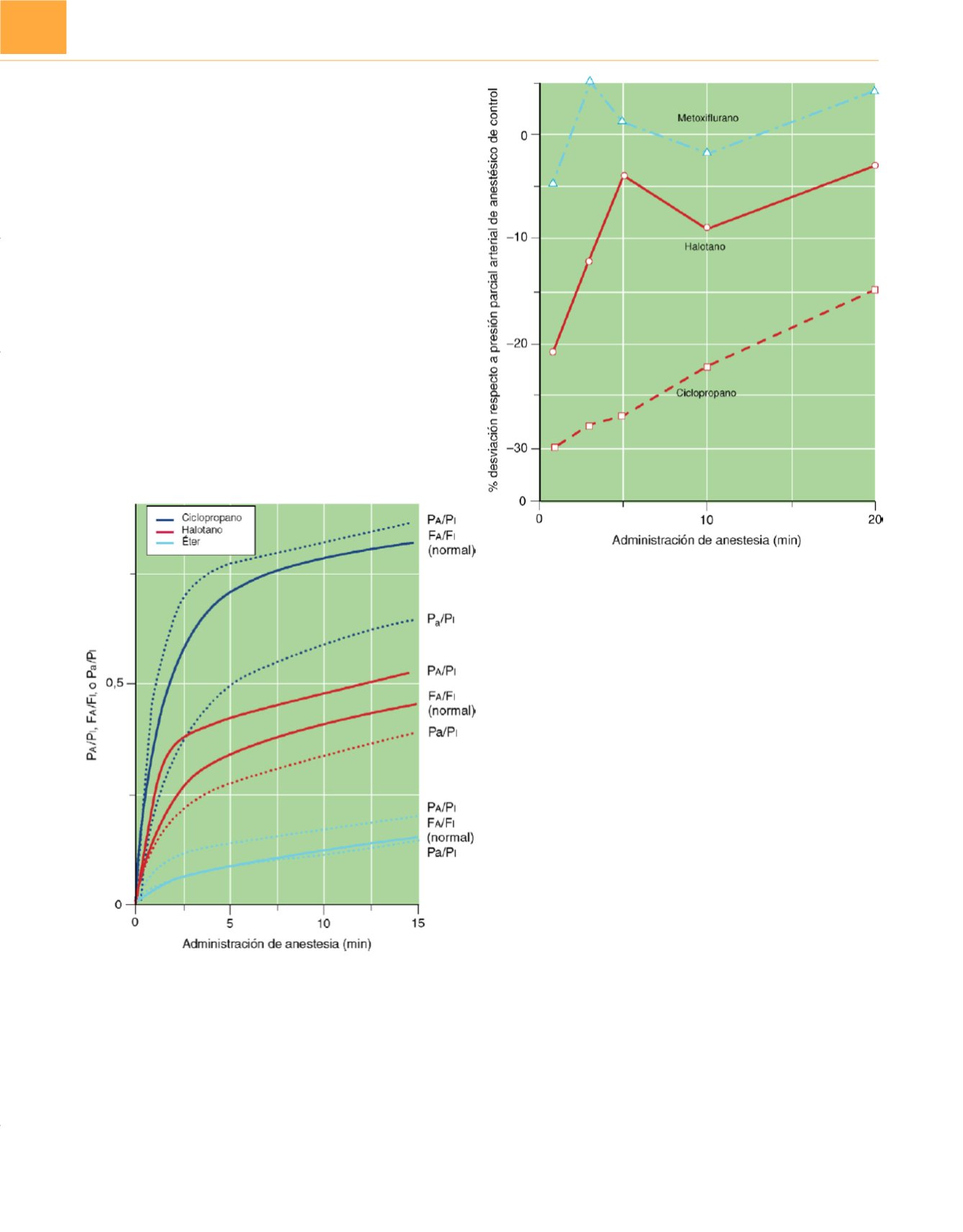
Estos conceptos se han confirmado de modo experimental
mediante comparación de la velocidad de aumento del anestesico
arterial con y sin intubación endobronquial en perro
s 41 .La intuba-
ción endobronquial ralentiza bastante la velocidad de aumento
arterial de ciclopropano pero no modifica la de metoxiflurano. Con
halotano se produce un efecto intermedio
( fig. 11-12 ). Estos hallaz-
gos indican que en presencia de alteraciones de la relación venti-
lación-perfusión, el efecto anestésico de sustancias como óxido
nitroso, desflurano y sevoflurano puede retrasarse más que el efecto
anestésico de isoflurano.
314
Farmacología y anestesia
II
Figura 11-11
Cuando no existen anomalías ventilación-perfusión, la presión
parcial alveolar (P
A
o P
ET
) y arterial (Pa) de anestésico aumentan juntas
(líneas
continuas)
hacia la presión parcial inspirada (P
I
). La derivación del 50% del
gasto cardíaco a través de los pulmones acelera la velocidad de ascenso de
la presión parcial teleespiratoria
(líneas de puntos)
y retrasa la velocidad
de ascenso de la presión parcial arterial
(líneas de puntos)
. El máximo retraso
en la elevación de la F
A
/F
I
se produce con el anestésico menos soluble,
ciclopropano, y el mínimo con el éter que es muy soluble.
(Modificada de
Eger EI II, Severinghaus JW: Effect of uneven pulmonary distribution of blood
and gas on induction with inhalation anesthetics.
Anesthesiology
25:620-
626, 1964.)
Figura 11-12
En el perro, cuando sólo se ventila el pulmón derecho, el
ascenso de metoxiflurano, un anestésico muy soluble, en sangre arterial
fue normal (es decir, no se desvió del control) mientras que el ascenso
de un anestésico poco soluble como ciclopropano (con un coeficiente
de partición sangre-gas similar al sevoflurano) fue significativamente
más lento.
(De Stoelting RK, Longnecker DE: Effect of right-to-left shunt
on rate of increase in arterial anesthetic concentration.
Anesthesiology
36:352-356, 1972.)









