
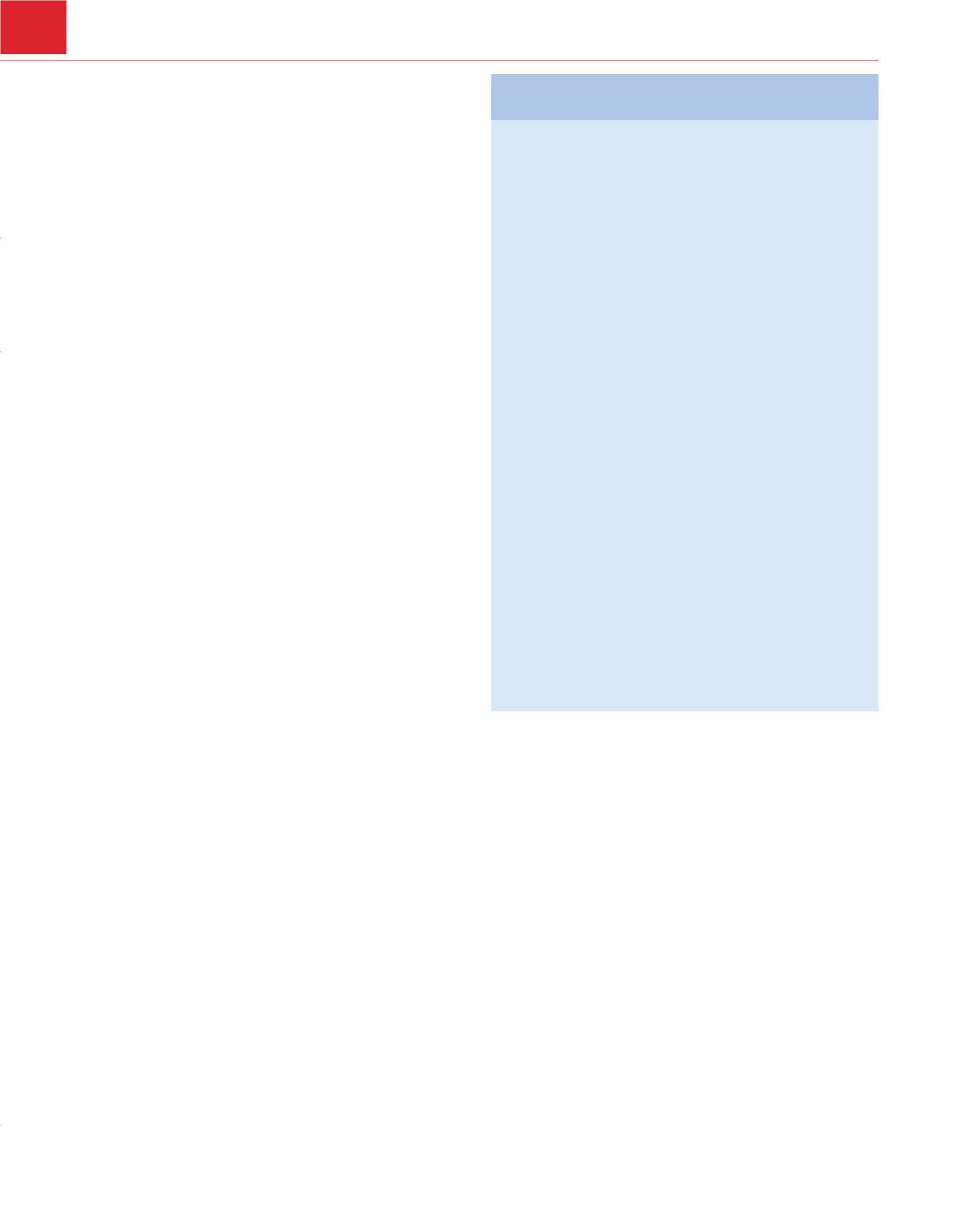
res de riesgo más importantes de acontecimientos adversos son el
antecedente de cardiopatía isquémica, la insuficiencia cardíaca, la
diabetes, la enfermedad cerebrovascular y la insuficiencia renal; la
edad avanzada, y la intervención quirúrgica de riesgo alto, especial-
mente los procedimientos vasculares abiertos.
Debemos preguntar sobre molestias torácicas (dolor,presión,
tirantez), la duración de la molestia, los factores precipitantes, los
síntomas asociados y los métodos de alivio. Independientemente
de los síntomas, los indicadores pronósticos más importantes de la
cardiopatía y los acontecimientos adversos perioperatorios son los
factores de riesgo. La disnea con el ejercicio es un equivalente
anginoso frecuente. La disnea es inespecífica y puede ser el resul-
tado de una falta de forma física, una enfermedad pulmonar o una
insuficiencia cardíaca. La disnea en pacientes con factores de riesgo
de EAC (v.
fig. 24-2y
cuadro 24-2) puede exigir un estudio de una
cardiopatía isquémica. Las mujeres tienen una probabilidad parti-
cular de presentar síntomas atípicos de cardiopatía isquémica.
Debemos tomar nota de diagnósticos, pruebas diagnósticas, trata-
mientos y nombres de médicos que estén tratando al paciente.
Los pacientes con factores de riesgo de EAC o síntomas indi-
cativos de isquemia, incluidos los atípicos como la disnea, necesitan
un ECG. Tait y cols. señalaron que los ECG preoperatorios sistemá-
ticos no se indican en pacientes sin antecedentes de enfermedad
cardiovascular y sin factores de riesgo significativo
s 21 .Se encuentra
un ECG anómalo en el 62% de los pacientes con cardiopatías cono-
cidas, en el 44% de aquéllos con factores de riesgo fuertes, pero sólo
en el 7% de los sujetos menores de 50 años sin factores de riesgo.
Además, la especificidad de una alteración en el ECG en cuanto al
pronóstico de acontecimientos adversos postoperatorios es sólo del
26% y un ECG normal no excluye una cardiopatí
a 22 .Un ECG no debe ordenarse sólo por una edad avanzada (v.
cap. 61). Las recomendaciones de hacer pruebas en función de la
edad derivan de la elevada incidencia de alteraciones que se encuen-
tra en la edad avanzada. La frecuencia de infartos con onda Q que
se encuentran sólo con el ECG en varones de 75 años o más es de
alrededor del 0,5%. En una población quirúrgica ambulatoria, el 43%
de los pacientes tenía un ECG anómalo, pero sólo el 1,6% sufrió un
acontecimiento adverso perioperatorio y el ECG preoperatorio tuvo
un posible valor sólo en la mitad de los que sufrieron una compli-
cación. Sólo ciertas anomalías en el ECG son importantes en la
valoración preoperatoria (p. ej., ondas Q, especialmente si es reciente;
alteraciones de la conducción y arritmias) y un estudio encontró que
el 2% de los pacientes tenía una o dos si el ECG previo no mostraba
estas alteraciones. Establecer un valor basal para la comparación es
la razón más importante para obtener un ECG antes de la operación.
Sin embargo, si la probabilidad de complicaciones es baja o es pro-
bable que el ECG sea normal antes de la operación, el rendimiento
disminuye. Si disponemos de un ECG previo y no se ha producido
ningún cambio en los síntomas o en los factores de riesgo y no hay
datos físicos nuevos, es improbable que repetir el ECG sea útil. Las
guías de 2007 de la ACC/AHA sobre evaluación cardiovascular
perioperatoria proporcionan recomendaciones adicionales en torno
a los ECG preoperatorios en reposo
( cuadro 24-3 ) 7.
Hay que revisar los registros médicos y estudios diagnósticos
previos, especialmente pruebas de estrés y resultados de cateteris-
mos, si es posible. En nuestra experiencia, muchos pacientes no son
conscientes de las alteraciones o resultados que no exigen una revas-
cularización. Con frecuencia, una llamada telefónica al médico de
asistencia primaria o al cardiólogo proporcionará importante infor-
mación y obviará la necesidad de realizar más pruebas o consultas.
La consulta iniciada por el médico que realiza la valoración preo-
peratoria debe buscar consejo especial sobre el diagnóstico y el
estado del trastorno del paciente. El primer paso es plantear cues-
tiones específicas como
«¿Tiene este paciente EAC?»
o
«¿Está opti-
mizado este paciente para una nefrectomía radical programada?»
.
Las cartas o notas que digan
«listo para la intervención quirúrgica»
no son suficientes para diseñar un plan anestésico seguro. Debe
solicitarse una carta que resuma los problemas médicos y trata-
mientos, junto a los resultados de las pruebas diagnósticas.
El objetivo es identificar a pacientes con cardiopatías que
tengan un riesgo alto de morbilidad o mortalidad cardíacas peri
operatorias o a aquellos con trastornos o riesgos modificables. Las
guías sobre la evaluación cardíaca antes de una intervención qui-
rúrgica extracardíaca publicadas por la ACC/AHA se han conver-
tido en el estándar nacional de asistencia. Estas guías se han
revisado recientemente y se ha hecho una reducción acentuada de
las recomendaciones para realizar pruebas de estrés incruentas y
revascularizaciones preoperatoria
s 7.
El
paso 1
en este algoritmo es determinar la urgencia de la
intervención quirúrgica. Si la intervención quirúrgica urgente no
permite una evaluación adicional, el objetivo es la vigilancia peri
operatoria (p. ej., ECG seriados, enzimas, monitorización) y la
reducción del riesgo (p. ej., control de FC, estatinas, analgesia). Los
factores pronósticos clínicos, la capacidad funcional o para el ejer-
cicio y el grado de riesgo quirúrgico guían intervenciones diagnós-
ticas y terapéuticas adicionales.
El
paso 2
es determinar si el paciente tiene un trastorno
cardíaco activo, como un IM agudo, una angina inestable o grave,
una insuficiencia cardíaca descompensada, una valvulopatía grave
776
Control de la anestesia
III
Cuadro 24-3
Recomendaciones para realizar un
electrocardiograma de 12 derivaciones en reposo preoperatorio
Clase I
Se recomienda un ECG de 12 derivaciones en reposo preope-
ratorio en pacientes con al menos un factor de riesgo clínic
o ‡que se someten a procedimientos quirúrgicos vasculares
Se recomienda un ECG de 12 derivaciones en reposo
preoperatorio en pacientes con insuficiencia cardíaca
congestiva conocida, enfermedad arterial periférica o
enfermedad cerebrovascular que se sometan a procedimientos
quirúrgicos de riesgo intermedio
Clase IIa
Un ECG de 12 derivaciones en reposo preoperatorio es
razonable en personas sin factores de riesgo clínicos que se
sometan a procedimientos quirúrgicos vasculares
Clase IIb
Un ECG de 12 derivaciones en reposo preoperatorio puede
ser razonable en pacientes con al menos un factor de riesgo
clínico que se someten a procedimientos quirúrgicos de
riesgo intermedio
Clase III
Los ECG de 12 derivaciones en reposo preoperatorios y
postoperatorios no están indicados en personas asintomáticas
sometidas a procedimientos quirúrgicos de riesgo bajo
Recomendaciones de la clase I: el procedimiento
debe
realizarse; clase IIa: es razonable realizar el procedimiento;
clase IIb: el procedimiento puede considerarse; clase III: el
procedimiento
no
debe realizarse porque no es útil.
Adaptado de Fleisher LA, Beckman JA, Brown KA y cols.: ACC/AHA
2007 guidelines on perioperative cardiovascular evaluation and
care for noncardiac surgery.
J Am Coll Cardiol
50:e159-e241, 2007.
Disponible en
http://www.acc.org/qualityyscience/clínicaal/guideli- nes/Periop_Fulltext_2007.pdf/acceso el 28 de septiembre de 2007.
‡
Los factores de riesgo clínicos se enumeran en el
cuadro 24-2.









