
sanguíneos y las burbujas de aire que suelen quedar atrapados y
ocultos en las llaves de paso y otros puntos de conexión del sistema
tendrán una influencia adversa similar sobre la respuesta dinámica
del sistema. Como regla general, añadir burbujas de aire no mejo-
rará la respuesta dinámica del sistema, ya que cualquier aumento
en la atenuación del sistema siempre se acompaña de un descenso
en su frecuencia natural. De forma paradójica, la resonancia del
sistema puede aumentar, y el repunte en la presión arterial sistólica
puede ser incluso mayor
( fig. 30-8 ).
Para valorar la magnitud de la distorsión que existe en un
sistema de monitorización de presión, la prueba de la perfusión
rápida proporciona un método conveniente para determinar a la
cabecera del enfermo la respuesta dinámica del sistem
a 47,49,51. Para
realizar esta prueba, se abre brevemente la válvula de perfusión y
se analiza el artefacto resultante. La frecuencia natural es inversa-
mente proporcional al tiempo entre los picos de oscilación adya-
centes. La frecuencia natural se calcula entonces con facilidad:
1 ciclo/1,7mm×25mm/s =14,7 ciclos/s (14,7Hz)
( fig. 30-9). Los
sistemas de monitorización con ciclos de oscilación más cortos
tendrán frecuencias naturales más alta
s 51 .El coeficiente de atenuación se determina a partir del artefacto
de perfusión con la medida de las amplitudes de los sucesivos ciclos
de oscilación. La relación de amplitudes que se obtiene indica la
rapidez con la que el sistema de medida vuelve al estado de reposo. El
coeficiente de atenuación puede calcularse matemáticamente, pero se
suele determinar de forma gráfica a partir de la relación de amplitudes
determinad
a 47,51. Por ejemplo, si las amplitudes de dos ciclos sucesivos
de oscilación son 24 y 17mm, respectivamente, la relación de ampli-
tudes de 17/24 o de 0,71, lo que corresponde a un coeficiente de
atenuación de 0,11 si se utiliza la solución gráfica mostrada
( fig. 30-9).
Obsérvese que el sistema de monitorización ilustrado en este caso
tiene una frecuencia natural adecuada de aproximadamente 15Hz,
pero una atenuación muy baja (con un coeficiente de atenuación de
0,11). Como consecuencia se podría esperar un repunte en la presión
sistólica en un sistema de este tipo.
Aunque los requerimientos técnicos para una determinación
precisa de la presión arterial se conocen bien, estas condiciones no
suelen lograrse en la práctica clínica de rutina. Schwid analizó la
respuesta de frecuencia de 30 sistemas de catéter y transductor en la
arteria radial utilizados en la monitorización habitual en cuidados
intensivo
s 53 .Los valores medios (±DE) de la frecuencia natural
(14,7±3,7Hz) y el coeficiente de atenuación (0,24±0,07) fueron
peores que los valores registrados típicamente para las determinacio-
nes realizadas en condiciones de laboratorio, en lugar de encontrarse
en la región de respuesta de baja atenuación registrada por Gardne
r 47 .Además, el intervalo de respuestas de frecuencia (10,2-25,3Hz) y de
los coeficientes de atenuación (0,15-0,44) medidos en este contexto
sugieren que la distorsión de la onda arterial es frecuente en la
práctica clínica, con un repunte en la presión arterial sistólica debido
a un sistema con una atenuación relativamente baja como problema
más común (v.
fig. 30-7).
Elementos del sistema de monitorización
de la presión arterial
Los sistemas de monitorización de la presión arterial tienen varios
elementos: comienzan por el catéter intraarterial y comprenden los
tubos extensores, las llaves de paso, el equipo para extraer sangre
de la vía, el transductor de la presión, el dispositivo de perfusión
continua y el cable electrónico que conecta el sistema de monito-
rización y la pantalla donde se representan las ondas a la cabecera
del enfermo. Las llaves de paso del sistema proporcionan puntos
1042
Control de la anestesia
III
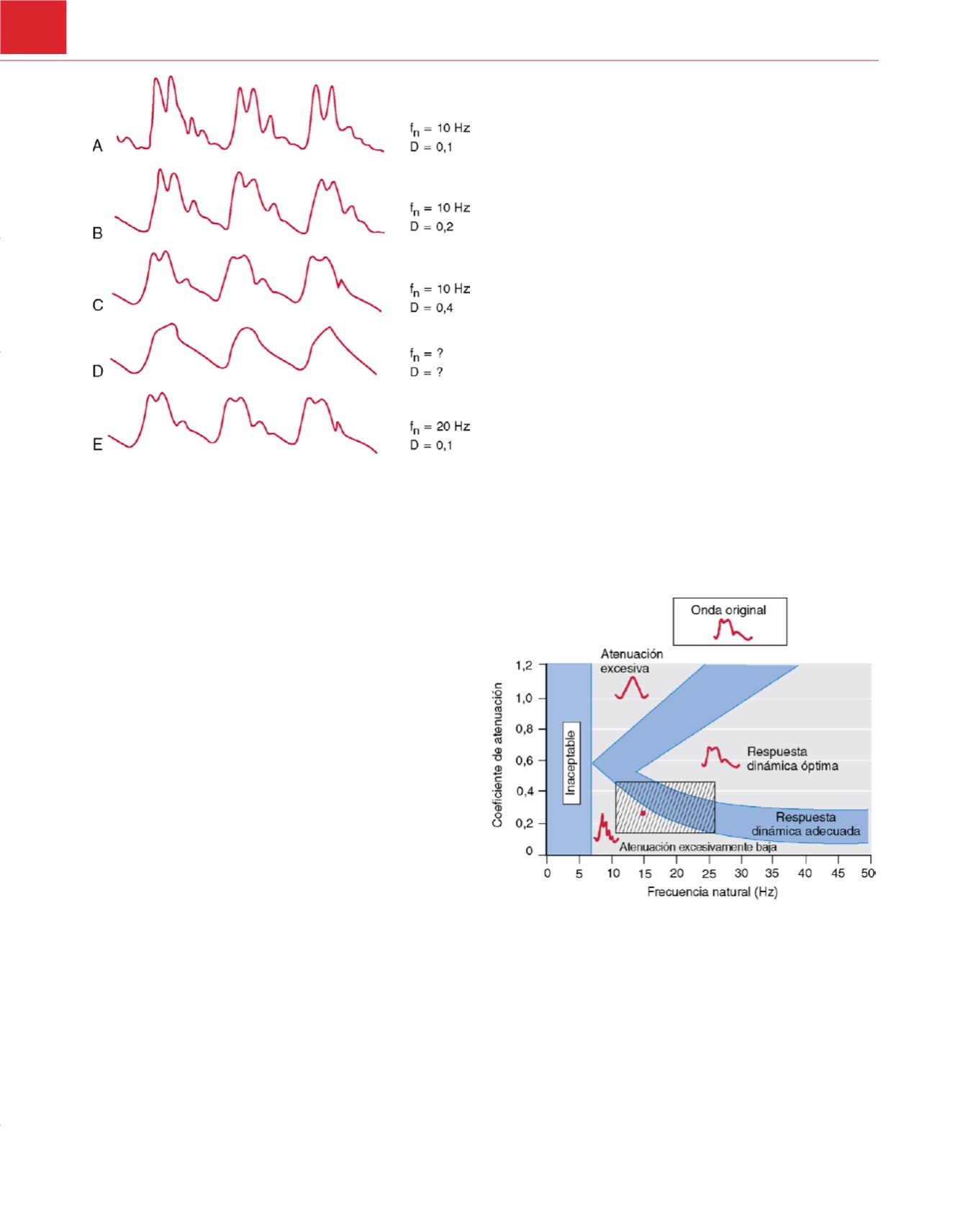
Figura 30-6
Interacción entre el coeficiente de atenuación (D) y la frecuencia
natural (f
n
) en los registros de ondas de presión.
A,
Una onda de presión con
atenuación excesivamente baja (f
n
=10Hz, D=0,1) muestra pequeñas ondas
artefacto y repuntes de presión sistólica.
B,
Un pequeño aumento en D (0,2)
disminuye estos artefactos.
C,
La atenuación crítica (D=0,4) proporciona una
onda de presión precisa, incluso aunque f
n
se mantenga baja.
D,
La excesiva
atenuación conlleva una pérdida de los detalles y dificulta la determinación
de f
n
o de D.
E,
Una f
n
aumentada (20Hz) permite una baja D (0,1) para un
mínimo impacto sobre la morfología de la onda. Obsérvense las similitudes
entre las ondas
C
y
E.
(De Mark JB:
Atlas of Cardiovascular Monitoring.
Nueva
York, Churchill Livingstone, 1998,
fig. 9-7.)
Figura 30-7
Interacción entre el coeficiente de atenuación y la frecuencia
natural. En función de estos dos parámetros del sistema, los sistemas de
catéter, tubo y transductor proporcionan cinco intervalos de respuesta
dinámica distintos. Los sistemas con una respuesta dinámica óptima
registrarán de manera fiel las ondas de presión más exigentes, mientras que
aquéllos con una respuesta dinámica adecuada registrarán con precisión la
mayoría de las ondas de presión encontradas en la práctica clínica. Los
sistemas con atenuación excesiva o demasiado baja introducen artefactos
característicos de estas limitaciones técnicas. Los sistemas con una frecuencia
natural de menos de 7Hz se consideran inaceptables. El
cuadro rectangular
rayado
indica los intervalos de coeficientes de atenuación y las frecuencias
naturales habitualmente encontradas en los sistemas clínicos de medición de
la presión. El punto del interior del cuadro muestra los valores medios de
30 de estos sistemas evaluados por Schwi
d 53.
(De Mark JB:
Atlas of Cardiovascular
Monitoring.
Nueva York, Churchill Livingstone, 1998, figs. 9-6, 9-8 y 9-11.)









