
para extraer sangre y permiten exponer el transductor a la presión
atmosférica para establecer el valor de referencia cero. Los sistemas
más modernos incluyen puntos de extracción de sangre sin nece-
sidad de aguja y sistemas de aspiración de la vía. Estos elementos
permiten la extracción de sangre sin utilizar agujas y permiten que
la sangre aspirada que se desecha se devuelva al paciente a partir
de un sistema convenientemente cerrado. Las modificaciones como
ésta pretenden reducir el riesgo de accidentes con aguja y la expo-
sición de los trabajadores sanitarios a la sangre, así como reducir
el desecho de la sangre del paciente durante la extracción. Sin
embargo, estas características adicionales pueden degradar la res-
puesta dinámica del sistema de monitorización y agudizar más aún
el repunte en la presión arterial sistólica.
El dispositivo de perfusión proporciona una administración
continua y lenta (1-3ml/h) de suero salino para purgar el sistema de
monitorización y evitar la formación de trombos en el catéter arterial.
No se deben utilizar soluciones que contengan dextrosa ya que la
posible contaminación de la muestra de sangre con el líquido de
lavado puede llevar a graves errores en la determinación de la gluce-
mi
a 54 .Antiguamente se añadía una concentración diluida de heparina
(1-2 unidades de heparina/ml de suero salino) a esta solución de
perfusión a fin de reducir todavía más la incidencia de trombosis del
catéter, pero esta práctica aumenta el riesgo de trombocitopenia
inducida por heparina y debería evitarse. El dispositivo de perfusión
no sólo asegura un lavado continuo y lento de la vía y el catéter, sino
que además cuenta con una válvula con un muelle que permite la
perfusión periódica de alta presión para purgar la línea de extensión
después de una extracción de sangre arterial o para restaurar las
características de respuesta dinámica del sistema de monitorización
de la presión, que parece sufrir una degradación lenta de la respuesta
dinámica a lo largo del tiemp
o 55 .Monitorización cardiovascular
1043
30
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
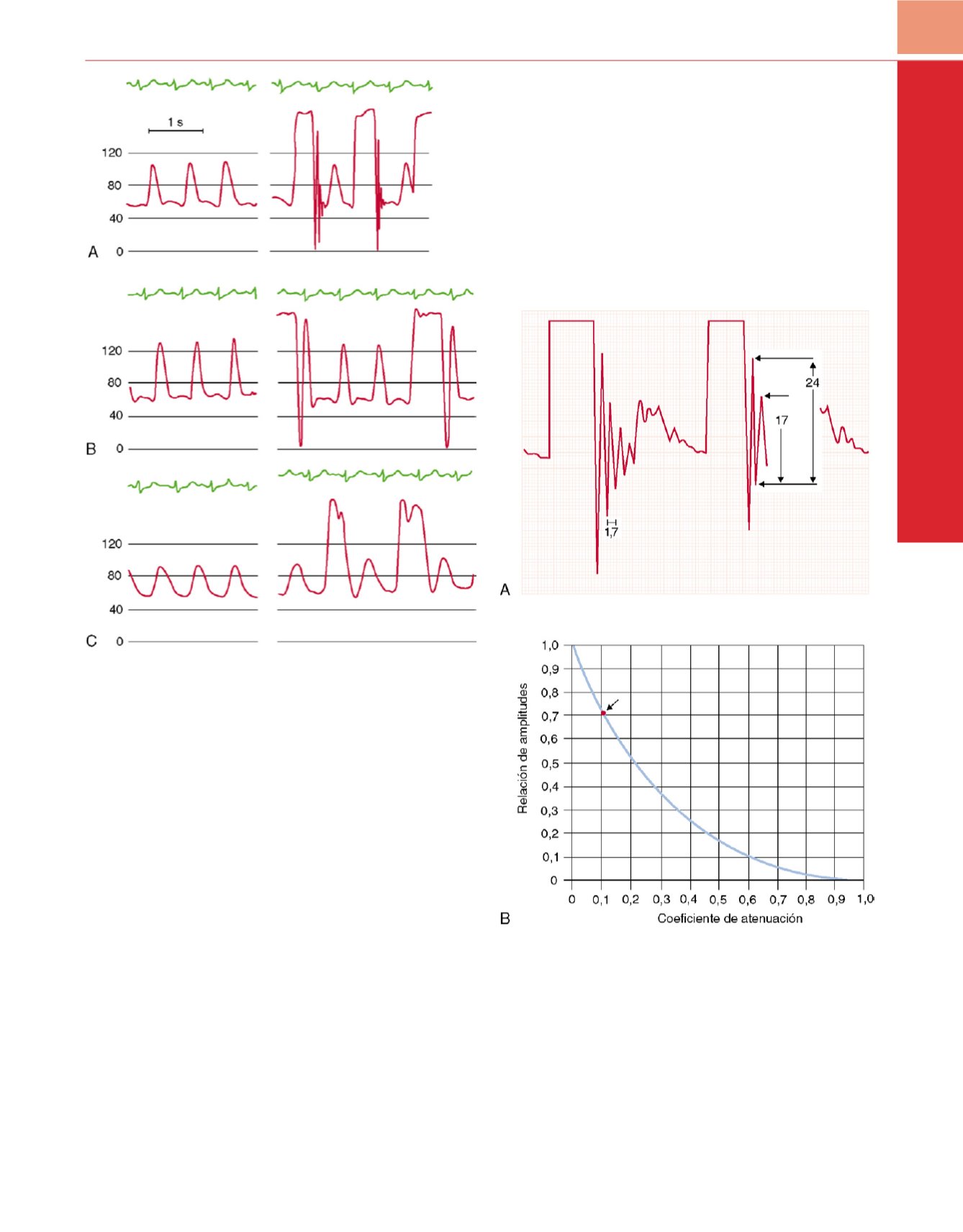
Figura 30-8
Efecto de pequeñas burbujas de aire en los sistemas de
monitorización de la presión arterial. Las ondas de presión arterial se representan
junto con artefactos superpuestos cuadrados debidos a perfusión rápida.
A,
El
sistema original de monitorización tiene una respuesta dinámica adecuada
(frecuencia natural, 17Hz; coeficiente de atenuación, 0,2).
B,
Una pequeña burbuja
de aire de 0,1ml añadida al sistema de monitorización produce un aumento
paradójico en la presión arterial. Obsérvese la disminución de la frecuencia natural
del sistema.
C,
Una burbuja de aire mayor, de 0,5ml, degrada aún más la
respuesta dinámica y causa una falsa hipotensión arterial.
(De Mark JB:
Atlas of
Cardiovascular Monitoring.
Nueva York, Churchill Livingstone, 1998, fig. 9-14.)
Figura 30-9
Determinación clínica de la frecuencia natural y del coeficiente
de atenuación.
A,
Dos artefactos cuadrados debidos a perfusión rápida
interrumpen una onda de presión arterial registrada en un papel milimetrado
estándar a una velocidad de 25mm/s. La frecuencia natural se determina
midiendo el período de un ciclo de dos picos de oscilación adyacentes
(1,7mm). El coeficiente de atenuación se calcula midiendo las alturas de los
picos de oscilación adyacentes (17 y 24mm). A partir de estas
determinaciones se obtiene una frecuencia natural de 14,7Hz y una relación
de amplitudes de 0,71. Véase el texto para más detalles.
B,
Correspondencia
entre la relación de amplitudes y el coeficiente de atenuación. La relación de
amplitudes determinada en la prueba de perfusión rápida de
A
corresponde
a un coeficiente de atenuación de 0,11.
(De Mark JB:
Atlas of Cardiovascular
Monitoring.
Nueva York, Churchill Livingstone, 1998,
figs. 9-9 y 9-10.)









