
entre la vena pulmonar superior derecha y el bronquio principal
derecho, y la embolización por fragmentos del catéte
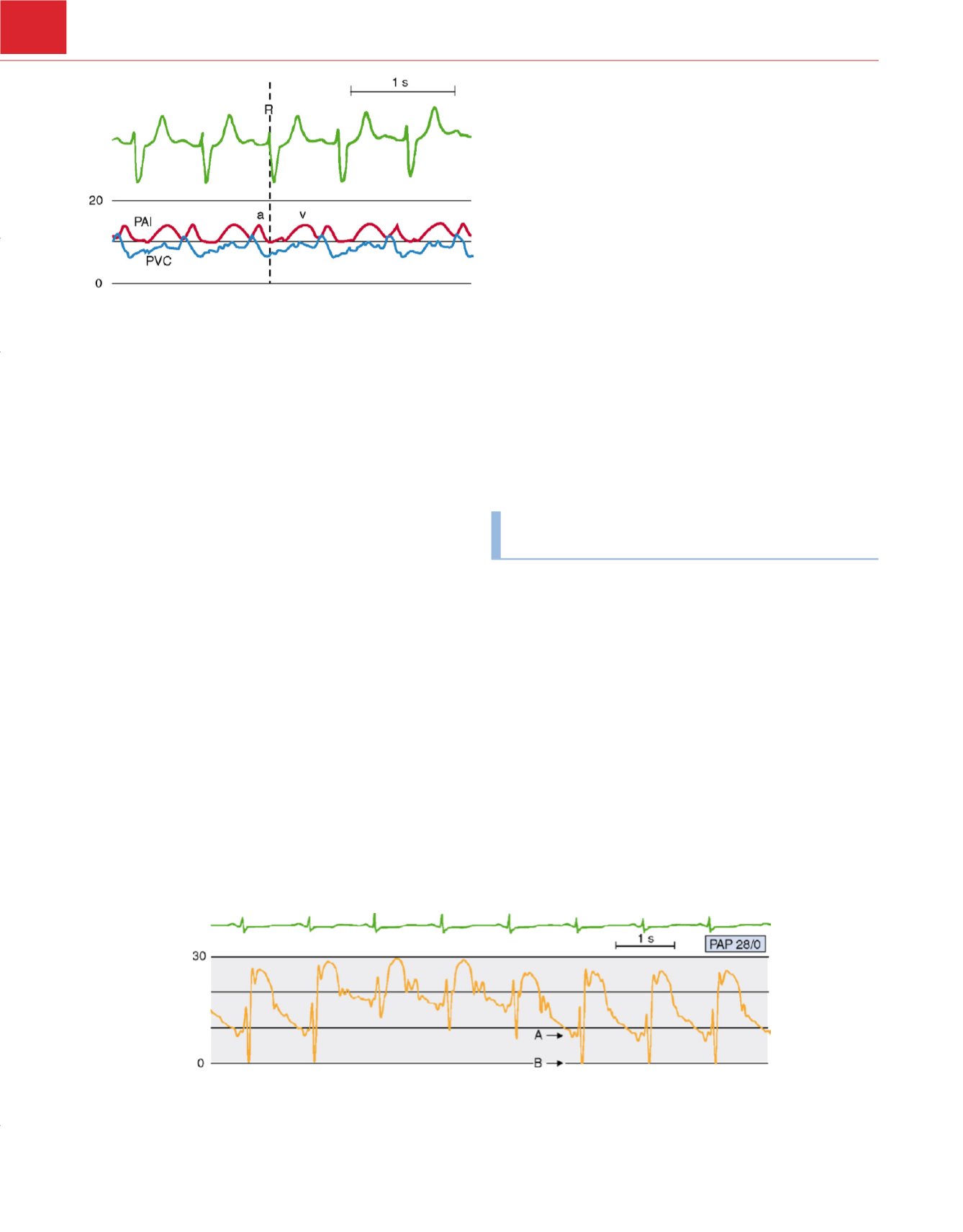
r 277–279 .Las ondas normales de PAI se parecen a las ondas de la PVC
o de presión en la aurícula derecha, aunque existen algunas sutiles
diferencias morfológicas. Debido a que la despolarización auricular
se origina en el nodo sinoauricular, situado en la unión de la vena
cava superior y la aurícula derecha, la onda a derecha aparece ligera-
mente antes que la onda a izquierda
( fig. 30-31 ). Aunque la onda a es
el pico de presión más prominente en un trazado normal de PVC, la
onda v, a menudo, es más alta que la onda a en una onda normal de
PAI. Esto sugiere que la contracción de la aurícula derecha, por lo
general, es más potente que la contracción de la aurícula izquierda, y
que ésta es, a su vez, menos distensible que la aurícula derech
a 61 .Por
último, el intervalo entre la contracción de la aurícula derecha y del
ventrículo derecho es aproximadamente 40ms más largo que el inter-
valo entre la contracción de la aurícula izquierda y el ventrículo
derech
o 61 .Como consecuencia, las ondas a y c se observan con más
frecuencia como ondas separadas en un trazado de presión en la
aurícula derecha que en el trazado de la aurícula izquierda. En las
ondas normales de presión en la aurícula izquierda, las ondas a y c se
superponen para formar la onda compuesta a-c. En la onda de PEAP
la onda c de la presión de enclavamiento se encuentra más oculta
debido al efecto atenuador de la vascularización pulmonar.
Los términos
presión de enclavamiento en la arteria pulmonar
y
presión de oclusión en la arteria pulmonar
se emplean de forma
intercambiable y se refieren a las mismas determinaciones obtenidas
desde el extremo de un CAP tras el inflado y la flotación del balón
hasta la posición de enclavamiento. Sin embargo, no se debe confun-
dir la presión capilar pulmonar con la presión enclavada o con la PAI,
ni se debería utilizar el término
presión capilar enclavada pulmonar
.
La presión hidrostática en los capilares pulmonares que induce la
formación de edemas según la ecuación de Starling es diferente a la
PAI. Ésta es la presión que debe superar la PAI para mantener un flujo
sanguíneo anterógrado a través de los pulmones.Aunque la magnitud
de la diferencia entre la presión capilar pulmonar y la presión de
enclavamiento en general es pequeña, puede aumentar de forma con-
siderable cuando la resistencia al flujo en las venas pulmonares se
encuentra elevad
a 280. En casi todas las situaciones, el principal com-
ponente de la RVP se localiza en los vasos precapilares y arteriolares
pulmonares. Sin embargo, situaciones infrecuentes, como la enferme-
dad venooclusiva pulmonar, pueden causar un gran aumento del flujo
en las venas pulmonares en la resistencia poscapilar. Una situación
similar se presenta en otras situaciones que aumentan la resistencia
venosa pulmonar de manera desproporcionada, como la lesión del
sistema nervioso central, la lesión pulmonar aguda, el shock hipovo-
lémico, la endotoxemia y la perfusión de noradrenalin
a 273,274. En tales
situaciones, la determinación de la presión de enclavamiento subes-
timará la presión capilar pulmonar de forma sustancial y, por tanto,
subestimará el riesgo de edema pulmonar hidrostático. Aunque la
presión capilar pulmonar puede medirse en la cabecera del enfermo
mediante el análisis del descenso en el trazado de la PAP tras el inflado
del balón del CAP, estas técnicas no se han adoptado ampliamente en
la práctica clínic
a 281,282. Para evitar confusiones, el término «presión
de enclavamiento capilar pulmonar» debería ser abandonado, ya que
es impreciso e induce a error.
Ondas anómalas de presión de arteria
pulmonar y de enclavamiento
La monitorización mediante CAP está sometida a los mismos arte-
factos técnicos inherentes a todas las técnicas invasivas de moni-
torización de la presión, así como a algunos problemas adicionales
exclusivos de este métod
o 253,283,284 .Debido a que el CAP es más
largo que otros catéteres intravasculares, y pasa a través de las
cámaras cardíacas, es más propenso a distorsiones causadas por
coágulos o burbujas de aire y los artefactos producidos por los
movimientos son más problemáticos. Estos artefactos, en forma de
espigas de presión, pueden diferenciarse de la subyacente onda de
presión fisiológica por su morfología y cronología únicas.
Al inicio de la sístole, el cierre de la válvula tricúspide junto a
la contracción y eyección ventricular producen un movimiento exce-
sivo del catéter que es el responsable de la mayoría de los artefactos en
el trazado de las presiones del CA
P 283,285. Obsérvese que este artefacto
de presión aparece en el mismo momento que la onda c de la PVC, y
puede causar una presión baja o un pico de presión de forma facticia.
Si el monitor detecta el artefacto de presión de forma inadecuada,
puede ser considerada de forma errónea como la PDAP
( fig. 30-32 ).
La recolocación del CAP a menudo mejora el problema.
1070
Control de la anestesia
III
Figura 30-31
Relaciones temporales normales entre los trazados
electrocardiográficos, de presión venosa central (PVC) y de presión en la
aurícula izquierda (PAI). Las ondas de la PAI y la PVC tienen morfologías casi
idénticas, aunque la onda a de la PVC precede ligeramente a la onda a de la
PAI.
(De Mark JB:
Atlas of Cardiovascular Monitoring.
Nueva York, Churchill
Livingstone, 1998,
fig. 2-9.)
Figura 30-32
Picos y depresiones en la onda de la presión arterial pulmonar (PAP) causados por el movimiento del catéter. El valor correcto de la presión
telediastólica en la arteria pulmonar es de 8mmHg (A), si bien en la pantalla se muestra de forma errónea una PAP de 28/0mmHg (B).
(De Mark JB:
Atlas of
Cardiovascular Monitoring.
Nueva York, Churchill Livingstone, 1998,
fig. 5-6.)









