
exploración intraoperatoria más abreviada que la descrita en la guía del
grupo de trabajo de la ASE/SCA para la exploración de ETE completa
(v. sección siguiente
) 7,28 .Sin embargo, incluso cuando el tiempo resulta
crucial,la exploración realizada debe permitir al menos las aplicaciones
básicas de ETE descritas en las normas del año 1996 para la ETE
perioperatoria: detección de un llenado o una función ventricular nota-
blemente anormales, una isquemia o un infarto de miocardio extenso,
una embolia gaseosa grande, una disfunción valvular grave, masas o
trombos cardíacos de gran tamaño, derrames pericárdicos volumino-
sos y graves lesiones de los grandes vaso
s 6 .Para cumplir estos objetivos
diagnósticos se necesita un mínimo de 8 cortes transversales distintos
de los 20 cortes transversales descritos en la exploración completa.Para
valorar la función valvular, cuatro de estos cortes se representan tanto
en Doppler bidimensional como en Doppler color. En el párrafo
siguiente se describen las manipulaciones de la sonda precisas para
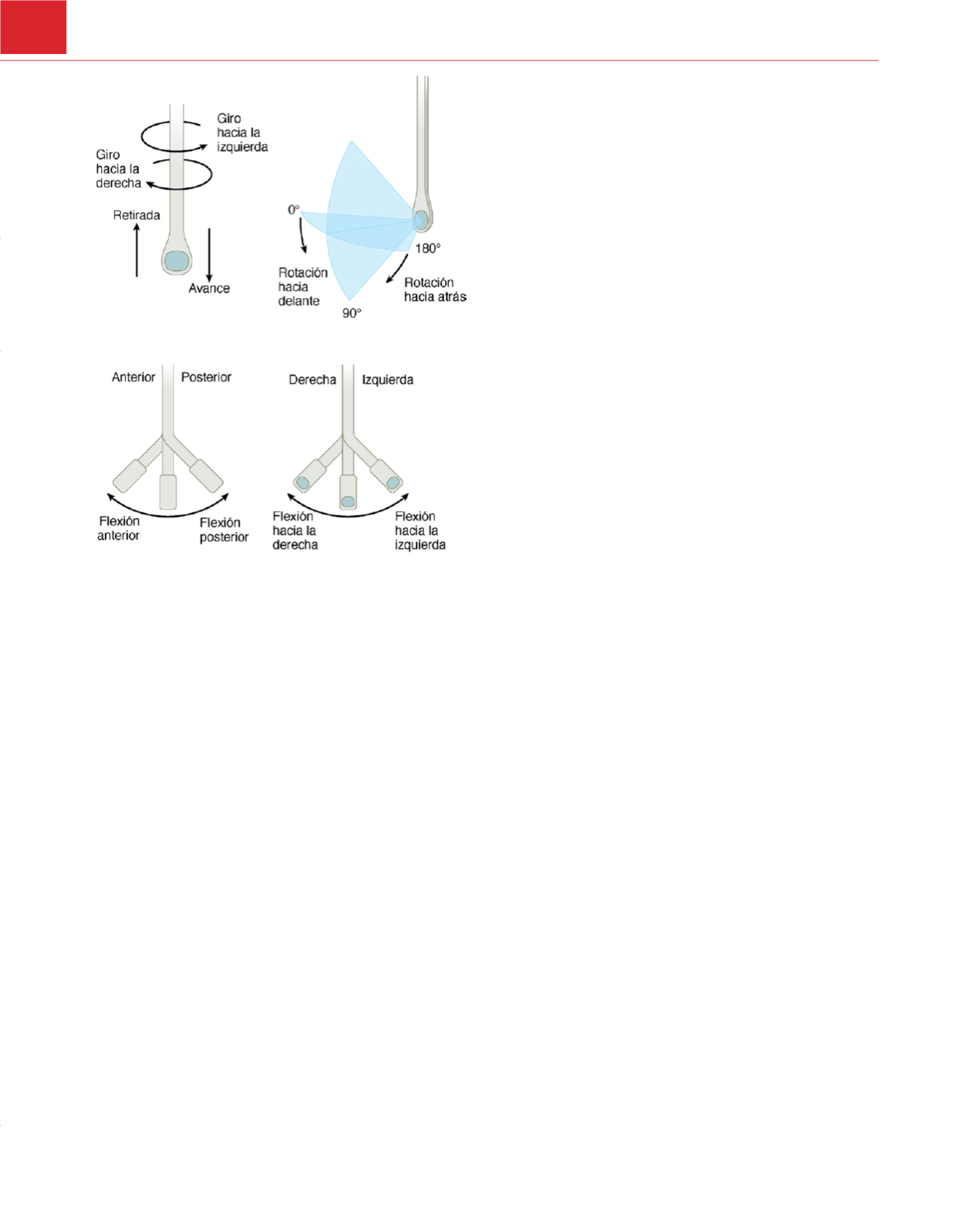
lograr dichos cortes transversales. El lector debe revisar la
figura 31-15a fin de comprender los términos usados en esta descripción.
Una vez introducida con seguridad la sonda en el esófago, se
avanza hasta el tercio medio esofágico (TME) (28-32cm, medidos
desde los incisivos superiores), y se obtiene una imagen de la válvula
aórtica (VA) en el eje corto (EC) girando la sonda, ajustando su pro-
fundidad enel esófagoy rotando el transductormultiplano25-45 grados,
hasta que se localicen las tres cúspides de la válvula, con un tamaño
y una forma aproximadamente iguales
( fig. 31-16H). La profundidad
de la imagen se fija a 10-12cm para colocar la VA en el centro de la
pantalla de vídeo. Este corte transversal es el ideal para detectar
una estenosis aórtica. Este corte y todos los siguientes se graban digi-
talmente. Luego, la sonda se gira un poco para colocar la VA en el
centro de la pantalla de vídeo, y el ángulo multiplano se rota hacia
delante hasta 110-130 grados con el fin de visualizar el eje largo (EL)
de la VA (v.
fig. 31-16I ). Este corte transversal es el mejor para detectar
anomalías de la aorta ascendente, como la disección aórtica de tipo I.
El Doppler color se emplea para valorar la competencia de la VA. Con
objeto de detectar una estenosis y una insuficiencia valvular se fija el
límite Nyquist entre 50 y 60cm/
s 12 .A continuación,se apaga el Doppler
y la sonda se gira hacia la derecha hasta que se consigue visualizar el
corte transversal de ambas cavas en el TME (v.
fig. 31-16L). Este corte
transversal suele apreciarse mejor en un ángulo multiplano de 90-110
grados, y es el ideal para valorar anomalías de las cavas, compresiones
de la aurícula derecha por masas o derrames localizados anterior-
mente, y compresiones de la aurícula izquierda por masas o derrames
localizados por detrás. Asimismo, el corte transversal de ambas cavas
puede poner de manifiesto acumulaciones de aire localizadas en
sentido anterior en la aurícula derecha o la izquierda, así como la
estructura del tabique interauricular, incluido el agujero oval. Acto
seguido se rota hacia atrás el ángulo multiplano, hasta 60-80 grados, y
la sonda se gira hacia la izquierda, por delante de laVA, para visualizar
los cortes transversales de los flujos de entrada y de salida del ventrí-
culo derecho (VD) a la altura del TME (v.
fig. 31-16M). En general, se
necesita una profundidad de imagen de 12-14cmpara colocar el tracto
de salida (infundíbulo) del VD en el centro de la pantalla de vídeo. En
este corte transversal se muestra la función contráctil del ventrículo
derecho, el tracto de salida y el funcionamiento de la válvula pulmonar
con el Doppler color. A continuación, el transductor se rota de nuevo
hasta los 0 grados, y la sonda se avanza 4-6mm en el interior del
esófago. Luego, la sonda se flexiona con suavidad hacia atrás, hasta que
se observan las cuatro cámaras del corazón (corte transversal de cuatro
cámaras en el TME) (v.
fig. 31-16A). La visualización del anillo tricus-
pídeo se mejorará habitualmente si el transductor se rota 10-15 grados.
En general, se necesita una profundidad de imagen de 14-16cm para
incluir la punta del VI en el sector barrido. En las imágenes bidimen-
sionales se evalúa la función contráctil de la pared libre del ventrículo
derecho y de los segmentos lateral y septal de la pared del VI. Con el
Doppler color se valoran las válvulas mitral y tricúspide. Pueden diag-
nosticarse con precisión lesiones estenósticas y de insuficiencia valvu-
lar. Durante dicha valoración, la profundidad de la imagen se reduce
hasta unos 10-12cm a fin de facilitar una visión amplificada de las
válvulas y los patrones de flujo del Doppler color. A continuación se
apaga el Doppler color, se coloca el ventrículo izquierdo en el centro
de la pantalla, y el ángulo multiplano se rota hacia delante, hasta los
90 grados, para visualizar el corte transversal de dos cámaras en el
TME (v.
fig. 31-16B ). La profundidad de la imagen vuelve a ser de
14-16cm. Éste es el mejor corte para apreciar la función de los seg-
mentos basal y apical de las paredes anterior e inferior del VI, así como
las colecciones pericárdicas anteriores e inferiores. Dicha proyección
suele ser la mejor para visualizar acumulaciones de embolias gaseosas
en el ventrículo izquierdo en forma de áreas muy ecogénicas localiza-
das a lo largo de la superficie endocárdica apical anterior. A continua-
ción, el transductor se rota hasta 135 grados con objeto de mostrar el
corte transversal de EL en el TME, el más adecuado para valorar la
función contráctil de los segmentos anteroseptal y posterior de la pared
del VI (v.
fig. 31-16C ). En conjunto, los cortes de cuatro cámaras, dos
cámaras y de EL en el TME, muestran los 16 segmentos del ventrículo
izquierdo
( fig. 31-17). Sin embargo, el siguiente y último de los cortes
transversales básicos proporciona una segunda perspectiva de los seg-
mentos del tercio medio ventricular, aparte de otras ventajas. Para
conseguir este corte, el transductor se rota hasta 0 grados, el ventrículo
izquierdo se centra en la pantalla, y la sonda se avanza 4-6cm hacia el
estómago. Más tarde, la sonda se flexiona con suavidad en sentido
anterior paramostrar el corte transversal transgástrico (TG) en el corte
de EC (v.
fig. 31-16D). Este corte es el ideal para monitorizar la función
1106
Control de la anestesia
III
Figura 31-15
Terminología empleada para describir los movimientos de la
sonda de ecocardiografía transesofágica.
(Reproducida con autorización de
Shanewise JS, Cheung AT, Aronson S y cols.: ASE/SCA guidelines for performing
a comprehensive intraoperative multiplane transesophageal echocardiography
examination: Recommendations of the American Society of Echocardiography
Council for Intraoperative Echocardiography and the Society of Cardiovascular
Anesthesiologists Task Force for Certification in Perioperative Transesophageal
Echocardiography.
Anesth Analg
89:870-884, 1999.)









