
Deterioro de la difusión
Puede producirse un deterioro de la difusión hasta el punto de reducir
la Pao
2
si las membranas alveolocapilares están engrosadas, como en
los casos de fibrosis y enfermedades vasculares sistémicas. La difusión
está ralentizada y puede ser necesaria toda la distancia capilar antes de
que se haya oxigenado por completo la sangre capilar, incluso en
reposo. Por otro lado, esto significa que una barrera a la difusión puede
no producir hipoxemia siempre que haya tiempo y distancia capilar
suficientes para permitir el equilibrio (v
. fig.5-10).Sin embargo,cuando
se ha gastado toda la reserva, la Pao
2
comienza a disminuir. Esto es
especialmente evidente enpacientes confibrosis pulmonar,que pueden
tener una Pao
2
normal en reposo, aunque tienen disminuciones lla-
mativas durante el ejercicio, hasta 40-45 mmHg (
≈
5-6 kPa
) 31,49. Casi
no hay ninguna otra enfermedad que pueda producir esta disminu-
ción,y si se encuentra hay que plantearse la posibilidad de un deterioro
de la difusión. Las neumopatías obstructivas no producen este dete-
rioro de la oxigenación; la Pao
2
cambia poco y puede incluso mejorar.
La única enfermedad que puede reducir la Pao
2
en un grado similar
es la aparición o el aumento del cortocircuito de derecha a izquierda
en el corazón, como la comunicación auricular con cortocircuito de
izquierda a derecha en reposo que se revierte durante el ejercicio por
un aumento de la hipertensión pulmonar.
Cortocircuito de derecha a izquierda
Si la sangre atraviesa el pulmón sin entrar en contacto con alveolos
ventilados, no se oxigenará ni liberará CO
2
. Esto es un cortocircuito
142
Fisiología y anestesia
I
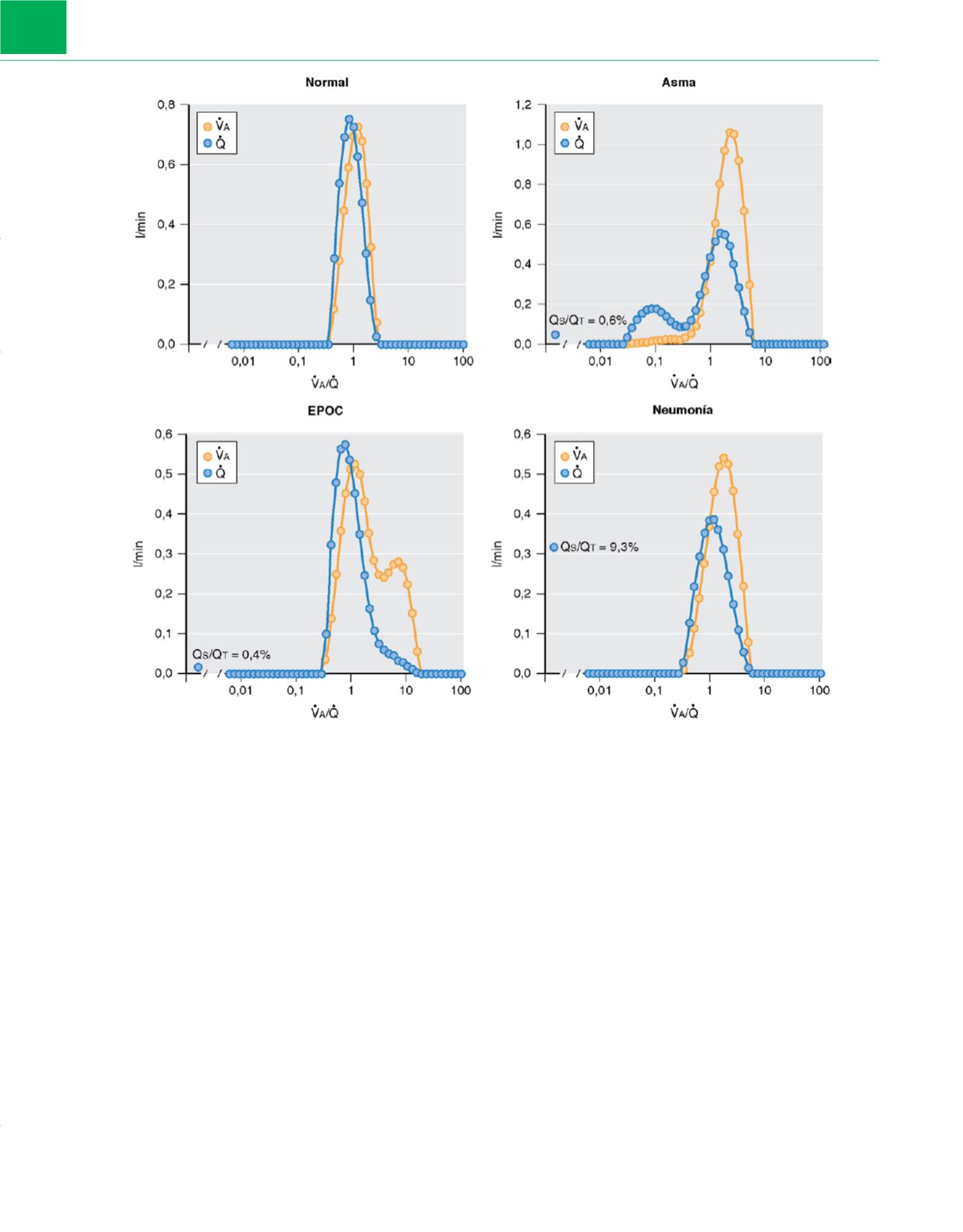
Figura 5-14
Distribución de la ventilación-perfusión en una persona sana
(imagen superior izquierda),
en un paciente con asma
(imagen superior derecha),
en un
paciente con enfermedad pulmonar obstructiva crónica (EPOC)
(imagen inferior izquierda)
y en un paciente con neumonía
(imagen inferior derecha)
. Obsérvese la
buena concordancia entre la ventilación y la perfusión con una moda centrada alrededor de un cociente V˙
A
/Q˙ de 1 de la persona normal. Esto da lugar a una
oxigenación casi óptima de la sangre, así como a la eliminación del CO
2
. El paciente asmático tiene una distribución más amplia de cocientes V˙
A
/Q˙ , de modo que
algunas regiones están ventiladas por encima de la perfusión (V˙
A
/Q˙ de 10 y mayores), y hay otra moda distinta de cocientes V˙
A
/Q˙ «bajos» centrados alrededor de
un cociente V˙
A
/Q˙ de 0,1. Esta moda se puede explicar de forma razonable por la ventilación colateral que mantiene cierto intercambio gaseoso más allá de vías
aéreas por lo demás ocluidas. Finalmente, no se observa cortocircuito. El paciente con bronquitis crónica puede tener un patrón que no es diferente del patrón del
paciente asmático, aunque puede haber una moda más evidente de cocientes V˙
A
/Q˙ «elevados» con un incremento de la ventilación de tipo de espacio muerto. No
se puede ver un cortocircuito, pero si éste aparece en el paciente con EPOC es indicativo de una disfunción que es resultado de una complicación (¿neumonía,
atelectasia o algo más?). El patrón de V˙
A
/Q˙ que se muestra en la figura no debe producir ninguna hipoxemia considerable. El paciente con neumonía tiene un ligero
ensanchamiento de la distribución de los cocientes V˙
A
/Q˙ , y el principal hallazgo es un cortocircuito puro producido por la consolidación de tejido pulmonar que
está perfundido pero no ventilado. Q
S
/Q
T
, cociente del flujo sanguíneo por el cortocircuito en relación con el gasto cardíaco.









