
existe una contrapartida. La eliminación del paso de preoxigenación
(ventilación con O
2
al 30%) eliminó la aparición de atelectasia durante
la inducción y la posterior anestesi
a 76 .En un estudio posterior, 12 paci
entes respiraron O
2
al 100% durante la inducción de la anestesia, otros
12 respiraron O
2
al 80%, y otros 12 respiraron O
2
al 60
% 77. Apareció
atelectasia en todos los pacientes que recibieron O
2
al 100%; ésta fue
mucho menor en el grupo de O
2
al 80%, y estuvo casi ausente en el
grupo de O
2
al 60%
( fig. 5-21).
También se puede administrar preoxigenación sin producir
atelectasia si se administra con un aumento continuo de la presión
en la vía aérea, como con la presión positiva continua en la vía aérea
(CPAP). Mediante la aplicación de una CPAP de 10 cmH
2
O, Rusca
y cols. pudieron inducir la anestesia con O
2
al 100% sin formación
importante de atelectasi
a 78. Esta técnica puede ofrecer la máxima
seguridad sin formación de atelectasia, aunque es necesario un
sistema estanco y puede ser complicada en la práctica clínica.
O
xigenación
postanestésica
. La preoxigenación favorece
no sólo la formación de atelectasia, sino también la denominada
oxigenación postanestésica al final de la cirugía. Con frecuencia, se
combina esta técnica con aspiración de las vías aéreas, y es difícil
pensar que se pueda inventar alguna otra técnica que tenga tanta
probabilidad de producir atelectasia como la aspiración junto a la
oxigenación postanestésica. Esto muy probablemente hará que el
paciente llegue a la planta de cuidados posquirúrgicos con más
atelectasia que en ningún otro momento durante la anestesia y la
operación. La oxigenación postanestésica (O
2
al 100%) 10 minutos
antes de la finalización de la anestesia, junto a una maniobra de VC
al final de la anestesia, no protegió al paciente frente a la atelectasia al
final de la anestesi
a 79 .Esto probablemente se deba a la reapertura
en primer lugar del tejido colapsado, y después, bajo la influencia del
O
2
al 100%, al desreclutamiento del tejido pulmonar abierto previa-
mente. Una maniobra a VC seguida por una menor concentración
de O
2
, del 40%, mantuvo abierto el tejido pulmonar después del
reclutamiento hasta el final de la anestesia. Esto no es inesperado a
la vista de los hallazgos previos durante la técnica de la anestesia.
Cierre de la vía aérea
Además de la atelectasia, se puede esperar que el cierre intermitente
de la vía aérea reduzca la ventilación de las regiones pulmonares
inferiores. Estas regiones pulmonares se pueden convertir entonces
en unidades de cociente «V˙
A
/Q˙ bajo» si se mantiene la perfusión o si
no se reduce en la misma medida que la ventilación. El cierre de la
vía aérea aumenta con la eda
d 25(v. también
fig. 5-7 ), al igual que
la perfusión hacia regiones de cociente «V˙
A
/Q˙ bajo
» 47 .Como la anes-
tesia produce una reducción de la CRF de 0,4-0,5
l 55 ,cabe prever que
el cierre de la vía aérea sea incluso más importante en una persona
anestesiada. Cada vez hay más datos de que esto ocurr
e 80,81 .La reduc-
ción de la ventilación en la mitad inferior del pulmón, inmediata-
mente encima de la atelectasia, que se puede ver en la
figura 5-18 ,se
puede explicar de forma razonable por el cierre de la vía aérea.
También se puede ver que la ventilación es menor que la perfusión,
lo que da lugar a regiones de cociente «V˙
A
/Q˙ bajo» que contribuyen
al deterioro de la oxigenación durante la anestesia.
Hasta el 74% del deterioro de la oxigenación arterial se
puede explicar por la atelectasia y el cierre de la vía aérea en con-
junto, según la ecuación siguient
e 57:
Pao
2
(mmHg) = 218 − 22 · ln atelectasia (cm
2
)
− 0,06 (VC − VRE) (ml)
(
r
=0,86,
P
<
0,001), donde (CV – VRE) indica la magnitud del
cierre de la vía aérea que se produce por encima de la CRF y VRE
es el volumen de reserva espiratorio. Se puede generar un modelo
pulmonar tricompartimental sencillo para explicar el deterioro de
Fisiología respiratoria
147
5
Sección I
Fisiología y anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
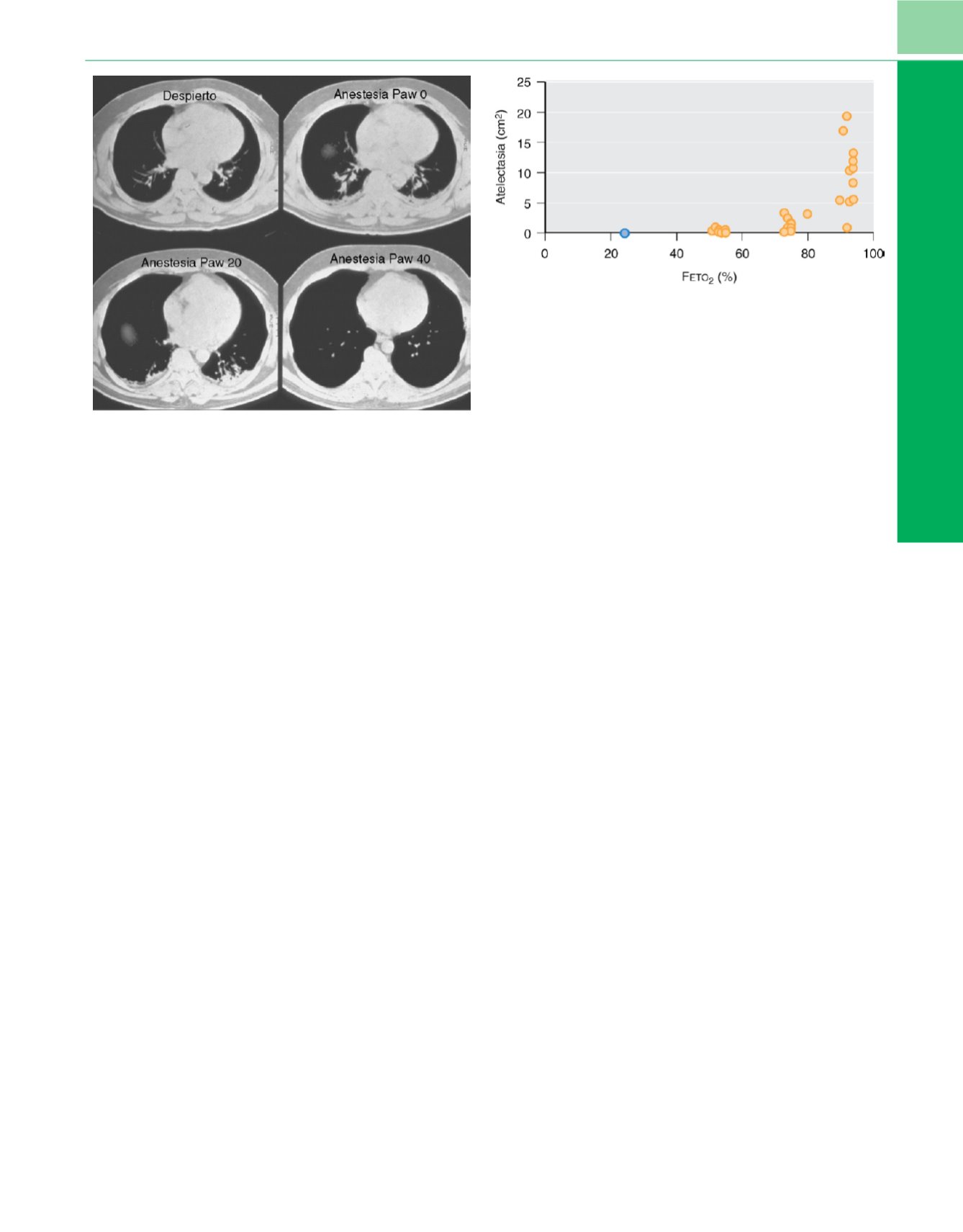
Figura 5-20
Cortes de tomografía computarizada en una persona en vigilia
(imagen superior izquierda),
durante la anestesia con presión espiratoria final
cero
(imagen superior derecha),
durante la anestesia con una presión en la
vía aérea de 20cmH
2
O, que corresponde a un volumen corriente del doble
(imagen inferior izquierda)
y durante la anestesia con insuflación pulmonar
máxima hasta una presión en la vía aérea de 40cmH
2
O
(imagen inferior
derecha)
. Obsérvese que no hay atelectasia en la persona en vigilia; sólo se
ven vasos en la parte inferior del pulmón. Durante la anestesia con presión
de cero en la vía aérea se puede ver atelectasia en las partes inferiores de
ambos pulmones. La insuflación hasta 10cmH
2
O, que corresponde a un
volumen corriente normal, no abre ningún tejido (no se muestra aquí). La
insuflación hasta 20cmH
2
O siguió sin abrir ningún tejido pulmonar. Sólo
cuando la insuflación alcanzó 30cmH
2
O (no se muestra aquí) empezó a
abrirse el tejido pulmonar. Fue necesaria una insuflación máxima de
40cmH
2
O de presión en la vía aérea (Paw) para abrir por completo el pulmón.
Así, resultó ser necesaria una maniobra de capacidad «vital» para abrir el
pulmón (el volumen insuflado correspondería a la respiración máxima por el
paciente en vigilia antes de la anestesia).
(De Rothen HU, Sporre B, Engberg G
y cols.: Reexpansion of atelectasis during general anaesthesia: A computed
tomography study.
Br J Anaesth
71:788-795, 1993
.
)
Figura 5-21
Formación de atelectasia en pacientes anestesiados cuya
anestesia se ha inducido con diferentes concentraciones de oxígeno inspirado
durante el período de preoxigenación. Doce pacientes recibieron O
2
al 100%;
otros 12 pacientes, O
2
al 80%, y otros 12 pacientes, al 60%. El gráfico muestra la
concentración espirada de oxígeno, lo que explica por qué los símbolos
individuales no están en el 60, el 80 y el 100%. Obsérvese que hay una
atelectasia mucho mayor con la preoxigenación al 100% (aunque hay una gran
dispersión) que con el 80 y el 60%, y casi ninguna atelectasia con preoxigenación
al 60%. El
círculo azul
cerca de una concentración de oxígeno al final de la
respiración a volumen corriente (F
eto
2
) del 25% corresponde a los datos
obtenidos por Rothen y cols., que indujeron la anestesia en pacientes a los que
se administró O
2
al 30%.
(De Rothen HU, Sporre B, Engberg G y cols.: Prevention
of atelectasis during general anesthesia.
Lancet
345:1387-1391, 1995
.
)









