
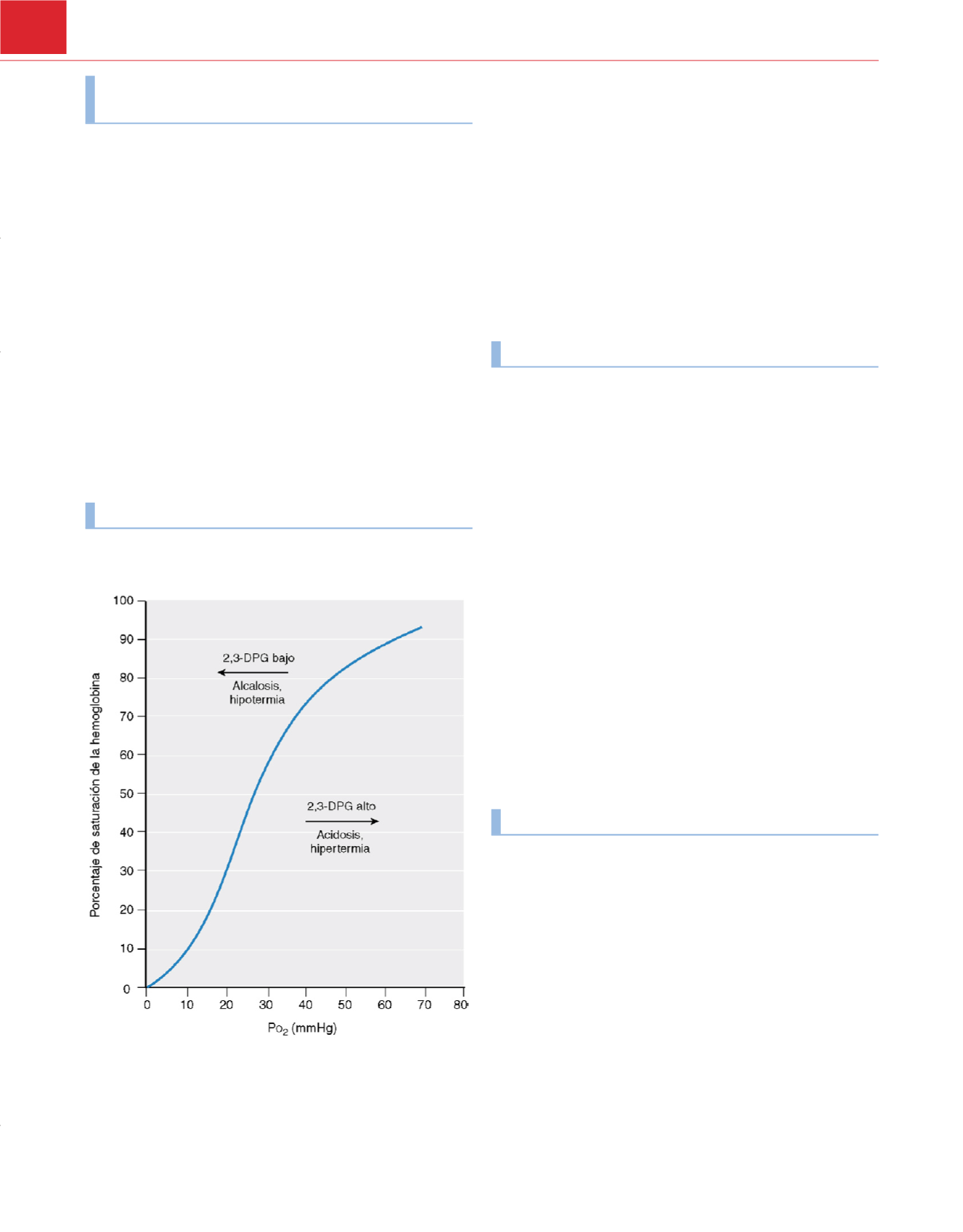
Revisión de la curva de disociación
de la hemoglobina
La curva de disociación de la hemoglobina se obtiene al representar
la presión parcial de oxígeno de la sangre (Po
2
) frente al porcentaje de
hemoglobina saturada de oxígeno
( fig. 45-2 ). A medida que aumenta
la saturación de la hemoglobina, su afinidad por el oxígeno también
aumenta. Esto se refleja en la forma sigmoidea de la curva, que indica
que un descenso de la Pao
2
libera de forma considerable más oxígeno
a los tejidos. Dicha forma de la curva implica una mayor eficiencia del
transporte sanguíneo de oxígeno desde los pulmones a los tejidos.
Los cambios en la curva de disociación de la hemoglobina se
cuantifican por la P
50
, que es la presión parcial de oxígeno a la cual
la hemoglobina está saturada en un 50% con el gas, a 37 °C y a
pH 7,4. Una P
50
baja indica una desviación a la izquierda de la curva
y una mayor afinidad de la hemoglobina por el oxígeno; es decir, la
desviación a la izquierda de la curva indica que una presión de
oxígeno por debajo de lo normal satura la hemoglobina en el pulmón
y que la posterior liberación de oxígeno a los tejidos ocurre también
a una presión capilar de oxígeno menor de lo normal. El aumento
de la afinidad puede ser suficiente para asegurar que el oxígeno se
libere a los tejidos, a menos que la Po
2
tisular esté en un rango
hipóxico. En la siguiente sección se comentan las pruebas clínicas
que apoyan la exactitud de esta hipótesis durante la infusión.
Pruebas clínicas
Las pruebas clínicas no son uniformes, lo que refleja la dificultad
de realizar un estudio sistemático en enfermos graves en distintas
situaciones clínicas. A lo largo de 40 años varios investigadores han
intentado establecer en distintas situaciones clínicas una relación
clara entre las concentraciones de 2,3-DPG de la sangre almace-
nada y el bienestar del paciente (p. ej., la función de un órgano).
En 1993, Marik y Sibbar
d 8determinaron que la administración de
una sangre que había estado almacenada durante más de 15 días
producía en realidad un descenso del pH en las mucosas, lo que
sugería que se había producido isquemia esplácnica. En los últimos
10 años muchos estudios han intentado demostrar que la sangre
almacenada durante más tiempo (y, por lo tanto, con un menor
aporte de oxígeno) no es tan beneficiosa como la sangre más
reciente en pacientes en estado crítico. Aunque no se puede esta-
blecer una conclusión definitiva, creo que en los pacientes grave-
mente enfermos debería usarse sangre con menos de 15 días de
almacenamiento.
Coagulación
A menos que un paciente tenga una coagulopatía preoperatoria (p.
ej., aspirina, fármacos antiplaquetarios o hemofilia), un trauma-
tismo mayor o una pérdida de sangre importante desencadenarán
por sí solos anomalías en la cascada de la coagulación, incluida la
coagulopatía de consumo por hipoperfusión tisular, evidenciada
por el aumento de la proteína
C 44 .La infusión de grandes cantida-
des de sangre (p. ej., 6-10 concentrados de hematíes) sólo empeo-
rará la situación. Se han desarrollado varios protocolos para la
administración masiva de sangre
( fig. 45-3). Esta coagulopatía está
causada por una combinación de factores, de los cuales el principal
es el volumen de sangre administrada y la duración de la hipoten-
sión o hipoperfusión. Los pacientes que están bien perfundidos y
que no están hipotensos durante largos períodos (p. ej., 1 hora)
pueden tolerar múltiples unidades de sangre sin desarrollar coagu-
lopatía alguna. El paciente hipotenso y que ha recibido muchas
unidades de sangre probablemente presente una coagulopatía por
un proceso similar a una coagulación intravascular diseminada
(CID) y por dilución de los factores de coagulación por la sangre
de banco almacenada. Cuando aparece esta hemorragia, el diagnós-
tico diferencial de un paciente sin coagulopatía pretransfusional (p.
ej., hemofilia) es trombocitopenia dilucional, nivel bajo de factores
V y VIII, síndrome tipo CID o una reacción transfusional hemolí-
tica. Las manifestaciones clínicas son hemorragia difusa en el
campo quirúrgico, hematuria, gingivorragia, hemorragia petequial
en los sitios de venopunción y equimosis.
Trombocitopenia dilucional
La trombocitopenia dilucional es una causa de diátesis hemorrágica
en un paciente que ha recibido múltiples unidades de sangre de
banco. Con independencia de si se trata de sangre entera o de
concentrados de hematíes, existen pocas plaquetas viables cuando
se ha almacenado durante más de 24 horas. En el caso de sangre
entera almacenada a 4 °C, las plaquetas están tan dañadas que serán
fácilmente atrapadas y absorbidas por el sistema reticuloendotelial
poco después de la infusión. Incluso las plaquetas que no han sido
inmediatamente almacenadas tienen un tiempo de supervivencia
bajo. Si se considera el tiempo de supervivencia y la viabilidad, la
actividad plaquetaria total es solo del 50-70% de su valor original
in vivo después de 6 horas de almacenamiento en un banco de
sangre a 4 °C. Después de 24 o 48 horas de almacenamiento, esta
actividad es solo del 10 y del 5% de la normal, respectivamente. La
infusión de sangre de banco almacenada durante más de 24 horas
disminuye la cantidad de plaquetas disponibles. En el estudio de mis
colegas y mío durante la guerra de Vietnam, el recuento de plaquetas
1512
Control de la anestesia
III
Figura 45-2
Factores que modifican la curva de disociación de la
hemoglobina. 2,3-DPG, 2,3-difosfoglicerato.
(Adaptada de Miller RD: The
oxygen dissociation curve and multiple transfusions of ACD blood.
En
Howland WS, Schweizer O [eds]: Management of Patients for Radical Cancer
Surgery.
Clinical Anesthesia Series,
vol 9. Philadelphia, FA Davis, 1972, p 43.)









