
Intoxicación por citrato e hiperpotasemia
La intoxicación por citrato no está causada por el propio ión, sino
que se produce por su unión al calcio. Los signos de la intoxicación
por citrato son los de la hipocalcemia: hipotensión, presión del
pulso estrecha, elevación de la presión telediastólica intraventricu-
lar y de la presión venosa central. Sin embargo, la intoxicación por
citrato es muy poco frecuente. La hipotermia, la hepatopatía, el
trasplante hepático y la hiperventilación, o ser paciente pediá-
tric
o 60 ,aumentan las posibilidades de intoxicación. La aparición de
hipocalcemia grave durante el trasplante hepático está bien docu-
mentada (
v. cap. 46 ). La combinación de infusión de grandes can-
tidades de citrato (es decir, por transfusiones sanguíneas) y un
menor metabolismo por ausencia o disminución del flujo hepático
(es decir, en las fases anhepáticas del trasplante hepático) producen
intoxicación por citrato. Como resultado, la infusión de calcio es
frecuente durante el trasplante hepático. El ritmo del metabolismo
del citrato disminuye en un 50% cuando la temperatura corporal
desciende de 37 a 31 °C. Si se excluyen estas condiciones, se requiere
la infusión de más de una unidad de sangre cada 10 minutos para
que empiecen a disminuir los niveles de calcio iónico. Incluso a
estos ritmos de infusión, estos niveles no disminuyen lo suficiente
como para provocar hemorragia. Como ya se ha indicado, si tras
la administración de sangre aparece diátesis hemorrágica, la hipo-
calcemia no forma parte del diagnóstico diferencial.
De la explicación anterior queda claro que la intoxicación
por citrato es infrecuente. La concentración sérica de potasio puede elevarse hasta 19-30mEq/l en la sangre almacenada durante
21 días. Se deben administrar grandes cantidades de sangre para
que aparezca hiperpotasemia, aunque se han descrito algunos casos
ocasionale
s 60,61y, para que sea significativa desde el punto de vista
clínico, la sangre de banco debe administrarse a un ritmo de 120ml/
min o superior. El hecho de que sean necesarios ritmos de infusión
de sangre tan elevados para provocar hiperpotasemia sugiere que
el ión potasio debe abandonar los espacios intravasculares por
difusión hacia los extravasculares, por recaptación a los eritrocitos
o a través de los riñones. Al igual que la intoxicación por citrato, la
hiperpotasemia es infrecuente, lo que también contraindica la
administración sistemática de calcio. Éste puede provocar arritmias
cardíacas, sobre todo en pacientes anestesiados con halotano. La
administración de calcio debe basarse en los signos diagnósticos
de hiperpotasemia (es decir, onda T picuda). Incluso a pesar de
haberse descrito que irrita las venas, el cloruro cálcico al 10%
proporciona 3 veces más calcio que el mismo volumen de gluco-
nato cálcico al 10%, porque el cloruro tiene un peso molecular de
147 y el gluconato de 448.
Temperatura
La administración de sangre sin calentar que ha sido almacenada a
4°C puede disminuir la temperatura del receptor. Si la cifra des-
ciende de 30°C puede aparecer irritabilidad ventricular e incluso
parada cardíaca. Para evitarlo, se puede calentar la sangre a la tem-
peratura corporal antes de la transfusión. Existen otras razones más
sutiles para calentar toda la sangre, incluso en pacientes que sólo
Terapia transfusional
1517
45
Sección III
Control de la anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
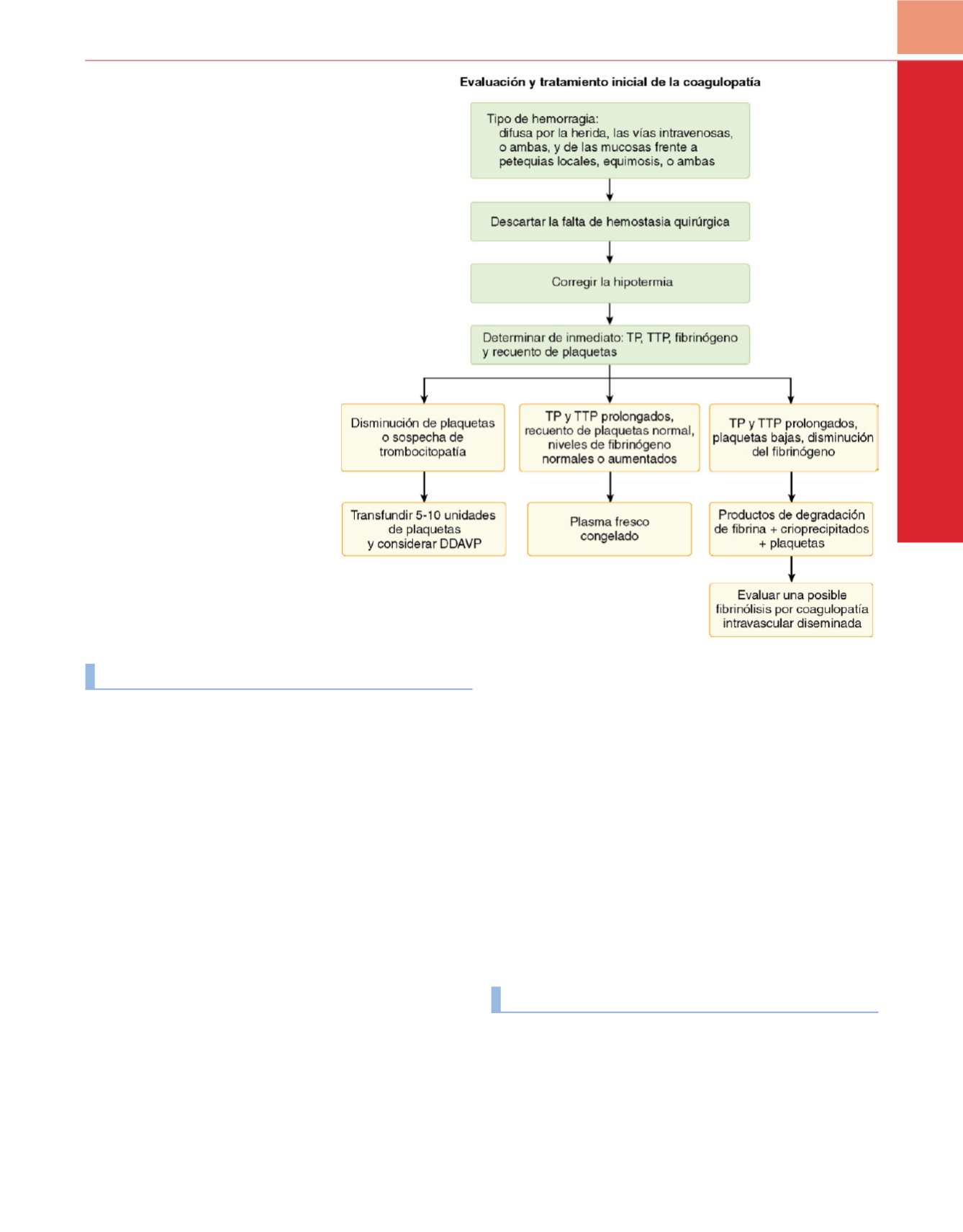
Figura 45-7
Algoritmo de evaluación
y tratamiento inicial de un paciente
con sospecha de coagulopatía perioperatoria.
La evaluación se basa en una situación clínica
y se afecta por el tipo y localización de la
lesión, la cantidad de líquido administrada,
la edad y la temperatura corporal del paciente.
DDAVP, 1-desamino-8-
d
-arginina vasopresina
(análogo de la vasopresina, también
denominado acetato de desmopresina); TP,
tiempo de protrombina; TTP, tiempo de
tromboplastina parcial.
(Adaptada de Habibi
S, Corrsin DB, McDermott JC y cols.: Trauma
and massive hemorrhage.
En
Muravchick S,
Miller RD [eds]:
Atlas of Anesthesia:
Subspecialty Care.
New York, Churchill
Livingstone, 1998, pp 6.2-6.17.)









