
Anestesia para la cirugía torácica
1617
49
Sección IV
Anestesia por subespecialidades en el adulto
© ELSEVIER. Fotocopiar sin autorización es un delito
la VMP responde con facilidad al tratamiento en la inmensa mayoría
de los casos. Los posibles tratamientos se indican en la
tabla 49-19.
1. Reanudar la ventilación bipulmonar. Reinsuflar el pulmón
no ventilado y desinflar el balón bronquial del tubo de doble
luz o del bloqueador bronquial. Esto requerirá que se inte-
rrumpa la cirugía, pero es necesario en caso de desaturación
grave o súbita. Después de lograr un nivel de oxigenación
adecuado, se puede realizar el diagnóstico de la causa de la
desaturación y tomar medidas profilácticas (v. después)
antes de intentar otra etapa de VMP.
2. Aumentar la Fio
2
. Hay que asegurarse de que la Fio
2
es de
1. Esto es una posibilidad en casi todos los pacientes, salvo
en los que han recibido bleomicina o tratamientos similares
que potencian la toxicidad pulmonar del oxígeno.
3. Volver a comprobar la posición del TDL o del bloqueador
bronquial. Hay que asegurarse de que no hay una obstruc-
ción lobar en el pulmón ventilado.
4. Comprobar la hemodinámica del paciente para asegurarse
de que no se ha producido un descenso del gasto cardíaco.
Es muy frecuente que el cirujano comprima de forma acci-
dental la vena cava inferior durante las resecciones pulmo-
nares, y la disminución de la presión arterial y del gasto
cardíaco que esto produce ocasionan una desaturación
rápida durante la VMP. Hay que tratar la reducción del gasto
cardíaco según esté indicado (p. ej., inotrópicos/vasopreso-
res si se debe a un bloqueo simpático epidural torácico). Se
debe interrumpir la administración de vasodilatadores y
reducir la CAM de los anestésicos volátiles a una cifra menor
o igual a 1 CAM.
5. Hay que realizar una maniobra de reclutamiento del pulmón
ventilado. Para eliminar cualquier atelectasia, se ha de insu-
flar el pulmón a 20 cmH
2
O o más durante 15-20 segundos.
Esto puede causar una hipotensión transitoria y también
producirá una disminución adicional temporal de la Pao
2
a
medida que el flujo sanguíneo se redistribuye temporal-
mente al pulmón no ventilado.
6. Aplicar PEEP al pulmón ventilado. Es necesario realizar una
maniobra de reclutamiento antes de aplicar la PEEP para
obtener el máximo beneficio (v. cap. 5). La PEEP aumentará el
volumen teleespiratorio del pulmón ventilado hacia la CRF en
los pacientes que tengan una mecánica pulmonar normal y
en los que presentan un aumento del retroceso elástico debido
a una enfermedad restrictiva. No es posible predecir cuál es la
PEEPóptimapara cadapaciente concreto; unnivel de 5cmH
2
O
es un punto de partida útil. La PEEP aumentará el volumen
pulmonar teleespiratorio de los pacientes que tengan una
auto-PEEP significativa (p. ej., pacientes con enfisema). A dife-
rencia de la CPAP, la aplicación de PEEP no requiere la rein-
suflación del pulmón no ventilado y la interrupción de la
cirugía. Se ha demostrado que la PEEP es tan eficaz para
incrementar los niveles de Pao
2
durante la VMP en los pacien-
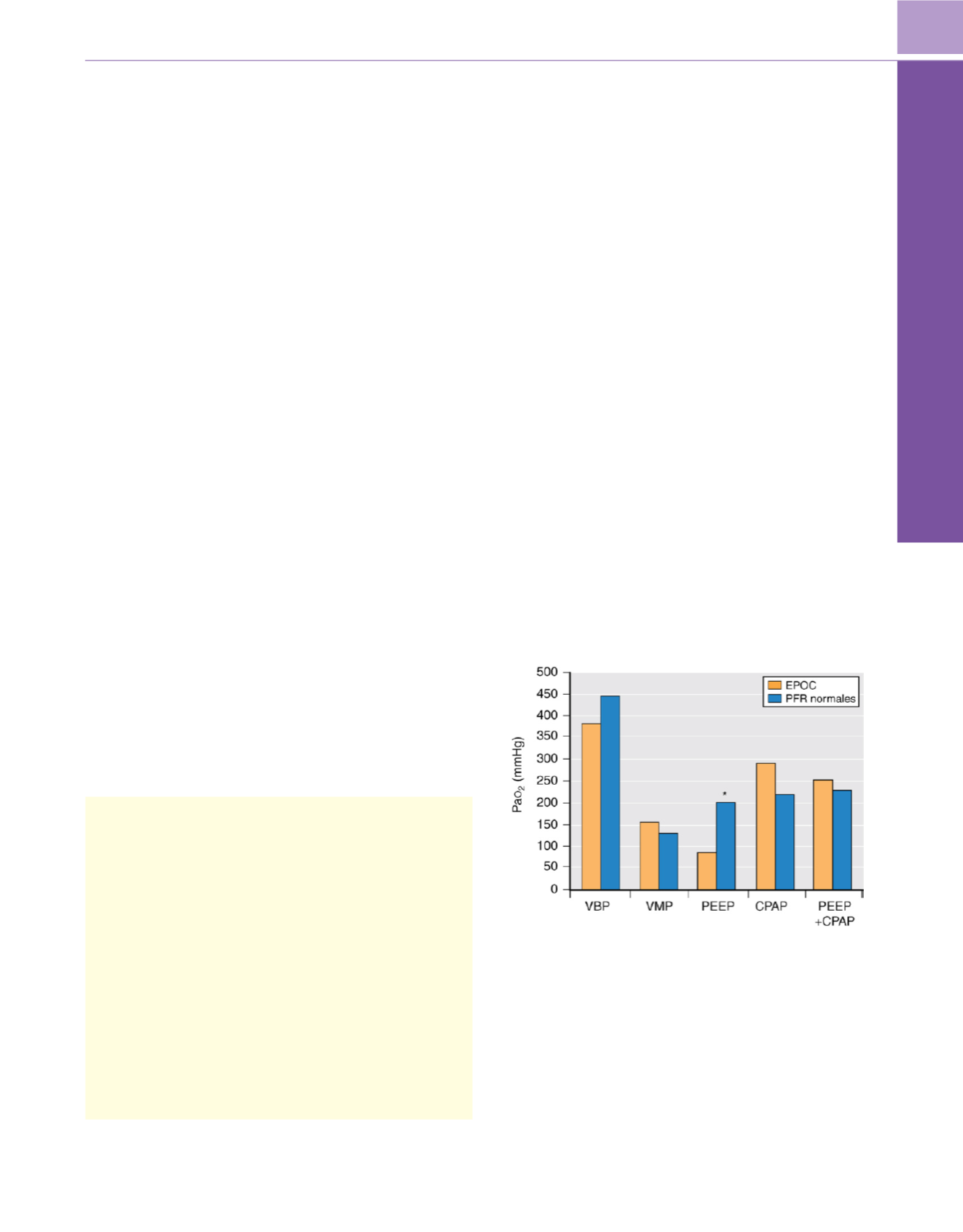
tes con una función pulmonar normal como la CPAP
( fig. 49-31 ) 134. Para los pacientes con una función pulmonar
normal, es lógico aplicar de forma sistemática una maniobra
de reclutamiento y PEEP desde el inicio de la VMP.
La CPAP con oxígeno en el pulmón no ventilado es una
manipulación ventilatoria muy útil en los pacientes con EPOC y
constituye la siguiente línea terapéutica tras la aplicación de PEEP
en los pacientes con una función pulmonar normal. Hay que tener
en cuenta una advertencia fundamental cuando se aplica CPAP en
el pulmón no ventilado, pues dicha CPAP se debe aplicar con el
pulmón totalmente insuflado (reclutado) para que sea eficaz. La
presión de apertura de las regiones pulmonares atelectásicas es
mayor de 20cmH
2
O 135, y estas unidades no se reclutarán con la
simple aplicación de CPAP a niveles de 5-10cmH
2
O. Incluso un
período de tan sólo 5 minutos de colapso antes de la aplicación de
CPAP puede tener efectos perjudiciales sobre la oxigenación durante
la VM
P 136 .Cuando la CPAP se aplica a un pulmón totalmente reclu-
tado, se pueden emplear bajas presiones del orden de 1-2cmH
2
O 137 .Dado que la presión transpulmonar normal en CRF es de aproxima-
damente 5cmH
2
O, la aplicación de CPAP con presiones de
5-10cmH
2
O en un pulmón totalmente reclutado provoca que su
volumen sea tan grande que impide la cirugía. Debido a que la expo-
Tabla 49-19
Tratamientos para la desaturación durante la ventilación
monopulmonar
Desaturación grave o súbita:
reanudar la ventilación bipulmonar (si es
posible).
Desaturación gradual:
1. Confirmar que la Fio
2
administrada sea de 1.
2. Comprobar la posición del tubo de doble luz o del bloqueador con
fibrobroncoscopia.
3. Asegurarse de que el gasto cardíaco sea óptimo; disminuir los
anestésicos volátiles a
<
1 CAM.
4. Aplicar una maniobra de reclutamiento en el pulmón ventilado (esto
empeorará la hipoxemia de forma transitoria).
5. Aplicar PEEP de 5 cmH
2
O en el pulmón ventilado (salvo en pacientes
con enfisema).
6. Aplicar CPAP a 1-2 cmH
2
O en el pulmón no ventilado (realizar una
maniobra de reclutamiento en este pulmón justo después de la CPAP).
7. Reinsuflación intermitente del pulmón no ventilado.
8. Técnicas de ventilación parcial del pulmón no ventilado:
a. Insuflación de oxígeno.
b. Ventilación de alta frecuencia.
c. Colapso lobar (utilizando un bloqueador bronquial).
9. Restricción mecánica del flujo sanguíneo al pulmón no ventilado.
Figura 49-31
Comparación de los efectos de la presión positiva
teleespiratoria (PEEP) en el pulmón ventilado y de la presión positiva continua
en la vía respiratoria (CPAP) en el pulmón no ventilado sobre los niveles
medios de Pa
o
2
durante la ventilación monopulmonar (VMP). EPOC, grupo de
pacientes de cirugía de cáncer de pulmón; PFR normales, grupo de pacientes
de cirugía esofágica con pruebas funcionales respiratorias preoperatorias
normales; VBP, ventilación bipulmonar. El asterisco indica un valor
significativo de
P
<
0,05 frente a la VMP.
(Basada en datos de Fujiwara M,
Abe K, Mashimo T: The effect of positive end-expiratory pressure and
continuous positive airway pressure on the oxygenation and shunt fraction
during one-lung ventilation with propofol anesthesia.
J Clin Anesth
13:473,
2001; y Capan LM, Turndorf H, Patel C y cols.: Optimization of arterial
oxygenation during one-lung anesthesia.
Anesth Analg
59:847, 1980
.
)









