
(Tuman y cols
. 323y Christopherson y cols
. 28 )detectaron una inci-
dencia cinco veces superior de oclusión del injerto después de la
anestesia general (en comparación con la regional). La mayoría de
las oclusiones se produjo en los primeros 1-3 días después de la
cirugía, período tras el cual se mantuvo la diferencia establecida
entre la incidencia de oclusión del injerto para ambas técnicas anes-
tésicas (6 semanas y en adelante)
( fig. 52-15). Esta evolución tem-
poral sugiere que la técnica anestésica podría haber influido sobre
la oclusión del injerto. El grupo de Bod
e 334detectó una incidencia
global de oclusión del injerto muy baja, pero las diferencias en el
control hemodinámico, en la técnica quirúrgica y en la población
de pacientes podrían explicar este hallazgo. Por ejemplo, la angios-
copia intravascular intraoperatoria se utilizó para inspeccionar los
injertos y confirmar su permeabilidad antes de completar la cirugía
y todos los pacientes fueron atendidos en la unidad de cuidados
intensivos durante 48 horas tras la cirugía. Por tanto, la optimiza-
ción del tratamiento, en cuanto a la permeabilidad del injerto, puede
negar cualquier efecto beneficioso atribuido a las técnicas regiona-
les. También es importante recordar que ninguno de estos estudios
estaba diseñado de forma específica para valorar el resultado qui-
rúrgico (es decir, permeabilidad del injerto) de forma prospectiva.
Una revisión retrospectiva de más de 300 derivaciones femoropo-
plíteas-tibiales no demostró diferencias en los índices de trombosis
del injerto entre la anestesia epidural (14%) y la general (9,4%
) 335.
El mecanismo que se ha propuesto para explicar los benefi-
cios de la anestesia regional es el efecto de la técnica anestésica
sobre la coagulación. La anestesia general se asocia a un estado de
hipercoagulabilidad en el período postoperatorio inicial, que se
1790
Anestesia por subespecialidades en el adulto
IV
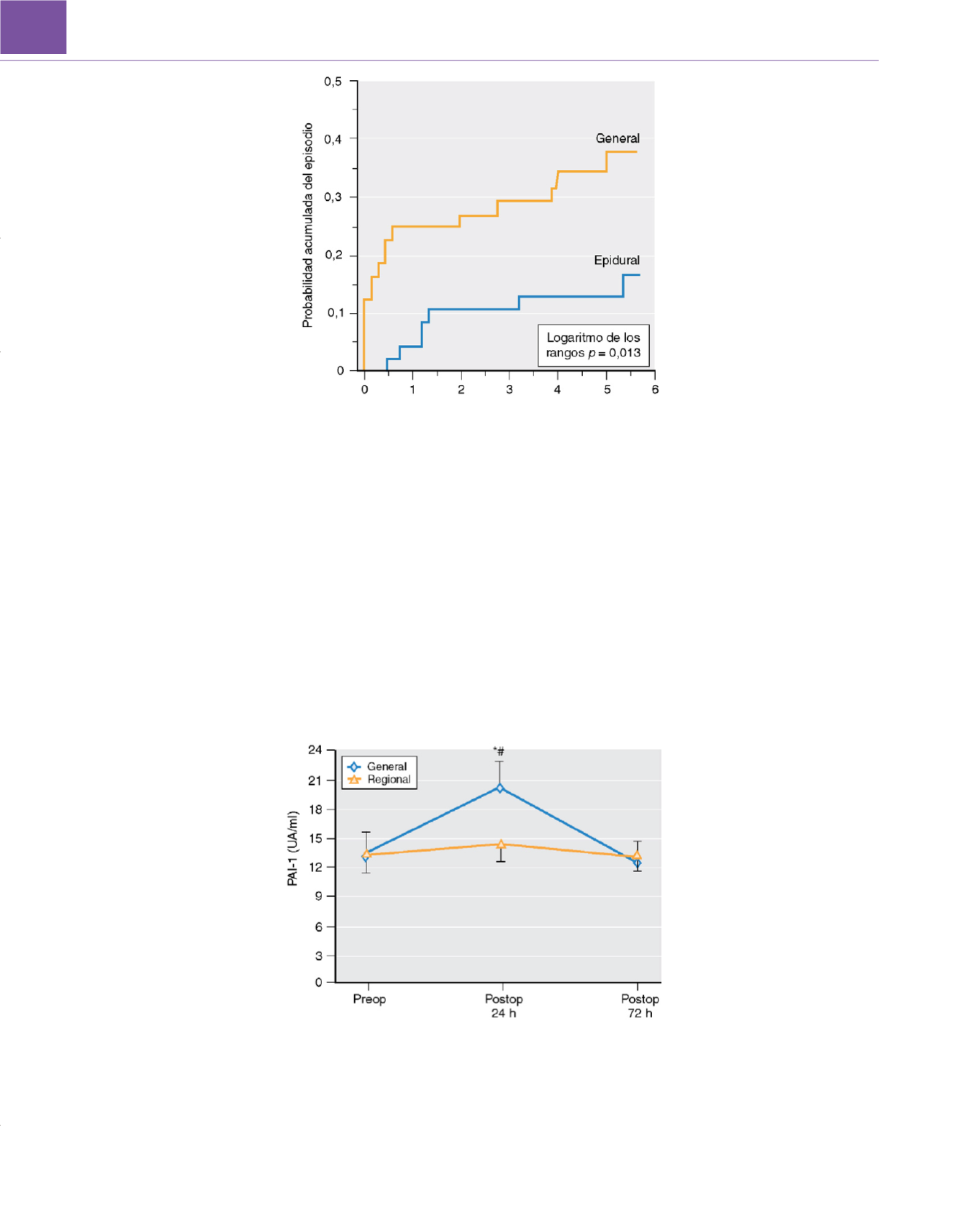
Figura 52-15
Probabilidad acumulada de reintervención para reinjerto, trombectomía o amputación en un período de seguimiento de 6 semanas. La
reintervención fue significativamente más frecuente tras la anestesia general que epidural.
(De Christopherson R, Beattie C, Norris EJ y cols.: Perioperative
morbidity in patients randomized to epidural or general anesthesia for lower extremity vascular surgery. Perioperative Ischemia Randomized Anesthesia Trial
Study Group.
Anesthesiology
79:422-434, 993.)
Figura 52-16
Concentraciones de inhibidor del activador del plasminógeno 1 (PAI-1) en unidades de actividad (UA) por mililitro medidas en el preoperatorio
y a las 24 y 72 horas del postoperatorio tras la revascularización de la extremidad inferior. Las concentraciones de PAI-1 aumentaron en el grupo de anestesia
general desde 13,6±2,1UA/ml hasta 20,2±2,6UA/ml a las 24 horas y volvieron a valores basales a las 72 horas. Por el contrario, en el grupo de anestesia
regional no se observaron cambios a lo largo del tiempo de las concentraciones de PAI-1.
(Adaptada de Rosenfeld BA, Beattie C, Christopherson R y cols.:
The effects of different anesthetics regimens on fibrinolysis and the development of postoperative arterial thrombosis. Perioperative Ischemia Randomized
Anesthesia Trial Study Group.
Anesthesiology
79:435-443, 1993.)









