
mejorías en el pronóstico, estos estudios carecen invariablemente de
grupo control o de comparaciones con controles no concurren-
te
s 267-269. Esta estrategia no ha sido adoptada en Norteamérica.
¿Qué puede hacer el anestesiólogo que esté tratando a un
paciente con TCE frente a estas estrategias? Todas estas estrategias
tienen en común el mantenimiento de la presión de perfusión en
mayor o menor grado. El comportamiento característico del FSC
tras un traumatismo craneal es de un período inicial bajo seguido
de un incremento gradual a lo largo de un intervalo de 48 a 72 horas hasta niveles normales o en ocasiones incluso ligeramente
hiperémico
s 23,33,37,38.251,258,270 .Un mantenimiento enérgico de la PPC
en el rango de 60 a 70 mmHg durante ese período será la estrategia
general más razonable. Obsérvese que en los pacientes con una
hemorragia subaracnoidea, se puede producir un segundo período
de bajo FSC entre los días 2 y 13 tras la lesión, aparentemente
relacionado con el vasoespasm
o 35,271. Se han utilizado adrenalina,
noradrenalina y dopamina para aumentar la presión sanguínea. Se
ha descrito que la noradrenalina logra elevar el FSC de forma más
consistente que la dopamin
a 272 .Existen excepciones en relación con las generalizaciones ante-
riores sobre el FSC tras un TCE. Aunque un FSC poslesional inicial-
mente bajo tal vez sea la circunstancia clínica más habitual, también
se puede producir hiperemi
a 35,39.270,271,273. Ésta tiende a desarrollarse
en pacientes con lesiones ocupantes de espacio más que con contu-
siones, aunque estos últimos pacientes tienen un período poslesional
inmediato de bajo FSC, con un nivel máximo de hiperemia diferida
a las 24 horas omás tard
e 34,35,253,270,273. La hiperemia puede ser también
frecuente en niño
s 274 .En una situación ideal, el control de la PPC
debe «dirigirse» a la fisiopatología que predomine en cada paciente
275 .Hay numerosos datos que evidencian que no todos los pacientes
con un TCE se benefician de aumentos de la presión de perfusión.
Es más probable que se beneficien aquellos pacientes con alteración
de la autorregulación, flujos basales bajos y PIC aumentad
a 276-278. Sin
embargo, las técnicas para discriminar los diversos estados de flujo
(medida del FSC, DTC, Syvo
2
, Po
2
tisular cerebral, v. más adelante)
no se encuentran disponibles o no se aplican de forma universal, y
en su ausencia la práctica habitual será mantener la PPC entre 60 y
70 mmHg en las primeras 72 horas tras un TC
E 256,258,261,279-281. En
niños se ha recomendado un objetivo de 45 mmHg de PP
C 282. Una
vez presentadas estas firmes recomendaciones, debe reconocerse que
las convicciones variarán y que los anestesiólogos deberían llegar a
un acuerdo con los traumatólogos y neurocirujanos de cada centro
respecto a los objetivos de presión arterial.
Hiperventilación.
Se ha revisado en detalle la utilización de la
hipocapnia en la sección sobre el control de la Paco
2
. La hiperventi-
lación ha sido durante mucho tiempo un componente habitual en el
tratamiento de aquellos pacientes con TCE y está bien documentada
la efectividad de la hipocapnia aguda a la hora de reducir la PI
C 10 .Sin
embargo, cada vez hay más pruebas de que la hiperventilación puede
ser perjudicia
l 23,24,29-31,283y de que no debería utilizarse en exceso. Esas
pruebas sugieren que la hiperventilación y la vasoconstricción conco-
mitantepuedenoriginar isquemi
a 21,29-32sobre todocuandoel FSCbasal
es baj
o 32, como es probablemente el caso en las primeras 48 a 72 ho
ras tras un traumatismo cranea
l 23,33,38,39. El panel de expertos convocado
por la Brain Trauma Foundation especificó que la hiperventilación
profiláctica «no es recomendable» y que se «debe evitar durante las
primeras 24 horas tras un TCE cuando el FSC está a menudo críti-
camente disminuido
» 59. La información disponible indica que la hi-
perventilación debería utilizarse de modo selectivo más que de forma
sistemática en el tratamiento de pacientes con TCE. Mantener la PIC
a menos de 20 mmHg, evitar o revertir la herniación, minimizar la
presión del retractor y facilitar el acceso quirúrgico son aún objetivos
relevantes en el tratamiento de los pacientes con un TCE, y mientras
la hiperventilación contribuya a estos objetivos seguirá siendo apro-
piada. Una vez más, el anestesiólogo debería acordar los parámetros
terapéuticos con el equipo quirúrgico al comienzo del procedimiento.
Utilización de líquidos.
El empleo de líquidos en un paciente
con traumatismo craneal fue tratado en la sección previa «utiliza-
ción de líquidos intravenosos». Los principios esenciales son que se
deben elegir invariablemente los líquidos para evitar una reducción
de la osmolaridad sérica y que tal vez deberían escogerse para im-
pedir una disminución intensa de la presión oncótica coloide; so-
bre todo, en el caso de una reanimación con grandes volúmenes (de
forma arbitraria, superior a la mitad del volumen circulante), tal
vez resulte adecuada una mezcla de coloides y cristaloides. El ob-
jetivo clínico debería ser el mantenimiento de una normovolemia
intravascular, en parte como complemento al apoyo de la PAM y de
la PPC. Se ha demostrado que un balance de líquidos crónicamente
negativo, como se puede producir con la combinación de una res-
tricción moderada de líquidos y la utilización libre de diuréticos
osmóticos, resulta nocivo, por lo que debe ser evitad
o 249 .Hay que
recordar también que el parénquima cerebral con una lesión grave
puede liberar tromboplastina suficiente a la circulación como para
producir una coagulopatía de consum
o 284 .Habrá que realizar las
pruebas de laboratorio y la reposición adecuadas. El médico puede
también encontrarse que la determinación precoz de la osmolari-
dad sérica en el curso del control anestésico resulta útil a la hora
de apreciar los efectos acumulativos de la administración previa de
manitol. La utilización de soluciones hipertónicas y las característi-
cas relevantes de las soluciones coloides también se describieron en
la sección sobre utilización de líquidos intravenosos.
Saturación venosa yugular de oxígeno
Numerosos centros han estudiado o utilizado la monitorización de
la Syvo
2
como guía para el tratamiento clínico de los pacientes con
traumatismo cranea
l 29-32,40,247,256,257,281,285. El concepto subyacente es
que un FSC marginal o inadecuado provocará una mayor extracción
Anestesia neuroquirúrgica
1837
53
Sección IV
Anestesia por subespecialidades en el adulto
© ELSEVIER. Fotocopiar sin autorización es un delito
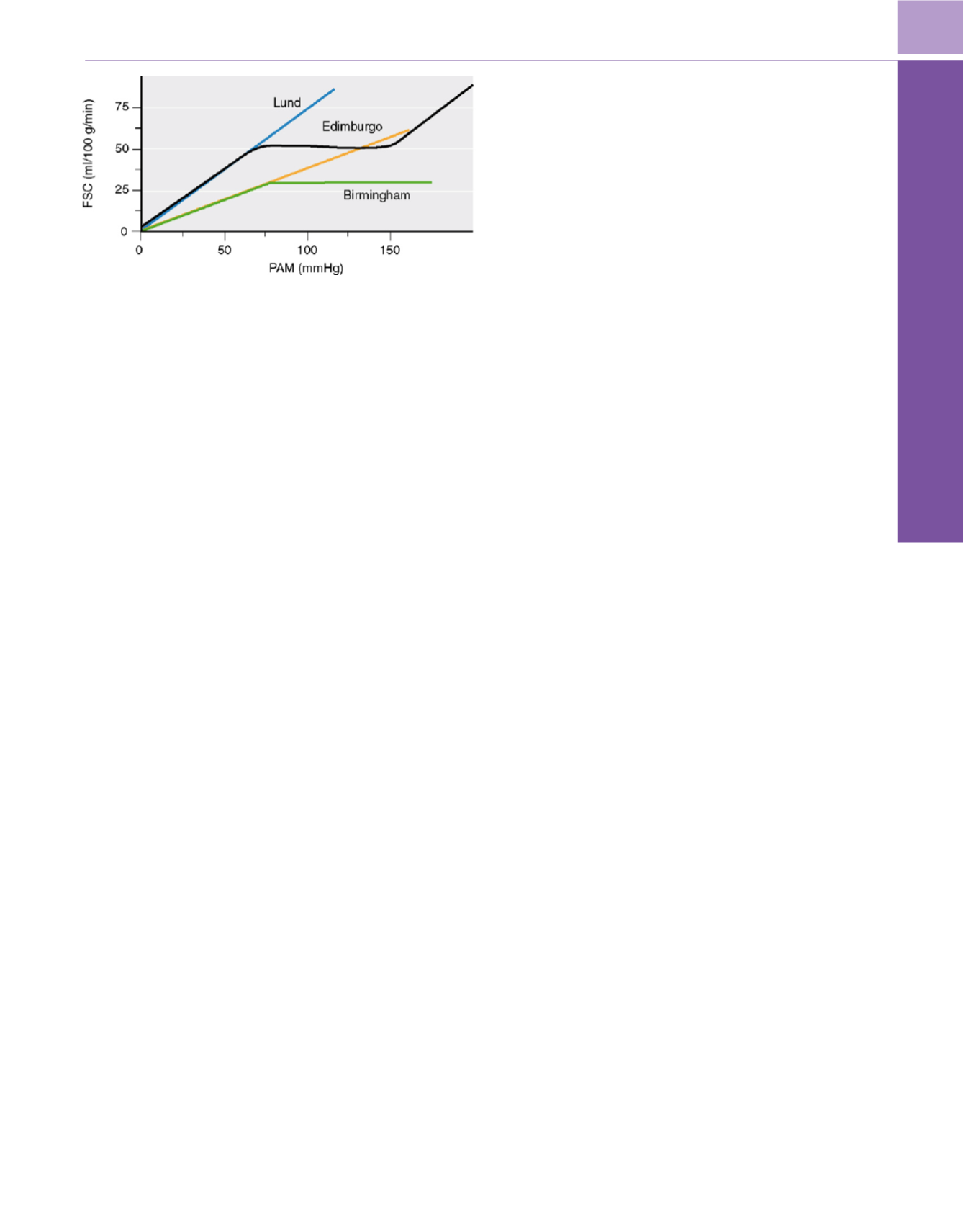
Figura 53-16
Relación entre el flujo sanguíneo cerebral (FSC) y la presión
arterial tras un traumatismo craneal. Hay tres estrategias en el control de la
presión de perfusión cerebral (PPC) (v. el texto) apoyadas en diferentes
creencias sobre las alteraciones fisiopatológicas habituales. La de mayor
aceptación, la «Edimburgo» (denominada así por el centro de sus defensores
originales), hace hincapié en el bajo FSC poslesional, en la alteración de la
autorregulación y en la necesidad de mantener la PPC (presión arterial media
[PAM] – presión intracraneal [PIC]) en 70 mmHg. El concepto «Lund» enfatiza
la contribución de la hiperemia a la elevación de la PIC. Esta estrategia utiliza
agentes antihipertensivos para reducir la presión arterial a la vez que se
mantiene una PPC por encima de 50 mmH
g 264 .Ese objetivo de PPC se ha
elevado, en la revisión más reciente, a 60-70 mmHg, permitiéndose
reducciones ocasionales a 50 mmH
g 266 .Una estrategia surgida en la
Universidad de Alabama, conocida como el concepto «Birmingham»,
propugna la inducción farmacológica de hipertensión. Esta estrategia se basa
en la creencia de que la autorregulación se encuentra en gran medida intacta
y que la hipertensión producirá una vasoconstricción cerebral y una
reducción conjunta del volumen sanguíneo cerebral y de la PI
C 262,331.









