
Equipamiento pediátrico
Carro de equipamiento pediátrico
El anestesiólogo pediátrico debe estar preparado para lo inesperado,
en concreto para unamalformación congénita no diagnosticada o una
intubación endotraqueal difícil. Una forma conveniente de proporcio-
nar una asistencia óptima en los diferentes quirófanos y fuera del área
quirúrgica es tener un carro pediátrico que contenga equipamiento
pediátrico. Estos carros contienen equipos pediátricos específicos
para administración intravenosa, catéteres intravenosos de diferentes
tamaños, agujas de mariposa (para venas epicraneales), pegatinas del
electrocardiograma, manguitos de presión arterial pediátricos y de
adultos,estetoscopiosprecordiales,estetoscopiosesofágicosdetamaño
adulto y pediátrico, tablillas para los brazos, líquidos intravenosos en
formato pediátrico, mangos y palas de laringoscopio con tamaños
desde lactantes a adultos, cánulas de Guedel con tamaños desde lac-
tantes a adultos, tubos endotraqueales (de 2,5 a 6,0mm de DI sin
manguito y del 3,0 a 7,0mm de DI con manguito), fiadores, mascari-
llas faciales con tamaños desde lactantes a adultos, ML con tamaños
del 1 al 5, esparadrapo, fármacos para la reanimación y otros fármacos
de uso frecuente y jeringuillas, en especial jeringas de insulina para
realizar una administración más precisa de fármacos. Las agujas
intraóseas son un recurso que puede salvar la vida del paciente pediá-
trico ya que establecen un acceso venoso de emergencia para la admi-
nistración de fármacos o cristaloides y debería haber alguna en el
carro pediátrico. Además una interfase que permita la administración
de albuterol a través de un tubo endotraqueal debería estar disponible
y preferentemente en el cajón de los fármacos
( fig. 72-20).
Circuitos anestésicos
Se ha escrito mucho sobre las ventajas e inconvenientes de los dife-
rentes circuitos anestésicos utilizados en los pacientes pediátricos (v.
también cap. 15
) 130. La mayoría de la atención se ha dirigido al
neonato y las formas de reducir el trabajo respiratorio a la vez que
se evita la reinhalación. Los circuitos de no reinhalación tienen la
ventaja de un trabajo respiratorio mínimo porque no tienen válvulas
que deban ser abiertas por el esfuerzo respiratorio del niño. La induc-
ción anestésica puede ser más rápida porque el volumen del circuito
de no reinhalación es menor, no requiere equilibrarse con el reci-
piente hermético del absorbente dióxido de carbono, y los gases
anestésicos se administran directamente en las vías respiratorias.
Además, como el volumen del circuito de no reinhalación es pequeño
comparado con el de un circuito circular, los volúmenes de compre-
sión y distensibilidad serán significativamente menore
s 130. Esto
mejora la capacidad para observar los esfuerzos respiratorios, que se
reflejan en los movimientos de la bolsa del circuito, como la capaci-
dad de estimar la distensibilidad pulmonar. Por tanto, la ventilación
que se administra cuando se usa un respirador, puede ser mayor con
un circuito D deMapleson que con un circuito circular si no se hacen
los ajustes compensatorios en el volumen corriente
( fig. 72-21). El
circuito D de Mapleson es más sensible a cambios en el flujo de gas
fresco (es decir, un aumento o una disminución de la ventilación
minuto) o a cambios al añadir un humidificador (descenso de la
ventilaciónminuto por aumentar el volumende compresión) durante
la ventilación mecánica. La generación más reciente de respiradores
es menos susceptible a estas cuestiones porque compensan de forma
automática los cambios en el flujo de gas fresco.
Se puede usar un circuito circular pediátrico en neonatos,
siempre que se tengan en cuenta las implicaciones clínicas: pérdi-
das importantes en el volumen de compresión, mayor tiempo para
alcanzar el equilibrio y, quizá, una menor capacidad para determi-
nar cambios en la distensibilidad. En los últimos 14 años he traba-
jado exclusivamente con sistemas circulares pediátricos, y siempre
que se utilice la ventilación por presión limitada con la misma
presión pico inspiratoria, se administra el mismo volumen corriente
que con los sistemas de no reinhalació
n 131-133 .Anestesia pediátrica
2353
72
Sección V
Anestesia pediátrica
© ELSEVIER. Fotocopiar sin autorización es un delito
Figura 72-20
Adaptador que permite la administración de albuterol a través del
tubo endotraqueal. Para una administración óptima, coordinar la dosis con la
inspiración; también el uso de un catéter intravenoso largo que se extienda mas allá
de la punta del tubo endotraqueal puede mejorar la administración del fármaco.
(De Coté CJ, Lerman J, Todres ID [eds.]:
A Practice of Anesthesia for Infants and
Children,
4.ª ed. Filadelfia, WB Saunders, 2008.)
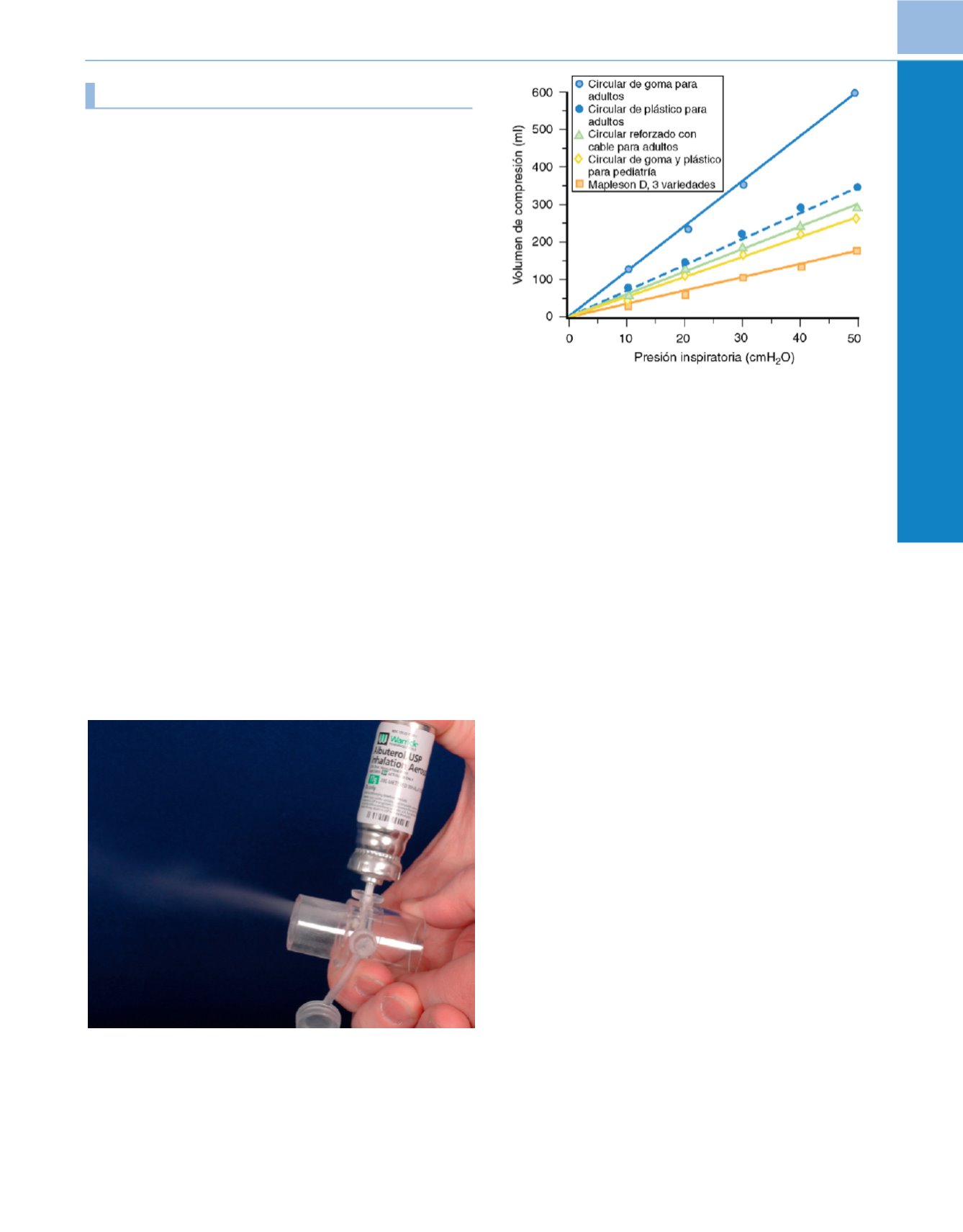
Figura 72-21
Se compararon ocho tipos de circuitos anestésicos según sus
pérdidas ventilatorias (eficacia del circuito) en función de la compresión de
los gases anestésicos (volumen de compresión) y de la dilatación del circuito
(volumen de distensibilidad). Las pérdidas de volumen de compresión y
de volumen de distensibilidad son variables; pueden ser hasta 5 veces
mayores, en función del volumen del circuito y del material con el que está
construido. Los circuitos con bajo volumen y baja distensibilidad (sistemas D
de Mapleson) son los más eficaces y proporcionan al anestesiólogo la mayor
cantidad de información táctil con respecto al volumen corriente y a la
distensibilidad pulmonar en pacientes pequeños. Aunque en pacientes
pequeños pueden usarse circuitos de volumen grande y gran distensibilidad
(circuitos circulares de adulto), es muy difícil estimar el volumen corriente y la
distensibilidad pulmonar porque las pérdidas del circuito relacionadas con la
compresión y la distensibilidad son muy grandes.
(De Coté CJ, Petkau AJ,
Ryan JF, Welch JP; Wasted ventilation measured in vitro with eight anesthetic
circuits with and without inline humidification.
Anesthesiology
59:442-446,
1983, con autorización.)









