
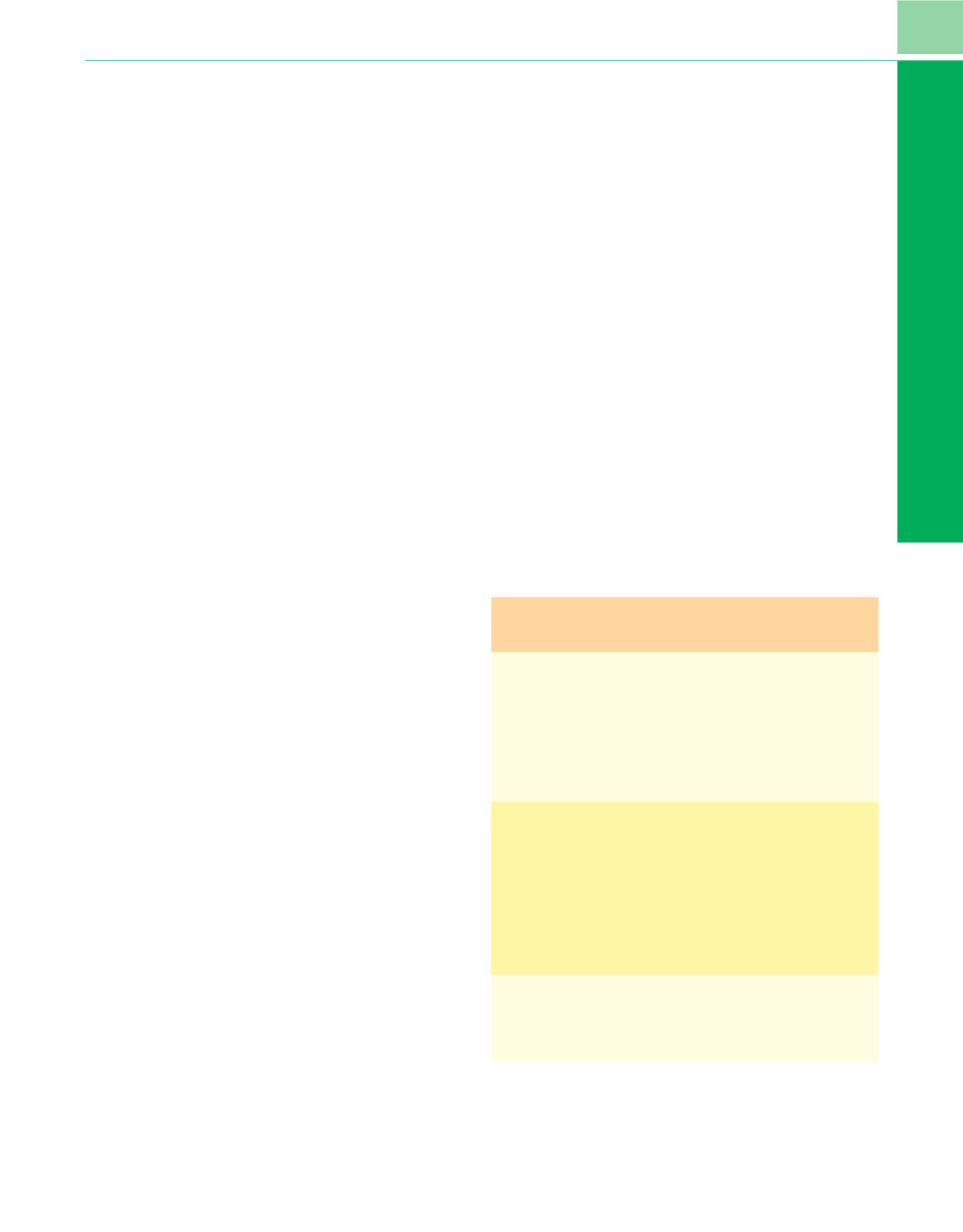
© ELSEVIER. Fotocopiar sin autorización es un delito
tratar, y no se considera un resultado clínico significativo que deba
evitars
e 109 .El uso de morfina epidural está asociado a reactivación
posparto del herpes simple labia
l 110 .D
epresión
respiratoria
.
Los opioides neuroaxiales utili-
zados a dosis apropiadas no están asociados a una incidencia de
depresión respiratoria mayor a la observada con la administración
sistémica de opioides. La incidencia de depresión respiratoria rela-
cionada con la administración neuroaxial de opioides es depen-
diente de la dosis y suele ser del 0,1-0,9
% 39,111 .La incidencia de
depresión respiratoria con infusiones continuas de opioides epidu-
rales parece no ser superior a la observada tras la administración
sistémica de opioide
s 39,111. Aunque algunas instituciones requieren
que los pacientes con infusiones continuas epidurales de opioides
hidrofílicos estén monitorizados en una unidad de cuidados inten-
sivos, muchos ensayos a gran escala han demostrado la relativa
seguridad (incidencia de depresión respiratoria
<
0,9%) de esta
técnica en las plantas quirúrgicas habituale
s 112 .Se considera que los opioides lipofílicos neuroaxiales produ-
cen menos depresión respiratoria tardía que los opioides hidrofí
licos, aunque la administración de opioides lipofílicos puede
asociarse a una depresión respiratoria precoz significativ
a 113 .La
depresión respiratoria tardía se asocia sobre todo a opioides hidro-
fílicos, pues la distribución cefálica del opioide sucede por lo
general en las 12 horas siguientes a la inyección de morfin
a 114 .Entre
los factores de riesgo para la depresión respiratoria con opioides
neuroaxiales se encuentran: dosis en aumento, edades avanzadas,
uso concomitante de opioides sistémicos o sedantes y, posible-
mente, cirugía prolongada o extensa, presencia de comorbilidades
y cirugía torácic
a 114 .Valoraciones clínicas como la frecuencia res-
piratoria pueden no predecir de forma fiable la situación de venti-
lación del enfermo o una depresión respiratoria inminente. El
tratamiento con naloxona (y el control de la vía aérea si es necesa-
rio) resulta eficaz en incrementos de 0,1 a 0,4mg; sin embargo, la
duración clínica de la acción es relativamente corta si se compara
con el efecto de depresión respiratoria de los opioides neuroaxiales,
y puede ser necesaria una infusión continua de naloxona (0,5 a
5
m
g/kg/h
) 115 .R
etención
urinaria
.
La retención urinaria asociada a la
administración neuroaxial de opioides es el resultado de una inte-
racción con los receptores opioides en la médula espinal que dis-
minuye la fuerza de contracción del músculo detruso
r 101 .La
incidencia de retención urinaria parece ser más alta con los opioi-
des administrados por vía neuroaxial que los administrados de
forma sistémica. Sin embargo, la incidencia exacta de retención
urinaria observada clínicamente puede ser difícil de determinar, ya
que los pacientes a quienes se practican intervenciones quirúrgicas
mayores a menudo son cateterizados de forma rutinaria. La reten-
ción urinaria no parece depender de la dosis de opioide y puede
tratarse con el uso de bajas dosis de naloxona, a pesar del riesgo de
revertir los efectos analgésico
s 115 .La administración epidural de
anestésicos locales también está asociada a la retención urinaria,
con una tasa publicada de aproximadamente el 10 al 30
% 116 .Ritmos
de infusión epidural mayores de anestésicos locales (con una mayor
extensión de bloqueo sensitivo y una mayor incidencia de bloqueo
motor) pueden asociarse a una incidencia superior de retención
urinari
a 117 .Analgesia epidural controlada por el paciente
La analgesia epidural se ha administrado tradicionalmente a un
ritmo fijo o como una infusión epidural continua (CEI); sin
embargo, la administración de analgesia epidural a través de un
sistema controlado por el paciente (PCEA) se ha vuelto más habi-
tual. Como la PCA intravenosa, la PCEA permite una individuali-
zación de las necesidades analgésicas postoperatorias, y puede
tener algunas ventajas sobre la CEI, como un uso menor de fárma-
cos y una mayor satisfacción del pacient
e 43 .La PCEA también
puede proporcionar una analgesia superior a la obtenida con la
PCA intravenos
a 75 .La PCEA es una técnica segura y eficaz para la analgesia
postoperatoria en las plantas quirúrgicas normales. Datos observa-
cionales de dos series de más de 1.000 pacientes cada una revelan
que más del 90% de los enfermos con PCEA recibían una adecuada
analgesia, con una media de valoración del dolor de 1 (de un posible
10) en reposo y de 4 con activida
d 98-118. La incidencia de efectos
secundarios es de 1,8-16,7% de prurito, 3,8-14,8% de náuseas,
13,2% de sedación, 4,3-6,8% de hipotensión, 0,1-2% de bloqueo
motor y 0,2-0,3% de depresión respiratori
a 98,118 .Estas tasas son
favorables y comparables a las publicadas con la CEI, con una
incidencia de un 10,2-22% de prurito, un 3,1-22% de náuseas, un
7,4% de sedación, un 0,7-6,6% de hipotensión, un 3% de bloqueo
motor y un 0,1-1,6% de depresión respiratori
a 112,119 .La solución óptima analgésica PCEA y los parámetros de
administración no están claros. El uso de una infusión continua o
basal, además de los bolos a demanda, es más frecuente con la
PCEA que con la PCA intravenosa, y puede proporcionar una
analgesia superior al uso de dosis de demanda sol
o 120 .En general,
la mayoría de los especialistas de dolor agudo tienden hacia una
variedad de combinaciones de anestésicos locales-opioides de baja
concentración
( tabla 77-6 )en un intento de mejorar la analgesia a
la vez que se minimizan efectos secundarios como el bloqueo
motor y la depresión respiratoria. Como para la CEI, añadir un
opioide al anestésico local puede proporcionar una analgesia supe-
rior a la de cualquier agente sol
o 121 .Por lo general se elige un
opioide lipofílico, ya que el rápido efecto analgésico y la duración
Dolor postoperatorio agudo
2535
77
Sección VI
Cuidados postoperatorios
Tabla 77-6
Regímenes de analgesia epidural controlada por el paciente
Solución analgésic
a *Ritmo
continuo
(ml/h)
Dosis de
demanda (ml)
Intervalo
de cierre
(min)
Regímenes generales
Bupivacaína 0,05%
+
4
m
g/ml de fentanilo
4
2
10
Bupivacaína 0,0625%
+
5
m
g/ml de fentanil
o †4-6
3-4
10-15
Bupivacaína 0,1%
+
5
m
g/ml de fentanilo
6
2
10-15
Ropivacaína 0,2%
+
5
m
g/ml de fentanilo
5
2
20
Cirugía torácica
Bupivacaína 0,0625-0,125%
+
5
m
g/ml de fentanil
o †3-4
2-3
10-15
Cirugía abdominal
Bupivacaína 0,0625%
+
5
m
g/ml de fentanil
o †4-6
3-4
10-15
Bupivacaína 0,125%
+
0,5
m
g/ml de sufentanilo
3-5
2-3
12
Ropivacaína 0,1-0,2%
+
2
m
g/ml de fentanilo
3-5
2-5
10-20
Cirugía de extremidad inferior
Bupivacaína 0,0625-0,125%
+
5
m
g/ml de fentanil
o †4-6
3-4
10-15
Levobupivacaína 0,125%
+
4
m
g/ml de fentanilo
4
2
10
*Los regímenes enumerados son ejemplos de combinaciones de anestésicos
locales y opioides lipofílicos recogidos en la literatura.
†
Regímenes analgésicos epidurales controlados por el paciente habitualmente
utilizados en el Johns Hopkins Hospital.









