
en los pacientes sometidos a ICP al menos 90 días antes de la cirugía
no cardíaca. Sin embargo, es importante que la ICP realizada en los
90 días anteriores a la cirugía no cardíaca no mejorara el pronóstico.
Aunque se desconoce la explicación de estos resultados, pueden
apoyar la idea de que la ICP realizada para «conseguir que el
paciente soporte la cirugía» puede no mejorar el pronóstico perio-
peratorio porque las complicaciones cardíacas pueden no ocurrir
en pacientes con una estenosis coronaria estable o asintomática. La
ICP podría en realidad desestabilizar la placa coronaria, que se
manifestaría en los días o semanas posteriores a la cirugía no car-
díaca. Godet y cols. revisaron una cohorte de 1.152 pacientes tras la
cirugía aórtica abdominal, de los que 78 se habían sometido a una
IC
P 131. En el grupo de ICP los porcentajes observados de pacientes
con un episodio coronario grave postoperatorio (9%; intervalo de
confianza al 95% [IC], 4,4-17,4) o muerte (5,1% [IC al 95%, 2-12,5])
no resultaron significativamente distintos de los porcentajes espe-
rados (8,2 y 6,9%, respectivamente), lo que se confirmó con un
análisis de propensión. No pareció que la ICP limitara de forma
significativa el riesgo cardíaco o la muerte tras la cirugía aórtica.
Varios estudios aleatorizados han valorado la utilidad de las
pruebas y de la CRC o ICP (o ambas) en un subgrupo de pacientes.
McFalls y cols. publicaron los resultados de un ensayo aleatorizado
multicéntrico en el VA Health System en el cual los pacientes con
enfermedad arterial coronaria demostrada en la coronariografía,
salvo los que tenían enfermedad de la arteria principal izquierda o
una depresión importante de la fracción de eyección (
<
20%), fueron
asignados de forma aleatorizada para realizarse una CRC (59%) o
una angioplastia coronaria transluminal percutánea (ACTP) (41%)
frente al tratamiento médico convenciona
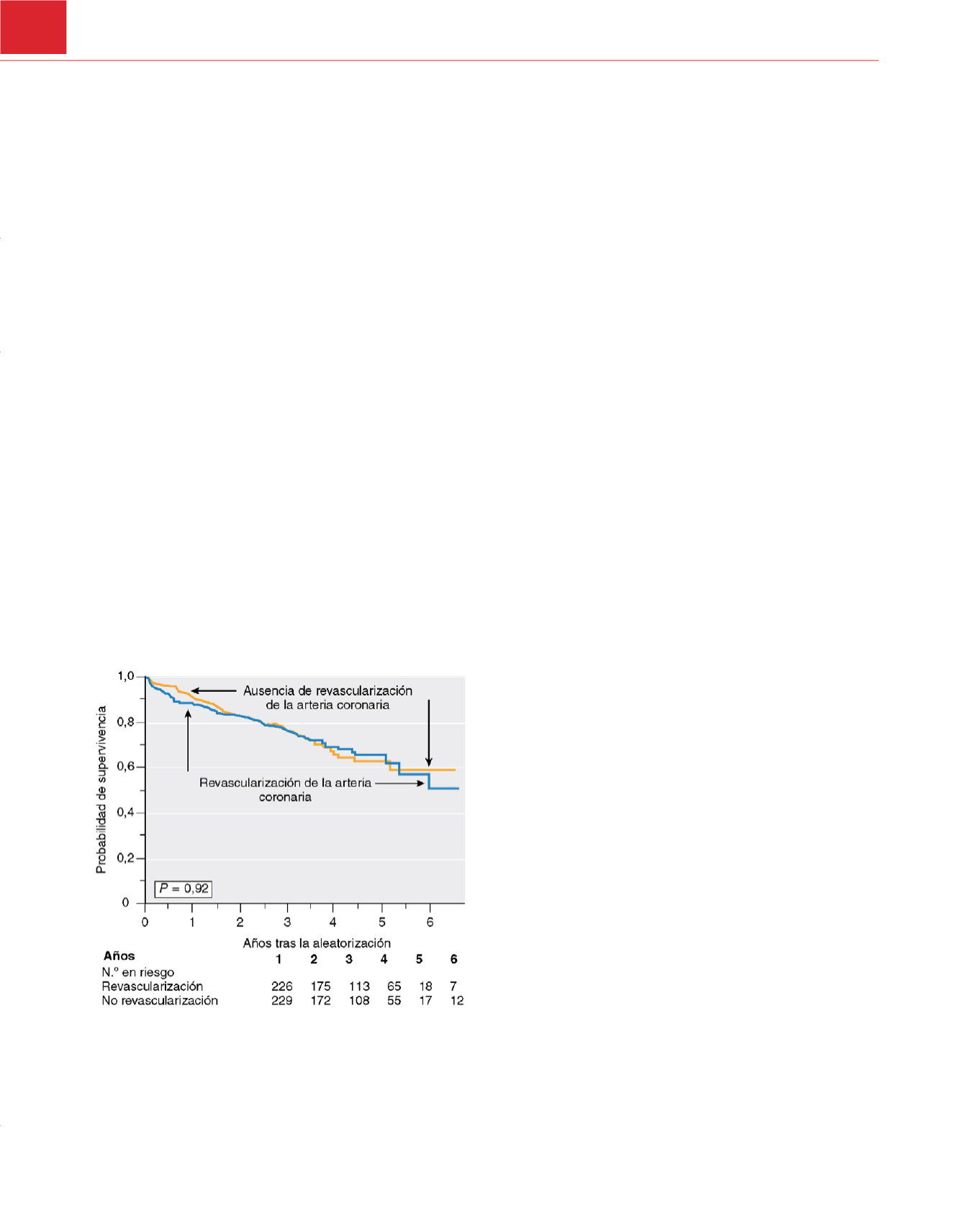
l 132. A los 2,7 años de la
aleatorización, la mortalidad en el grupo sometido a revasculariza-
ción no fue significativamente distinta (22%) de la observada en el
grupo no revascularizado (23%)
( fig. 25-5).A los 30 días de la cirugía
vascular, se produjo un IM postoperatorio, definido por el incre-
mento de las concentraciones de troponina, en el 12% del grupo de
revascularización y el 14% del grupo no revascularizado (
p
=0,37).
Los autores sugirieron que la revascularización coronaria no está
indicada en pacientes con enfermedad coronaria estable y sus resul-
tados todavía apoyan más la falta de eficacia de la ICP o CRC para
la enfermedad de uno o dos vasos antes de la cirugía no cardíaca.
Sin embargo, en un estudio de seguimiento, Ward y cols. describie-
ron una mejora del pronóstico en el subgrupo de pacientes que se
sometieron a CRC frente a IC
P 133. Poldermans y cols. aleatorizaron
a 770 pacientes que se iban a realizar una cirugía vascular mayor y
que se consideraron de riesgo cardíaco intermedio por la existencia
de uno o dos factores de riesgo cardiológico para someterse a una
estratificación mayor del riesgo con pruebas de imagen durante el
esfuerzo o realizarse de forma inmediata la cirugí
a 134. Todos los
pacientes recibieron bisoprolol con un objetivo de frecuencia car-
díaca de 60-65 latidos/min iniciado antes de la cirugía y mantenido
después de la misma. La incidencia de muerte cardíaca e IM no
mortal a los 30 días fue parecida en ambos grupos (1,8% en el grupo
sin pruebas y 2,3% en el grupo estudiado). La conclusión de los
autores fue que la estratificación del riesgo en los pacientes de riesgo
intermedio en función de la historia clínica exclusivamente no era
necesaria siempre que se administraran
-bloqueantes periope
ratorios y que las pruebas sólo contribuían a retrasar una cirugía
vascular necesaria. En un estudio piloto Poldermans y cols. analiza-
ron pacientes con más de tres factores de riesgo; 101 (23%) presen-
taron una isquemia extensa y se asignaron de forma aleatorizada a
la revascularización (
n
=49) o n
o 135. La revascularización no mejoró
el pronóstico a los 30 días; la incidencia del criterio de resultado
compuesto fue 43% frente a 33% (razón de probabilidades [OR], 1,4;
IC al 95%, 0,7-2,8;
p
=0,3). Además no se observó beneficio durante
el seguimiento a un año tras la revascularización coronaria (49 frente a 44%; OR, 1,2; IC al 95%, 0,7-2,3;
p
=0,48).
Un aspecto a la hora de interpretar los resultados es que el
tiempo transcurrido desde la revascularización coronaria a la
cirugía no cardíaca posiblemente influye sobre su efecto protector
y posibles riesgos. Back y cols. estudiaron 425 pacientes consecuti-
vos sometidos a 481 cirugías vasculares mayores programadas en
un centro médico académico de la V
A 136 .La revascularización
coronaria se clasificó en reciente (CRC
<
1 año; ACPT
<
6 meses)
en 35 casos (7%), previa (CRC
>
1 año y
≤
5 años; ACTP
>
6 meses
y
≤
2 años) en 45 casos (9%) y lejana (CRC
≥
5 años; ACTP
≥
2 años) en 48 casos (10%). El pronóstico de los pacientes con una
ACTP previa fue similar al observado tras la CRC (
p
=0,7). Se
observaron diferencias significativas en la frecuencia de episodios
cardíacos adversos y la mortalidad entre los pacientes con CRC
realizada en los últimos 5 años o los sometidos a ACTP en los
últimos 2 años (6,3 y 1,3%, respectivamente), los individuos con
revascularización remota (10,4 y 6,3%) y los pacientes no revascu-
larizados considerados de alto riesgo en la estratificación (13,3 y
3,3%) o de riesgo intermedio/bajo (2,8 y 0,9%). Los autores llegaron
a la conclusión de que la revascularización coronaria previa
(CRC
<
5 años, ACPT
<
2 años) puede aportar una modesta pro-
tección frente a los acontecimientos cardíacos adversos y la mor-
talidad tras la reconstrucción arterial mayor.
La ICP que usa stent coronario plantea algunos problemas
especiales. Kaluza y cols. publicaron la evolución de 40 pacientes
sometidos a una colocación profiláctica de stent menos de 6 se-
manas antes de una cirugía no cardíaca mayor que necesitó
anestesia general
137 .Se produjeron siete IM, 11 episodios de hemo-
rragia graves y 8 muertes. Todas las muertes y los IM, además de
8 de los 11 episodios de hemorragia, se produjeron en pacientes
que se operaron menos de 14 días después de colocarse la endo-
prótesis. Cuatro pacientes murieron tras someterse a la cirugía al
día siguiente de la colocación de la endoprótesis. Wilson y cols.
publicaron la evolución de 207 pacientes sometidos a cirugía no
cardíaca en los dos meses siguientes a la colocación de la endo-
prótesi
s 5. Ocho pacientes murieron o sufrieron un IM y todos ellos
862
Control de la anestesia
III
Figura 25-5
Supervivencia a largo plazo de los pacientes asignados de
forma aleatorizada a la revascularización coronaria o la asistencia
convencional de los pacientes con enfermedad coronaria sometidos a
angiografía y que se realizaron cirugía vascular mayor en el ensayo Coronary
Artery Revascularization Prophylaxis.
(Reproducido con autorización de
McFalls EO, Ward HB, Moritz TE y cols.: Coronary-artery revascularization
before elective major vascular surgery.
N Engl J Med
351:2795-2804, 2004.)









