
TOF) evaluada manualmente no excluye un bloqueo neuro-
muscular residua
l 28.
El estimulador nervioso
Aunque existen en el mercado muchos estimuladores nerviosos, no
todos reúnen los requerimientos básicos para su utilización clínica.
El estímulo debería producir una onda monofásica y rectangular y
la duración del pulso no debería exceder los 0,2-0,3 ms. Un pulso
que sobrepase los 0,5 ms puede estimular al músculo directamente
o provocar un disparo repetitivo. La estimulación a una corriente
constante es preferible a la estimulación a un voltaje constante
porque la corriente es la determinante de la estimulación nerviosa.
Asimismo,por razones de seguridad el estimulador nervioso debería
operar con una batería, incluir un comprobador de batería, y ser
capaz de generar 60-70mA, aunque no más de 80mA. Muchos
estimuladores disponibles en el mercado sólo pueden aplicar 25 a
50mA y proveer una corriente constante únicamente cuando la
resistencia cutánea varía entre 0 y 2,5 k
Ω
.Estas limitaciones suponen
una desventaja; durante el enfriamiento, la resistencia cutánea puede
aumentar hasta 5 k
Ω
aproximadamente, lo que en ocasiones deter-
mina que la corriente aplicada al nervio caiga por debajo del nivel
supramáximo y conlleva una disminución en la respuesta al estí-
mulo. Como resultado, el anestesiólogo puede juzgar erróneamente
el grado de bloqueo neuromuscular. De forma ideal, el estimulador
nervioso debería poseer un sistema de alarma incorporado o un
indicador del nivel de corriente que alertara al usuario acerca de
cuándo la corriente seleccionada no está siendo aplicada al nervio.
El estimulador nervioso ideal también debería poseer otras
características. Debería indicarse la polaridad de los electrodos y
el aparato debería ser capaz de administrar los siguientes modos
de estímulo: TOF (tanto en la forma de un tren único como de un
modo repetitivo, con un estímulo mediante TOF administrado
cada 10 a 20 segundos): estímulos de contracción única a 0,1 y
1,0Hz y estímulo tetánico a 50Hz. Además, el estimulador debería
tener incorporado un sistema de tiempo constante para facilitar el
RPT. El estímulo tetánico debería durar 5 segundos y seguirse de
3 segundos después del primer estímulo postetánico. Si el estimu-
lador nervioso no permite la medición objetiva de la respuesta al
estímulo mediante TOF, al menos debería estar disponible una
modalidad de DBS, preferiblemente la DBS
3,3
. El estímulo de con-
tracción única a 1Hz es útil durante el inicio de la monitorización
porque acorta el tiempo necesario para determinar el estímulo
supramáximo. La mayoría de los investigadores coinciden en que
no hay necesidad de tetanización a 100 o 200Hz porque el estímulo
tetánico a 50Hz estresa la función neuromuscular del mismo modo
en que lo hace un esfuerzo voluntario máximo. Es más, como
contraste al estímulo a 100 y 200Hz, el estímulo tetánico a 50Hz
no provoca fatiga (amortiguación) en el músculo no paralizado.
Los electrodos de estimulación
Los impulsos eléctricos son transmitidos desde el estimulador hasta
el nervio mediante electrodos de superficie o de aguja. Los primeros
se emplean con más frecuencia en anestesiología clínica. Normal-
mente se utilizan electrodos de superficie con un dispositivo de gel
de plata o de cloruro de plata. El área conductora real debería ser
pequeña, aproximadamente 7 a 11mmde diámetr
o 29.De otro modo,
la corriente producida en el nervio subyacente puede no ser ade-
cuada. La piel siempre debería limpiarse de forma apropiada y pre-
feriblemente frotarse con un abrasivo antes de la aplicación de los
electrodos. Cuando no pueda obtenerse una respuesta supramáxima
mediante la utilización de electrodos de superficie, deberían
emplearse electrodos de aguja. Aunque existen en el comercio elec-
trodos de aguja recubiertos especialmente, pueden emplearse
electrodos intradérmicos ordinarios de acero. Las agujas deberían
colocarse a nivel subcutáneo, pero nunca en un nervio.
Lugares de estimulación nerviosa
y respuestas musculares
diferentes
En principio, cualquier nervio motor localizado superficialmente
puede ser estimulado. En anestesiología clínica, el nervio cubital es el
más utilizado; el mediano, el tibial posterior, el peroneo común y el
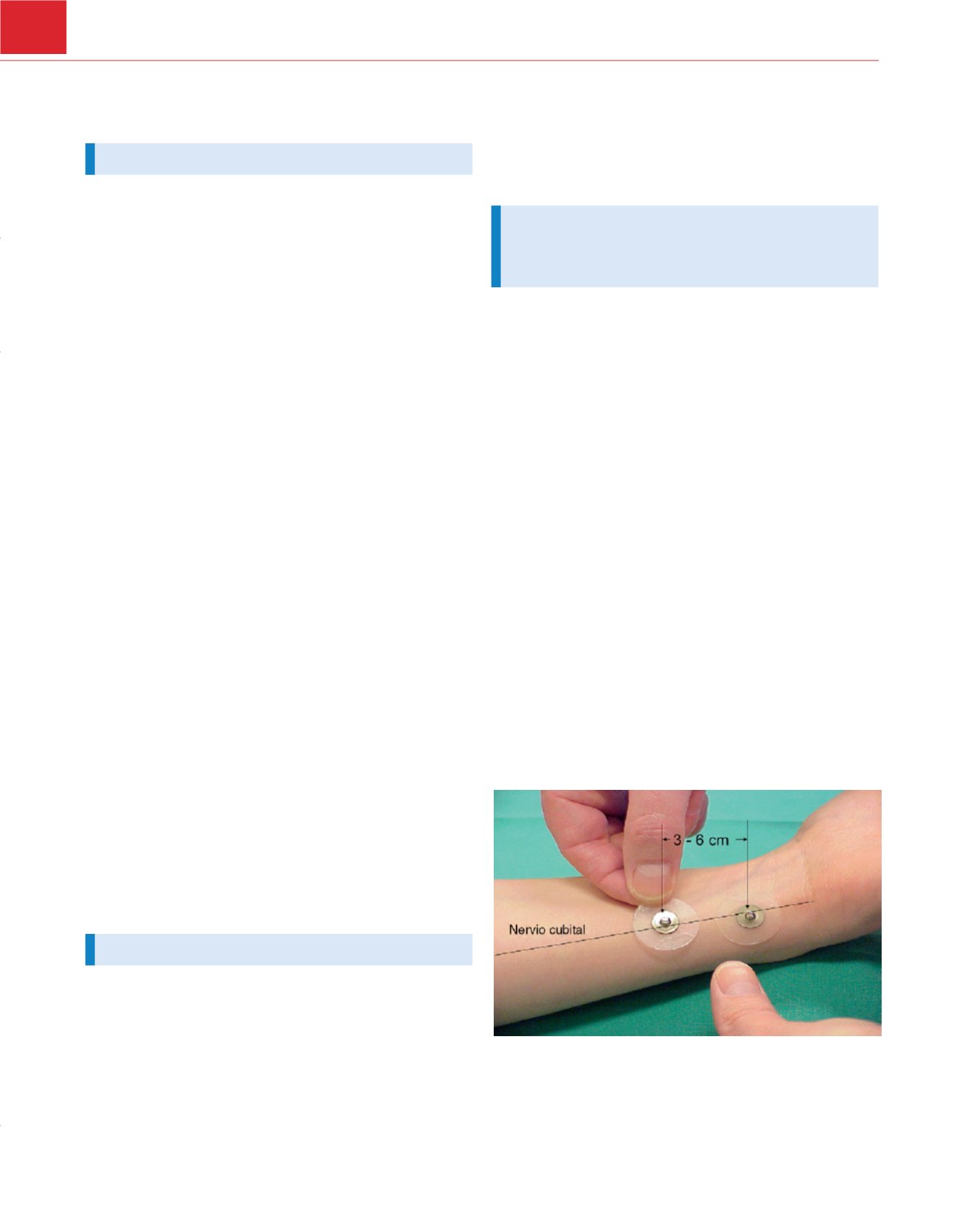
facial son nervios que a veces también se usan. Para la estimulación
del nervio cubital, los electrodos se aplican óptimamente en el lado
volar de la muñeca
( fig. 37-9 ). El electrodo distal debería estar colo-
cado aproximadamente a 1cm proximal al punto en el que el pliegue
flexor proximal de la muñeca atraviesa el lado radial del tendón del
músculo flexor cubital del carpo. El electrodo proximal debería colo-
carse preferiblemente de modo que la distancia entre los centros de
ambos electrodos sea de 3 a 6cm (v.
fig. 37-9). Con esta colocación de
los electrodos, la estimulación eléctrica solamente consigue la flexión
digital y la aducción del pulgar. Si se coloca un electrodo sobre el canal
cubital en el codo, la aducción del pulgar es a menudo pronunciada
debido a la estimulación del músculo flexor cubital del carpo. Cuando
se emplea esta última colocación de los electrodos (a veces preferida
en niños pequeños), el electrodo negativo activo debería estar en la
muñeca para asegurar una respuesta máxima. La polaridad de los
electrodos es menos crucial cuando ambos están cerca uno del otro
en el lado volar de la muñeca; sin embargo, con la colocación distal
del electrodo negativo normalmente se obtiene la mayor respuesta
neuromuscula
r 30 .Cuando se estimula la rama temporal del nervio
facial, el electrodo negativo debería colocarse sobre el nervio y el
positivo debería ubicarse en algún otro lugar sobre la frente.
Puesto que los distintos grupos musculares tienen sensibili-
dades diferentes a los agentes bloqueantes neuromusculares, los
resultados obtenidos para un músculo no pueden ser extrapolados
automáticamente a otros músculos. El diafragma se encuentra entre
1286
Control de la anestesia
III
Figura 37-9
Electrodos de estimulación con el área de contacto apropiada
en la posición correcta sobre el nervio cubital del antebrazo izquierdo.
(
De Fuchs-Buder T, Claudius C, Skovgaard LT y cols.: Good clinical research
practice in pharmacodynamic studies of neuromuscular blocking agents II:
The Stockholm revision.
Acta Anaesthesiol Scand
51:789, 2007.
)









