
siones inspirados y espirados (v. «Modernas unidades integradas
de anestesia»). En lo sensores antiguos de rayos infrarrojos, la
exposición a un rayo directo de iluminación quirúrgica cenital
puede producir lecturas erróneas si el haz interfiere con el sensor
de infrarrojo
s 138 .Otros tipos de sensores de volumen espiratorio
se encuentran en aparatos como el Datex-OhmedaAestiva,Aespire
y otras unidades modernas que incorporan el ventilador 7100 o
el SmartVent 7900. Estos sistemas suelen utilizar tecnología de
transducción de presión diferencial para determinar los volúme-
nes inspirado y espirado, y para medir la presión de la vía aérea.
Las unidades de Dräger Medical Narkomed 6000, 2B y GS utilizan
habitualmente un sensor de flujo ultrasónico situado en la rama
espiratoria. Otros sistemas de Dräger miden el volumen espirado
con tecnología de sensores de «cable caliente». Con este tipo de
sensor, se calientan con electricidad dos cables de platino hasta
temperaturas altas. Cuando el flujo de gas pasa por ellos, se enfrían.
La cantidad de energía necesaria para mantener la temperatura
en el cable es proporcional al volumen de gas que pasa. Se ha
descrito un incendio accidental en el circuito respiratorio aso-
ciado a este sistem
a 103 .Probablemente, los monitores de dióxido de carbono son los
mejores dispositivos para detectar las desconexiones con el paciente.
La concentración de dióxido de carbono se mide cerca de la pieza
en Y directamente (corriente principal) o aspirando una muestra
de gas del instrumento (corriente secundaria). Un cambio súbito
en la diferencia entre las concentraciones inspiratorias y teleespi-
ratorias de dióxido de carbono o la ausencia de dióxido de carbono
medido indican una desconexión, un paciente no ventilado u otros
problema
s 33.
Las conexiones erróneas del circuito respiratorio no son
infrecuentes. A pesar de los esfuerzos de los comités de norma-
lización para eliminar este problema asignando diferentes diá-
metros a los tubos y terminales, continúan sucediendo. Los
aparatos de anestesia, los circuitos respiratorios, los ventiladores
y los sistemas de extracción de gases incorporan muchas
conexiones con diámetros específicos. La ingenuidad de los
anestesiólogos para burlar estos sistemas infalibles ha llevado a
la adaptación ingeniosa o forzada a terminales inadecuados e
incluso a otros salientes sólidos con forma cilíndrica del aparato
de anestesi
a 33 .Puede producirse una obstrucción del circuito respiratorio.
Los tubos traqueales pueden acodarse y cualquier tubo del circuito
puede obstruirse por fuerzas mecánicas internas o externas que
pueden afectar al flujo y tener consecuencias graves. Por ejemplo,
el bloqueo de un filtro antibacterias en la rama espiratoria del
circuito ha producido neumotórax a tensión bilatera
l 97 .La inser-
ción incorrecta de componentes sensibles a la dirección del flujo
puede producir ausencia de fluj
o 33. Algunos de estos componentes
son las válvulas PEEP y los humidificadores de cascada. En función
de la localización de la obstrucción en relación al sensor de presión,
una alarma de alta presión puede alertar al anestesiólogo del
problema.
El flujo excesivo desde el aparato de anestesia al circuito
respiratorio durante la fase inspiratoria puede producir baro-
traumatismo. El mejor ejemplo de este fenómeno es el purgado
de oxígeno. El exceso de volumen no puede eliminarse del
sistema durante la inspiración, porque la válvula de descarga del
ventilador está cerrada y la válvula APL fuera del circuit
o 47 .Si
existe un sistema de alarma de alta presión, puede activarse la
alarma cuando la presión es excesiva. Muchos sistemas de Dräger
Medical tienen alarmas visuales y acústicas que se activan cuando
se supera la presión umbral. En el sistema Modulus II Plus, el
ventilador 7810 de Datex-Ohmeda 7810 cambia de la fase inspi-
ratoria a la espiratoria automáticamente cuando se supera la
presión umbral.
En los aparatos dotados de limitadores de presión inspira-
toria ajustables (Datex-Ohmeda S/5 ADU y Aestiva y Dräger
Medical Narkomed 6000, 2B, 2C, GS y Fabius GS), la presión
inspiratoria máxima puede ajustarse hasta el límite deseado en la
vía respiratoria. Una válvula de descarga de presión ajustable se
abre cuando se alcanza esta presión. Esto, en teoría, impide el
aumento excesivo de presión en la vía aérea. Por desgracia, este
dispositivo depende del ajuste adecuado de la presión «de escape».
Si se ajusta demasiado baja, la presión para la ventilación puede
ser insuficiente, con una ventilación por minuto inadecuada; si el
ajuste es alto, la presión excesiva de la vía aérea puede producir
Sistemas de administración de los anestésicos inhalatorios
467
15
Sección II
Farmacología y anestesia
© ELSEVIER. Fotocopiar sin autorización es un delito
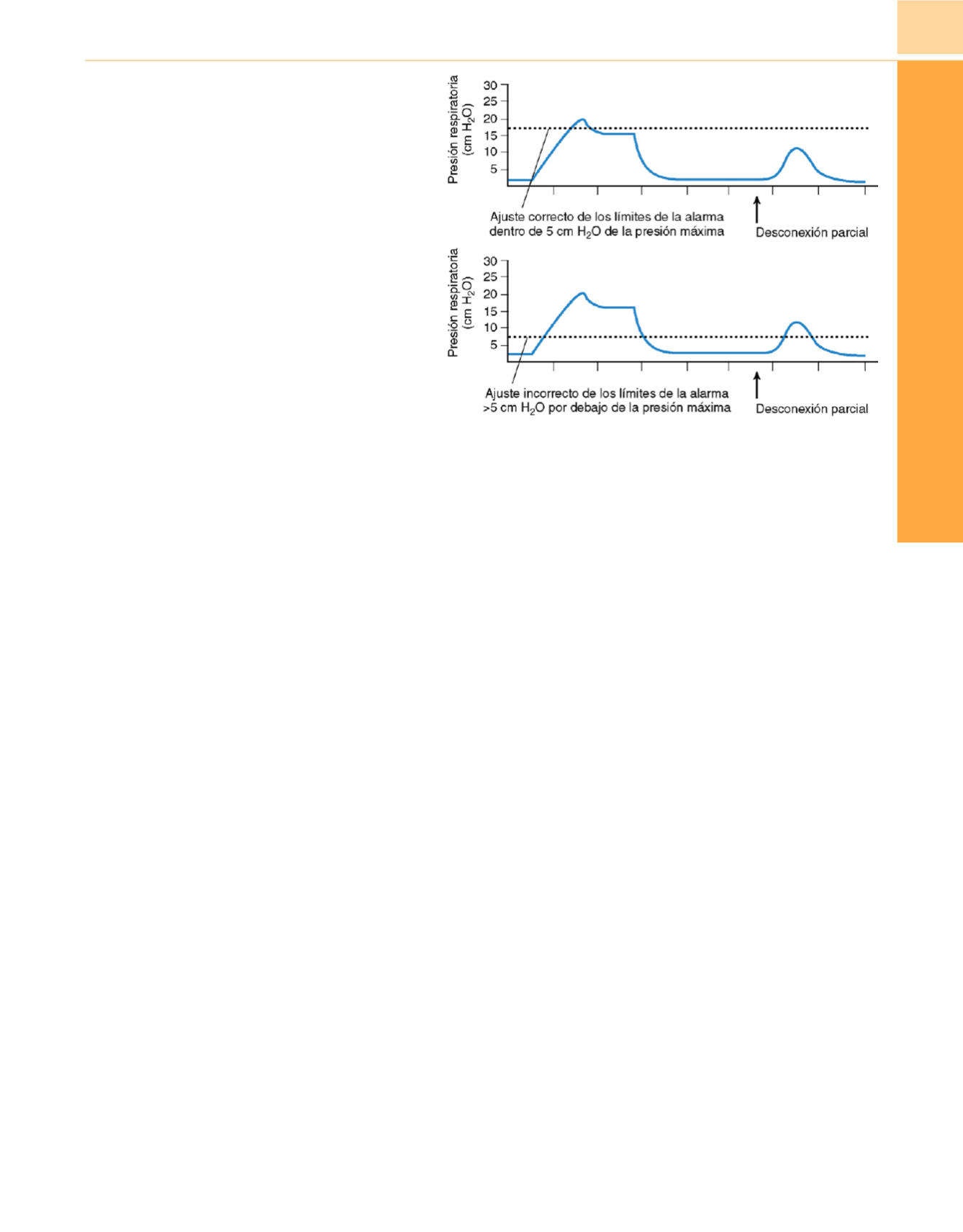
Figura 15-29
Límite de alarma de la presión umbral.
Arriba,
El
límite de la alarma de la presión umbral
(línea de puntos)
está
ajustado correctamente. La alarma se activa cuando hay una
desconexión parcial
(flecha)
porque la presión del circuito
respiratorio no es superior al límite.
Abajo,
La desconexión parcial
pasa desapercibida cuando el límite se ajusta demasiado bajo.
(Reproducida con autorización de Baromed Breathing Pressure
Monitor.
Operator
’
s Instruction Manual.
Telford, PA, North
American Dr
ä
ger, agosto de 1986.)









