
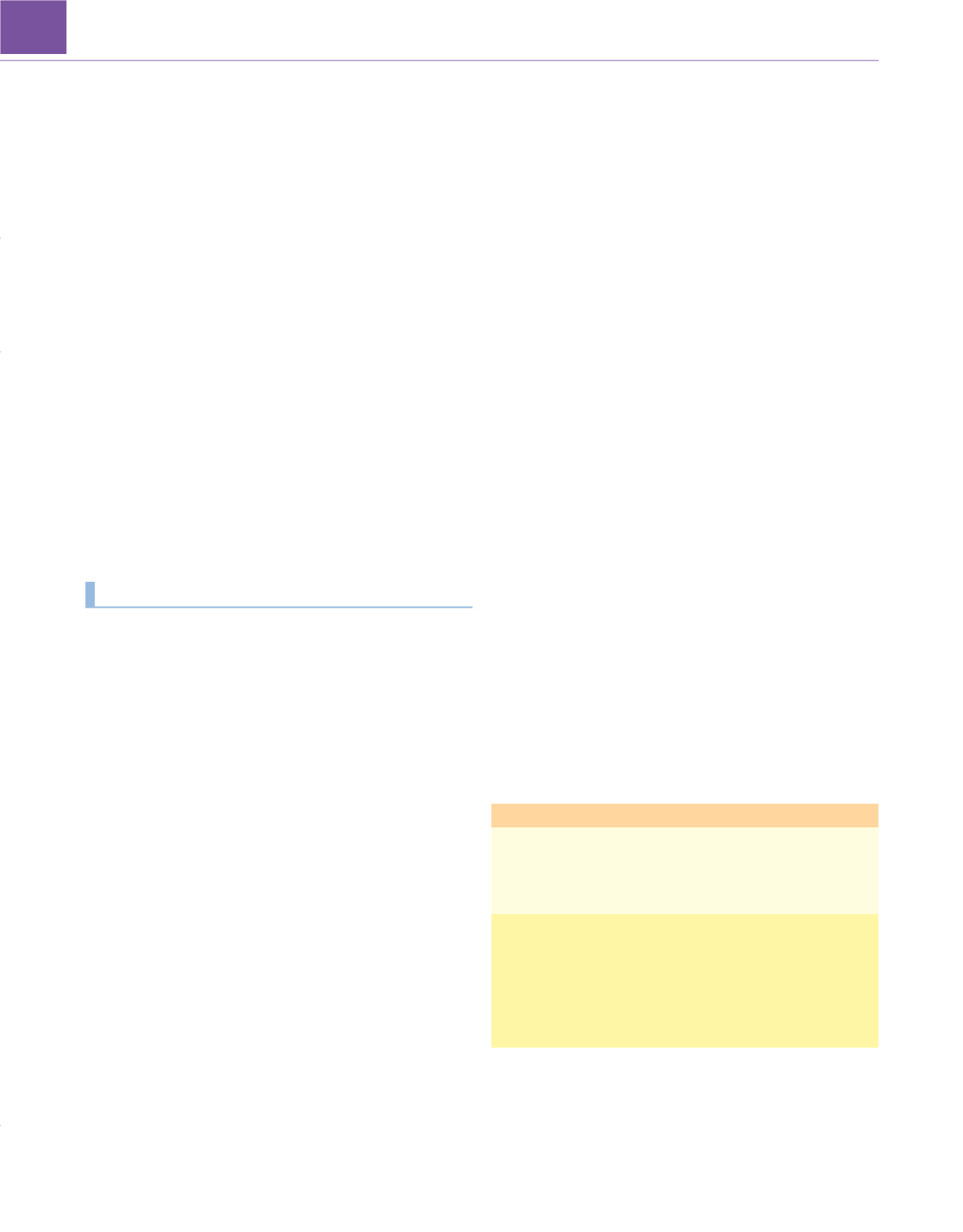
IV
alta de la URPA (p. ej., escala de Aldrete de 10), lo que se traduce
en un acortamiento de 30-90 minutos de la estancia en la URPA
y/o el tiempo hasta el alta domiciliaria tras la cirugía ambulato-
ri
a 424 .Cuando se utiliza monitorización cerebral para administrar
isoflurano, la velocidad y la calidad de la recuperación fueron
parecidas a las obtenidas con sevoflurano tras cirugía ginecológica
ambulatori
a 432 .Una de las preocupaciones por la «minimización» del uso
de anestésicos es que los pacientes pueden realizar más movi-
mientos intencionales durante la cirugía (es decir, las condiciones
durante la intervención pueden ser menos óptimas) o incluso
pueden estar despiertos. Se ha sugerido que el uso de monitores
cerebrales para reducir la administración de anestésicos y anal-
gésicos puede aumentar las respuestas de estrés (autónomas) y
asociarse a resultados clínicos adversos (p. ej., isquemia miocár-
dica). Estudios previos han demostrado que el resultado del
paciente es parecido cuando se administran anestésicos generales,
analgésicos opioides o simpaticolíticos adicionales para controlar
las respuestas autónomas agudas durante la cirugí
a 433,434. Un
estudio realizado por Monk y cols
. 435sugirió una correlación
entre la duración de la anestesia con un valor del IBE inferior a
45 y la incidencia de evoluciones clínicas adversas en ancianos
sometidos a cirugía. A pesar del énfasis que se pone en la recu-
peración rápida tras la anestesia ambulatoria, no parece que los
pacientes ambulatorios tengan más riesgo de mantener la cons-
ciencia comparados con pacientes hospitalizados y sometidos a
anestesia genera
l 436. Desde la perspectiva del paciente, parece que
la calidad de la recuperación mejora cuando se emplea la moni-
torización cerebral en comparación con las prácticas de monito-
rización tradicionale
s 424,431.
Técnicas anestésicas óptimas
En pacientes ambulatorios, la técnica anestésica óptima debería
conseguir unas condiciones óptimas para la intervención y la recu-
peración «rápida» hasta la actividad completa sin efectos secunda-
rios ni complicaciones postoperatoria
s 7 .Además de mejorar la
calidad y reducir los costes de los servicios anestésicos, la técnica
anestésica ideal debería optimizar también la eficiencia del quiró-
fano (p. ej., tiempos de recambio) y permitir un alta domiciliaria
más temprana. La anestesia local con sedación intravenosa (p. ej.,
las técnicas de AM), los bloqueos regionales (periféricos), la anes-
tesia raquídea y la anestesia general pueden usarse todos para la
cirugía ambulatoria. Existen diferencias de criterio sobre la «mejor»
técnica anestésica, incluso para las intervenciones superficia-
le
s 309,355,356,437–440. En lugar de limitarse a generalizar sobre la mejor
técnica anestésica para la cirugía ambulatoria, sería mucho mejor
analizar de forma individualizada cada intervención (es decir, un
abordaje específico por procedimiento
) 306 .En el actual entorno de control de los costes es importante
valorar también la influencia de las técnicas anestésicas sobre el
proceso perioperatorio, porque los tiempos de recuperación prolon-
gados y la menor eficiencia contribuyen a aumentar el coste de la
asistencia quirúrgic
a 355,356,387 .Además, la satisfacción del paciente con
la experiencia perioperatoria y la calidad de la recuperación mejoran
cuando la técnica anestésica elegida para la intervención se asocia a
una incidencia menor de efectos secundarios postoperatorios. Por
ejemplo, el uso habitual de fármacos antieméticos profilácticos
durante la anestesia general incrementa la satisfacción del paciente
de las poblaciones de riesgo ambulatorio (p. ej., mujeres no fumado-
res con antecedentes de NVPO o cinetosis
) 140. Además, el uso de la
infiltración de anestésicos locales y/o el bloqueo de nervios periféri-
cos reduce el dolor postoperatorio tras las cirugías ambulatorias
independientemente de la técnica anestésica emplead
a 402,441,442 .El tiempo que se tarda en estar preparado para el alta
domiciliaria (es decir, la «adecuación» para el alta) viene condicio-
nado por diversos factores quirúrgicos y anestésico
s 443,444 .Sin
embargo, los principales factores que contribuyen a retrasar el alta
tras la cirugía ambulatoria son las náuseas, los vómitos, los mareos,
el dolor y el bloqueo simpático y motor prolongado. Aunque es
posible reducir la incidencia de NVPO mediante el uso profiláctico
de fármacos antiemético
s 402 ,sigue siendo un efecto secundario
frecuente tras la anestesia general y prolonga el alta tras la cirugía
ambulatori
a 138 .El principal factor que prolonga el alta tras la anes-
tesia raquídea es la recuperación del bloqueo simpático y motor
residual, que contribuye a retrasar la deambulación e impide la
micción. Estos efectos secundarios se pueden reducir mediante el
uso de la denominada técnica anestésica raquídea con minidosis
de lidocaína-fentanil
o 110,440. Otros motivos de preocupación con la
anestesia raquídea son la lumbalgia, la cefalea tras la punción dural
y la irritación radicular transitori
a 445,446 .Aunque la AM se asocia a
una mínima incidencia de efectos secundarios postoperato-
rio
s 355,356 ,la posibilidad de una parálisis nerviosa transitoria es una
preocupación cuando se aplican técnicas de bloqueo de nervios
periférico
s 447–449. Otro aspecto se relaciona con el hecho de que
muchos pacientes prefieren «estar dormidos durante la cirugía».
El uso de las técnicas de anestesia general modernas con una
ML para el control de la vía aérea asociado a la profilaxia antiemé-
tica y las técnicas de analgesia con fármacos no opioides puede
conseguir la recuperación en un tiempo similar a las técnicas de
MA
C 450,451 .Los estudios han demostrado que los pacientes ambu-
latorios sometidos a reparación de hernias o cirugía mamaria
pudieron deambular a los 30 minutos y recibieron el alta a los 60
minutos de la anestesia general. Cuando se necesita una intubación
traqueal (p. ej., para intervenciones laparoscópicas, presencia de
factores de riesgo de aspiración [diabéticos, obesos mórbidos, dis-
función esofágica]), el uso de las dosis mínimas eficaces de
analgésicos opioides de acción rápida (p. ej., remifentanilo) o
simpaticolíticos (p. ej., esmolol o labetalol) puede facilitar el
proceso de recuperación precoz y permitir dar de alta antes a los
pacientes tras la cirugía ambulatori
a 117,276,452.
Los ahorros de costes asociados a estas nuevas técnicas de
anestesia se pierden si las prácticas institucionales indican una
duración mínima del ingreso en recuperación (p. ej., en la URPA
2206
Anestesia por subespecialidades en el adulto
Tabla 68-12
Efectos de los fármacos anestésicos y cardiovasculares
intravenosos sobre la duración de la actividad convulsiva inducida por
la terapia electroconvulsiva
Aumento Sin cambios
Reducción
Fármacos
anestésicos
Etomidato Metohexita
l * ,ketamina,
alfentanil
o †,
remifentanil
o †Tiopental,
tiamilal,
lorazepam,
midazolam,
propofol
Fármacos
cardiovasculares
Aminofilina,
cafeína
Clonidina, esmolol,
labetalol,
dexmedetomidina,
nifedipina,
nicardipina,
nitroglicerina,
trimetafán,
nitroprusiato
Diltiacem,
lidocaína
*Cuando se compara con salino, el metohexital reduce la duración de las
convulsiones con la terapia electroconvulsiva.
†
Aumenta el tiempo de convulsión por su efecto ahorrador de anestésico.
De Ding Z, White PF: Anesthesia for electroconvulsive therapy.
Anesth Analg
94:1351, 2002.









